10 вопросов онкологу о донорстве костного мозга
Иногда пересадка костного мозга – единственная надежда на спасение. Но найти пациенту «генетического близнеца», подходящего для трансплантации не так-то просто: шанс примерно 1 на 10 тысяч. Врачи используют специальные базы данных – так называемые регистры, но проблема в том, что в нашей стране потенциальных доноров слишком мало – около 130 тысяч. Чтобы обеспечить потребность всех нуждающихся в пересадке, нужно, чтобы в реестре значилось не менее миллиона человек.
Многих процедура донорства пугает: она окутана всевозможными мифами, страшилками и небылицами. Люди путают костный мозг со спинным или головным, боятся, что медицинские манипуляции окажутся чрезвычайно болезненными и опасными.
Мы попытались разобраться в этой важной теме вместе с детским онкологом, завучем кафедры онкологии, детской онкологии и лучевой терапии СПбГПМУ Глебом Кондратьевым.
1. Что такое костный мозг?
Костный мозг — главный орган кроветворной системы, осуществляющий гемопоэз и иммунопоэз, то есть образование новых клеток крови и клеток иммунной системы.
2. Кому может понадобиться мой костный мозг?
Есть определенный перечень заболеваний в детской онкологии, иммунологии и гематологии, когда пересадка костного мозга является единственным способом, который может помочь. Это дети, у которых есть генетические поломки, с которыми не возможно справится системной химиотерапией. Если говорить об иммунных заболеваниях, то это, как правило, вообще единственный способ изменить ситуацию –трансплантация тут является единственной надеждой. В детской онкологии это определенная группа лейкозов, редкие лейкозы, которые ассоциированы с целым рядом генетических мутаций. Это рецидивы лейкозов, когда стандартные линии терапии оказались неэффективными.
3. Я хочу стать донором. Что мне нужно сделать?
Если говорить о процедуре донорства костного мозга, то ее можно разделить на две большие части.
 Во-первых, чтобы стать участником регистра костного мозга нужно пройти типирование. Эта процедура несложная. Она проходит двумя способами: либо палочкой проводят по внутренней стороне щеки, либо – более распространенный в нашей стране способ – берётся кровь на анализ. При всех крупных отделениях переливания крови (там, где происходит обычная сдача крови) такая возможность есть. Есть также возможность связаться с регистрами напрямую. Для отдалённых регионов существует программа, когда присылают пробирку с подробной инструкцией, и человек сам отправляет свой образец в регистр. Было бы желание – возможности найдутся. Потом ваш генетический материал отправляют на типирование, и вы становитесь участником регистра доноров костного мозга.
Во-первых, чтобы стать участником регистра костного мозга нужно пройти типирование. Эта процедура несложная. Она проходит двумя способами: либо палочкой проводят по внутренней стороне щеки, либо – более распространенный в нашей стране способ – берётся кровь на анализ. При всех крупных отделениях переливания крови (там, где происходит обычная сдача крови) такая возможность есть. Есть также возможность связаться с регистрами напрямую. Для отдалённых регионов существует программа, когда присылают пробирку с подробной инструкцией, и человек сам отправляет свой образец в регистр. Было бы желание – возможности найдутся. Потом ваш генетический материал отправляют на типирование, и вы становитесь участником регистра доноров костного мозга. Вторая часть процедуры будет, если вы кому-то подойдёте. Тогда с донором свяжется представитель регистра и сообщит, что человек может стать донором костного мозга. В этой ситуации нужно быть просто готовым к тому, чтобы совершить это чудо. Потому что донорство костного мозга – это конечно про чудо.
4. Мне нужно как-то специально обследоваться, чтобы стать донором?
Перед типированием не нужно проходить обследование, тут, по сути, выбирается человек с точки зрения готовности стать донором впоследствии. Перед самим забором костного мозга обязательно будет проведено тщательное медицинское обследование. Конечно, никто не будет подвергать опасности ни донора, ни реципиента.
5. Как врачи подбирают пациенту подходящего донора?
Существуют системы уникального кода человека. С помощью специальной компьютерной программы находится система математических соотношений, по которым подходит друг другу некая пара людей. Есть понятия «полностью совместимые», и «не полностью совместимые доноры». Всегда хочется, чтобы донор был максимально совместимым, чтобы было меньше иммунологических реакций.
6. Если я кому-то подошёл в качестве донора, я смогу отказаться?
Если вы подошли, то и всё дальнейшее будет происходить только по вашему желанию. То есть, учитывая ваши жизненные обстоятельства на этот момент. Вы можете отказаться практически на любом этапе по разным причинам. Это могут быть заболевания или прекрасное состояние беременности. Никто не будет рисковать жизнью донора, поскольку первый принцип донорства костного мозга – безопасность. Прежде всего, безопасность донора.
Важно, что окончательное решение потенциальный донор должен принять не позднее, чем за десять дней до намеченной даты трансплантации костного мозга. Потом отказ будет невозможен: за пять – десять дней до пересадки пациенту проведут высокодозную химиотерапию, полностью уничтожающую его кроветворную и иммунную системы. Если в этом случае не провести пересадку, пациент погибнет.
Если в этом случае не провести пересадку, пациент погибнет.
7. Как врачи забирают костный мозг? Говорят, это очень больно и опасно.
Костный мозг забирается двумя способами. Первый достаточно длительный – это отбор клеток из периферической крови. Донору за несколько дней до забора клеток делают уколы, чтобы кровотоворные клетки попали в кровоток в достаточном количестве. Это безопасно, но, всё равно, всё происходит под контролем врачей, потому что очень незначительные риски все-таки есть, как и при любых медицинских манипуляциях. Конечно же, используются только одноразовые системы гарантирующие безопасность для донора. Производят установку катетеров в одну и в другую руку, и кровь прогоняют через сепаратор. Отбираются «правильные» клетки для донорства: это CD34 положительные, унипотентные стволовые клетки. Аппарат находит необходимые клетки и их заготавливают. Этот способ очень долгий, потому что отбирать быстро эти клетки невозможно.
Вариант забора костного мозга через периферическую кровь используется очень часто. Это зависит от возможностей центра, который производит забор, и от желания пациента. Донору все очень подробно рассказывают и объясняют.
Безусловно, забор костного мозга обоими способами запускает целый каскад процессов, который происходит в организме донора. Но, учитывая длительный опыт, можно утверждать, что это практически безопасно. По этому поводу есть множество научных публикаций, в том числе, о рисках.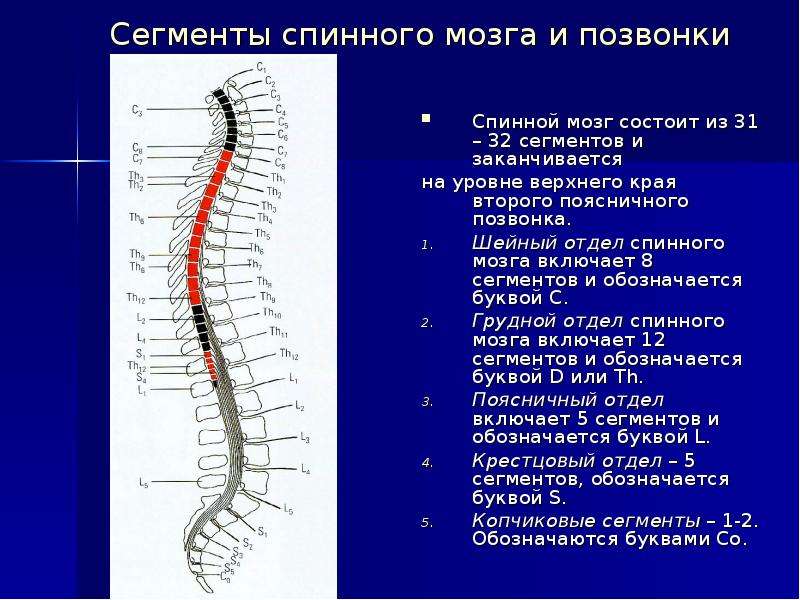 Их можно изучить.
Их можно изучить.
8. Врачи заберут мои кроветворные клетки для кого-то другого. А если мне самому их теперь не хватит?
Кроветворных клеток хватит на всех. У донора они восстановятся в течение трёх недель в полном объёме. В случае необходимости, можно повторно сдавать костный мозг через три месяца.
9. Зачем развивать маленький российский регистр доноров, если есть большой международный регистр?
Это очень важно. У нас в стране пока мало людей, которые вошли в регистр. А пациентов очень много. И у большинства людей, которым требуется такая трансплантация, времени нет. Когда запускается международный регистр, на поиски уходит драгоценное время. Пациенты очень долго ожидают донора, и от этого их шансы на выздоровление уменьшаются. Укрепление нашего национального российского регистра играет колоссальную роль как часть национальной безопасности для будущего страны. Очень многих пациентов можно спасти, вернуть к полноценной жизни, вернуть их трудоспособность! Я уже не говорю о том, что в трансплантации костного мозга зачастую нуждаются дети.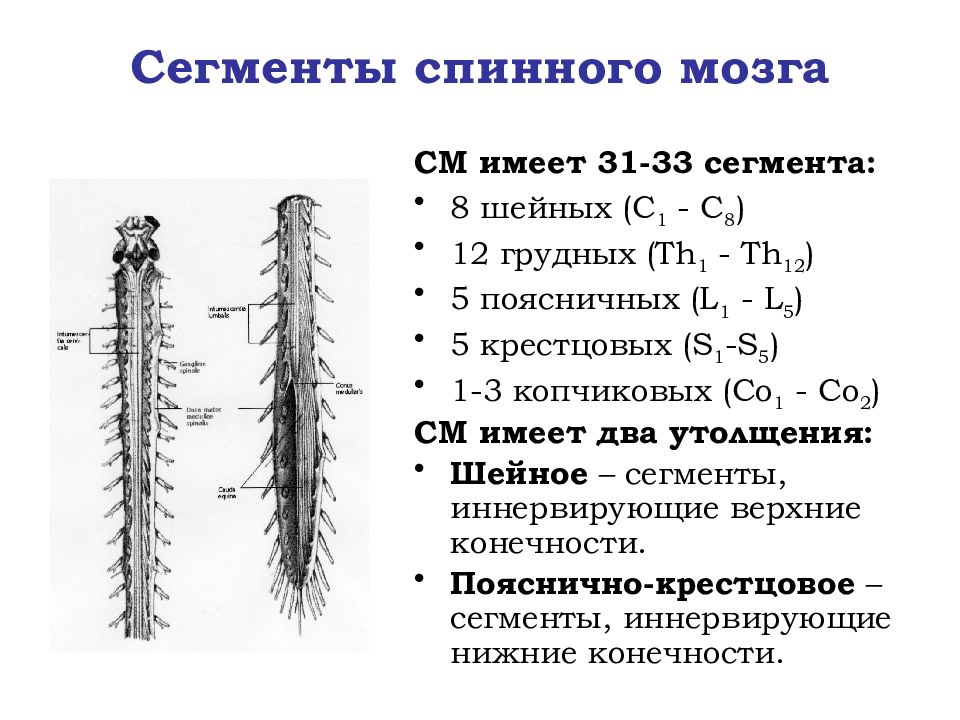
10. Вы сами не боитесь стать донором костного мозга? Вы состоите в регистре?
Да, я вхожу в регистр доноров костного мозга. Поскольку я работаю с пациентами, которым нужна пересадка, и которые уже перенесли такую трансплантацию, я понимаю насколько это важно. И если я подойду и смогу стать донором, для меня это будет большая удача!
Здесь можно почитать
Как подготовиться к донации
Противопоказания
О донорстве костного мозга
Что Педиатрический университет делает для поддержки донорства костного мозга?
В СПбГПМУ есть группа неравнодушных студентов, которые организовали комиссию при Профкоме обучающихся под названием «Капля крови».
Эта Комиссия занимается донорством крови, а также популяризацией донорства костного мозга. Студенты занимаются организацией донорских уроков, когда студентам различных курсов проводят лекции организаторы регистра, рассказывают о крови и ее компонентах, о костном мозге и ещё о многих интересных трансфузиологических аспектах.
Студенты занимаются организацией донорских уроков, когда студентам различных курсов проводят лекции организаторы регистра, рассказывают о крови и ее компонентах, о костном мозге и ещё о многих интересных трансфузиологических аспектах.
Кроме того, ребята работают в пунктах забора крови. Когда доноры приходят сдавать кровь им рассказывают о донорстве костного мозга, сопровождают процесс донации и помогают адаптироваться тем, кто впервые пришёл сдавать кровь.
|
— Человек, который приходит сдавать кровь, уже мотивирован. Он хочет помогать, но часто не знает, что можно стать ещё и донором костного мозга. В прошлом году профком обучающихся с нашими студентами организовали большую акцию, в ходе которой было собрано 80 образцов крови для типирования. Очень отрадно, что к этой акции присоединились сотрудники вуза – врачи, преподаватели,– сообщил Глеб Кондратьев. |
О деятельности «Капле крове», а также о выпускнице СПбГПМУ, которая стала донором костного мозга и спасла человеку жизнь, мы расскажем в ближайшее время.
Дата публикации: 17.09.2020
Развеиваем мифы: почему быть донором костного мозга не страшно
В России не хватает доноров костного мозга. Ежегодно в трансплантации нуждаются, в среднем, 10 000 человек, но лишь 1 500 из них действительно получают помощь. Найти донора костного мозга проблематично по двум причинам.
Во-первых, сложно найти подходящего человека. Донора костного мозга ищут по HLA-фенотипу, но даже родственники подходят по нему на 25%. У донора должна быть максимальная тканевая совместимость с пациентом: гены, отвечающие за узнавание клеток иммунной системой, должны быть одинаковыми или почти одинаковыми. Научно не доказано, что потенциальный «генетический близнец» должен быть родственником пациента.
Во-вторых, в российском регистре потенциальных доноров костного мозга тех, кто согласился помочь в случае необходимости, чуть больше 90 000 человек. По статистике, только 1 человек из 500 000 подходит по HLA-фенотипу. Поэтому и шансы спасения чьей-то жизни малы.
Рак крови — одна из распространённых форм рака, которым болеют люди разного возраста. Лечат такой диагноз интенсивной химиотерапией, которая нарушает работу костного мозга.
Костный мозг отвечает в организме за образование новых клеток крови. Сначала в нём появляются гемопоэтические стволовые клетки, которые ещё называют кроветворными. Из них впоследствии образуются эритроциты, тромбоциты, лимфоциты и другие компоненты крови. Когда работа костного мозга нарушена, новые кровяные клетки не образуются, что может привести к смерти человека. Потому и нужна трансплантация здорового костного мозга.
Чаще с таким агрессивным лечением сталкиваются пациенты с диагнозом лейкоза, с опухолевыми заболеваниями, апластической анемией и некоторыми генетическими болезнями.
Стать донором костного мозга могут граждане России от 18 до 45 лет, не болевшие гепатитами B и C, туберкулёзом, малярией, онкологическими заболеваниями, не инфицированные ВИЧ.
Благодаря сотрудничеству с НМИЦ гематологии Минздрава России, на Белгородской областной станции переливания крови с марта 2020 года будут брать пробы и вносить данные потенциальных доноров в федеральный регистр. У потенциального донора возьмут до 9 мл крови — это одна пробирка — чтобы провести типирование и определить HLA-фенотип. Его внесут в базу, по нему и будут определять совместимость с пациентом.
Брать костный мозг не опасно и не больно.
Это, практически, то же самое, что и обычное донорство крови. Побочных явлений нет, а объём донорского материала восстановится в течение 7—10 дней
Берут костный мозг двумя способами. Первый — из тазовой кости. Её прокалывают специальной иглой, донор при этом находится под анестезией и ничего не чувствует. Процедура безопасна даже для маленьких детей. Её продолжительность — два часа. После неё несколько дней человек проводит в стационаре для полного восстановления.
Её продолжительность — два часа. После неё несколько дней человек проводит в стационаре для полного восстановления.
Позвоночник иглами не протыкают. Материал берётся из подвздошной кости — нашего тазового каркаса. Эти кости трубчатые, словно губки с дырками. Кость прокалывается, как штопором, и шприцом забирается костный мозг. Его берут определённое количество, рассчитывающееся из параметров нуждающегося пациента: роста и веса. Но не более 10% костного мозга донора.
Второй способ не затрагивает кости и проходит в формате обычной сдачи крови. За несколько дней до сдачи материала донор принимает специальный медицинский препарат, который выгоняет в его кровь стволовые клетки. В обычной жизни они не попадают в периферическую кровь. Затем у донора возьмут кровь из вены, из которой медицинский прибор отделит стволовые клетки. Остальную кровь вернут в организм через вену на другой руке. Этот способ забора материала длительнее и занимает до четырёх—пяти часов.
По словам медиков, в последние годы чаще используют второй метод со стволовыми клетками, потому что они лучше приживаются в организме пациентов.
Если ваш костный мозг нужен другому человеку, т. е. HLA-фенотип совпал с пациентом, которому необходима трансплантация костного мозга, с вами свяжутся специалисты НМИЦ гематологии. Они не раскроют имя и диагноз другого человека, только его возраст и пол. Чтобы ещё раз убедиться в совместимости, донора попросят сдать ещё пять пробирок венозной крови. После подтверждения совпадения его пригласят в Москву, где в лаборатории возьмут необходимый материал: костный мозг или стволовые клетки.
Никаких расходов донор не несёт — ему полностью оплачивают маршрут и покрывают расходы.
Если вы передумали сдавать костный мозг на любом этапе, вы не несёте материальную ответственность, медики удалят вас из регистра потенциальных доноров и не будут с вами работать.
Но помните, что если человеку со страшным заболеванием сообщают, что находится донор, а донор отказывается по неуважительным причинам, просто передумал, пациент теряет единственный шанс выздороветь.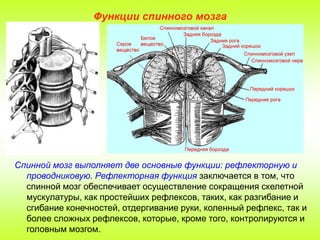
Читать подробнее.
Сколько стоит пересадка костного мозга — цены
Доктор Вадим БережнойОснователь платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Время чтения – 19 минут
Каждые четыре минуты у кого-то в мире диагностируется рак крови – в этом году зарегистрировали более 170,000 новых случаев. На долю рака крови приходится около 11% всех новых случаев рака, и, по оценкам, в этом году от рака крови погибнет 70,000 человек.
Слушать статью:
Что такое пересадка костного мозга и где её проводят?
Трансплантация костного мозга — это процедура имплантации пациенту здоровых гемопоэтических (кроветворных) клеток для лечения злокачественных заболеваний крови. Метод основан на способности клеток костного мозга продуцировать новые кровяные тельца.
Пересадка костного мозга бывает трех типов: аутологичная (трансплантация собственных кроветворных клеток), аллогенная трансплантация от родственного донора и аллогенная пересадка от неродственного донора.
Среди пациентов из стран СНГ очень популярна пересадка костного мозга за рубежом, ведь в родных странах доступны не все типы пересадок, а процент успешности проведения процедуры отличается в худшую сторону.
Лучшими в области пересадки костного мозга считаются клиники Германии, Турции, Израиля, Южной Кореи и Индии. При выборе клиники рекомендуем вам обратить внимание на:
От чего зависит цена на трансплантацию костного мозга?
Пересадка костного мозга в Германии
Клиники Германии проводят трансплантацию костного мозга взрослым и детям. Операции проходят с успешностью 90%. Это означает, что у 90 пациентов из 100 не происходит отторжения имплантируемых клеток.
В Германии самый низкий показатель врачебной ошибки в Европе. Иностранных пациентов ведут только доктора высшей категории и профессора.
Для маленьких пациентов предусмотрено наличие образовательного программного обеспечения, электронной библиотеки. Это делается для того, чтобы ребенок мог продолжать учиться, ведь длительность его госпитализации при трансплантации гемопоэтических клеток составляет от 2 месяцев.
Это делается для того, чтобы ребенок мог продолжать учиться, ведь длительность его госпитализации при трансплантации гемопоэтических клеток составляет от 2 месяцев.
Следует учитывать, что при выборе немецкой клиники, иностранному пациенту необходимо сперва внести на ее счет депозит. Это денежная сумма, эквивалентная предварительной стоимости диагностики и лечения. Только после этого клиники Германии готовы выслать пациенту приглашение на лечение. Весь процесс занимает до 2 недель.
Сколько стоит пересадка костного мозга в Германии?
В университетской клинике Людвига-Максимилиана пересадка кроветворных клеток проходит в специализированном центре под руководством доктора Дитриха Беелена.
Доктор Беелен — признанный специалист, который имеет множество наград и состоит в списках лучших врачей Германии.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от €100,000 |
| Аллогенная пересадка костного мозга от родственного донора | от €200,000 |
| Пересадка костного мозга от неродственного донора | от €250,000 |
Получить бесплатную консультацию
Пересадка костного мозга в Турции
Средний показатель успешности пересадок костного мозга в клиниках Турции — 95%. Турецкие клиники за последние годы стали одними из лучших в области трансплантации костного мозга.
Турецкие клиники за последние годы стали одними из лучших в области трансплантации костного мозга.
Врачи Турции имеют большой опыт в этом направлении. Клиники Турции имеют доступ к Европейскому банку доноров костного мозга. Это самый крупный банк в мире. Турецкие врачи работают по американским протоколам лечения.
В крупнейшей клинике Турции Hisar Intercontinental действует Центр трансплантации костного мозга, где для больных созданы все условия для эффективной терапии.
Лечением занимается команда опытных докторов и специалистов, в число которых входят гематологи и специалисты с опытом выполнения криоконсервации костного мозга.
Отделение рассчитано для лечения 20-ти пациентов. В каждой палате присутствуют HEPA-фильтры, которые очищают воздух от бактерий, опасных для больных после пересадки костного мозга. В отделении строго контролируется питание больных, а пища готовится в специальных условиях.
В клинике Hisar доктора придерживаются международного протокола во время аутологичной трансплантации костного мозга. Сначала пациенту назначается терапия, направленная на уничтожение раковых клеток. После лечения у пациента берут и замораживают его собственные стволовые клетки. Затем назначается химиотерапия для уничтожения оставшихся патологических клеток. По завершении лечения пациенту вводят здоровые клетки костного мозга обратно. Восстановительный период после аутологичной пересадки занимает в среднем от 2-х до 4-х месяцев. После выписки из госпиталя больной получает подробные рекомендации о регулярных обследованиях, образе жизни и диете.
Сначала пациенту назначается терапия, направленная на уничтожение раковых клеток. После лечения у пациента берут и замораживают его собственные стволовые клетки. Затем назначается химиотерапия для уничтожения оставшихся патологических клеток. По завершении лечения пациенту вводят здоровые клетки костного мозга обратно. Восстановительный период после аутологичной пересадки занимает в среднем от 2-х до 4-х месяцев. После выписки из госпиталя больной получает подробные рекомендации о регулярных обследованиях, образе жизни и диете.
Цены на операцию по пересадке костного мозга в Турции
Турция – отличный вариант для тех, кто хочет быть уверенным в успешности проведения процедуры (ведь тут одни из самых высоких показателей в мире), при этом не переплачивать. Например, в крупных городах России цены на пересадку костного мозга стартуют от $35,000-40,000.
Всего на пару тысяч дороже обойдется пересадка костного мозга в одной из ведущих клиники Турции, в которой работают известные онкогематологи и созданы идеальные условия для проведения процедуры. Хорошими клиниками в области пересадки гемопоэтических клеток являются сеть больниц Медикал Парк, больница Медиполь Мега, клиника Мемориал, клиника Анадолу и Университетская клиника Коч.
Хорошими клиниками в области пересадки гемопоэтических клеток являются сеть больниц Медикал Парк, больница Медиполь Мега, клиника Мемориал, клиника Анадолу и Университетская клиника Коч.
В клиниках сети Мемориал работают специализированные центры трансплантации костного мозга. Они оборудованы HEPA-фильтрами для устранения инфекций. Это обеспечивает стерильные условия пребывания для пациентов.
Здесь наряду с традиционными видами пересадок проводят гаплоидентичную трансплантацию (пересадку от не полностью совместимого донора).
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от $27,000 |
| Аллогенная пересадка костного мозга от родственного донора | от $38,000 |
| Пересадка костного мозга от неродственного донора | от $58,000 |
| Гаплоидентичная пересадка | от $79,000 |
В клинике Анадолу операция по пересадке костного мозга проводится только взрослым. Иностранных пациентов ведет один из самых опытных в мире докторов в этой области — Зафер Гюльбаш.
Иностранных пациентов ведет один из самых опытных в мире докторов в этой области — Зафер Гюльбаш.
Клиника Медикал Парк аккредитована Европейским комитетом по пересадке костного мозга. Показатель приживаемости имплантируемого материала в больнице составляет 96%.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от $42,000 |
| Аллогенная пересадка костного мозга от родственного донора | от $72,000 |
| Пересадка костного мозга от неродственного донора | от $85,000 |
Пересадка стволовых клеток в госпитале Коч проводятся на базе центра трансплантации костного мозга. Тут врачи пересаживают клетки, которые в 75% случаев получают из периферической крови пациента или донора.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от $45,000 |
| Аллогенная пересадка костного мозга от родственного донора | от $65,000 |
| Пересадка костного мозга от неродственного донора | от $95,000 |
Получить бесплатную консультацию
Пересадка костного мозга в Испании
Основная причина, по которой пациенты выбирают Испанию для лечения онкогематологических заболеваний – доступ к мировому банку доноров. За счет этого поиск подходящего биоматериала происходит намного быстрее. Кроме того, испанские врачи добиваются стойкой ремиссии у более 70% детей с онкогематологическими заболеваниями различной степени тяжести.
За счет этого поиск подходящего биоматериала происходит намного быстрее. Кроме того, испанские врачи добиваются стойкой ремиссии у более 70% детей с онкогематологическими заболеваниями различной степени тяжести.
Онкогематологи группы клиник Quironsalud счиаются одними из самых профессональных в мире. Здесь работают известные в Европе онкологи Хосе Басельга, Антонио де Ласи Фортуни, Жузеп Табернеро, Бартоломе Оливер, Эмили Монтсеррат и другие. Они лечат разные виды рада крови, в том числе:
В клинике Кирон Барселона ведет практику доктор Эмили Монтсеррат. Он занимает лечением заболеваний рака крови более 50 лет и был удостоен почетных наград от Национальной премии по онкологии и премии Лилии в биомедицине.
Команда опытных онкогематологов сети клиник Кирон активно сотрудничает с университетами, что позволяет первыми внедрять инновационные научные разработки для лечения своих пациентов.
Онкогематологи в клиниках Кирон одними из первых стали использовать индивидуальные иммунопрепараты для лечения заболеваний крови.
Стоимость пересадки костного мозга в Испании
Стоимость лечения в испанских клиниках включает в себя поиск донора, пересадку стволовых клеток, а также реабилитационный период в клинике.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от €70,000 |
| Аллогенная пересадка костного мозга от родственного донора | от €120,000 |
| Пересадка костного мозга от неродственного донора | от €160,000 |
Получить бесплатную консультацию
Пересадка костного мозга в Израиле
Клиники Израиля перед операцией по пересадке донорского материала проводят специальный тест — HLA-типирование. Он определяет совместимость донора и пациента. Приживаемость материала после трансплантации в клиниках Израиля составляет 91%. При выборе израильской больницы, пациенту не нужно открывать визу и вносить депозит (за исключением отдельных случаев лечения детей). Цены на пересадку костного мозга в Израиле варьируются в зависимости от типа процедуры и клиники.
Цены на пересадку костного мозга в Израиле варьируются в зависимости от типа процедуры и клиники.
Сколько стоит пересадка костного мозга в Израиле
Лучшими среди израильских клиник в области трансплантации костного мозга являются больница имени Сураски и больница имени Шиба. Клиника им. Сураски (Ихилов) показывает результат приживаемости пересаженных клеток в 90%. В больнице им. Хаима Шиба трансплантацию проводит ТОПовый онкогематолог Израиля — Арнон Наглер. Доктор Наглер находится в списке лучших врачей страны по версии журнала Forbes. Клиника предлагает самую низкую цену на трансплантацию костного мозга в стране.
Трансплантацию костного мозга в клинике им. Сураски проводит доктор Оделия Гур — специалист в области злокачественных заболеваний крови. Пересадка кроветворных клеток детям проходит под руководством детского онкогематолога профессора Левина Дрора.В таблице указана стоимость пересадки костного мозга в Израиле.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от $68,000 |
| Аллогенная пересадка костного мозга от родственного донора | от $160,000 |
| Пересадка костного мозга от неродственного донора | от $178,000 |
Получить бесплатную консультацию
Пересадка костного мозга в Индии
В индийских клиниках проводят только два вида пересадок — аутологичную и аллогенную от родственного донора. Трансплантация от неродственного донора не проводится, поскольку у клиник Индии нет доступа к Европейскому банку доноров костного мозга. Качество медицинского обслуживания регулируется государством. Лечение в клиниках Индии проходит по американским протоколам.
Трансплантация от неродственного донора не проводится, поскольку у клиник Индии нет доступа к Европейскому банку доноров костного мозга. Качество медицинского обслуживания регулируется государством. Лечение в клиниках Индии проходит по американским протоколам.
Сколько стоит пересадка костного мозга в Индии
В больнице Манипал иностранных пациентов принимает доктор Амит Раутан. Доктор Раутан сотрудничает с американскими специалистами из Университета врачей Миннесоты (США).
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | цена по запросу |
| Аллогенная пересадка костного мозга от родственного донора | цена по запросу |
В клинике Фортис трансплантация проходит под руководством доктора с 20-летним опытом Винода Раина. Доктор Раина имеет за плечами опыт более 600 пересадок.
| Процедура | Стоимость |
|---|---|
| Аутологичная пересадка костного мозга | от $30,000 |
| Аллогенная пересадка костного мозга от родственного донора | от $47,000 |
Получить бесплатную консультацию
Пересадка костного мозга в Южной Корее
Врачами Кореи накоплен достойный опыт в области пересадки кроветворных клеток. Первая пересадка была проведена здесь в 1983 году. В крупных медицинских центрах проводят порядка 100 трансплантаций детям в год. Клиники Южной Кореи — одни из самых оснащенных в мире, поскольку большая часть медицинского оборудования производится на месте.
Первая пересадка была проведена здесь в 1983 году. В крупных медицинских центрах проводят порядка 100 трансплантаций детям в год. Клиники Южной Кореи — одни из самых оснащенных в мире, поскольку большая часть медицинского оборудования производится на месте.
Стоимость пересадки костного мозга в Южной Корее
Пересадку костного мозга в Южной Корее проводят в клинике СунЧонХян. На базе клиники функционирует специализированный Центр детского рака. Здесь показатель выживаемости при лейкемии составляет 82%.
Стоимость пересадки костного мозга — от $70,000.
Если вы хотите узнать более подробную информацию о пересадке костного мозга в одной из клиник или вам необходима помощь в планировании поездки на лечение за рубеж, тогда оставляйте свою заявку через кнопку “Получить бесплатную консультацию”. Врач-координатор свяжется с вами в ближайшее время и ответит на возникшие у вас медицинские вопросы.
Получить бесплатную консультацию
Доктор Вадим Бережной
Основатель платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Медицинский эксперт, Заведующий отделением врачей-координаторов.
Editor
Более 2 лет пишет медицинские тексты. Опыт работы в сфере копирайтинга превышает 6 лет. Имеет образование по направлению “Социально-правовая защита”. Освоила программу медицинских курсов. Изучает коммуникативные техники ведения переговоров с пациентами. В свободное время посещает тренинги и семинары по медицинской психологии.
Похожие посты
Центр Позвоночника
Повреждение спинного мозга – это поражение в результате травмы или болезни любой части спинного мозга или нервов позвоночного канала. Эти травмы часто вызывают ухудшение или утрату двигательной или сенсорной функций.
Многие ученые не оставляют мысли о том, что повреждение спинного мозга когда-нибудь будут полностью обратимы. Поэтому по всему миру ведутся исследования в этой области. В тоже время лечение и реабилитационные программы, существующие сегодня, позволяют многим пациентам вновь стать активным членом общества.
Способность контролировать конечности тела после травмы спинного мозга зависит от двух факторов: место повреждения (часть спинного мозга) и степень тяжести травмы. Если спинной мозг поврежден серьезно, разрушены проводящие пути, которые связывают воедино несколько частей спинного мозга, тогда последствия спинальной травмы оказываются катастрофическими.
Тяжесть травмы подразделяют на:
Полное повреждение
Такая травма приводят к потере чувствительности и двигательных функций всех органов и частей тела, находящихся ниже уровня повреждения.
Неполное повреждение
При неполной травме спинного мозга расположенные ниже места поражения органы и конечности сохраняют частичную двигательную активность.
Также травмы спинного мозга могут привести к тетраплегии (она же квадриплегия) — нарушение или потеря функций рук, туловища, ног и функций тазовых органов.
Параплегия – это полный паралич или паралич, затрагивающий часть туловища, ноги и малый таз.
- Лечащий врач проведет ряд тестов, чтобы определить неврологический уровень поражения и тяжесть травмы.
- Признаки и симптомы повреждения спинного мозга (могут проявиться как несколькими или одним из списка):
- потеря двигательных функций,
- потеря чувствительности, в том числе способность ощущать тепло, холод или прикосновение.
- потеря контроля над работой кишечника и мочевого пузыря
- повышенный мышечный тонус или неконтролируемые спазмы
- сексуальная дисфункция и бесплодие
- болевые ощущения или покалывания, вызванные повреждением нервных волокон спинного мозга
- затрудненное дыхания, кашель.
Первые признаки травмы спинного мозга:
- Сильные боли в спине или давление в области шеи и головы
- Слабость, нарушение координации или паралич в любой части тела
- Онемение, покалывание или потеря чувствительности в кистях, пальцах, ступнях или пальцах ног
- Потеря контроля работы кишечника или мочевого пузыря
- Трудности при ходьбе и в поддержании баланса
- Проблемы с респираторной функцией
Когда необходимо обратиться к врачу
Любой, кто получил серьезную травму головы или шеи должен срочно обратиться за медицинской помощью. Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
- Серьезная травма позвоночника не всегда бывает очевидна сразу. Если ее не распознать вовремя, это может привести к более серьезным последствиям.
- Онемение или паралич также могут проявиться не сразу, без своевременной диагностики ситуацию могут ухудшить продолжительное внутреннее кровотечение и отек в или вокруг спинного мозга.
- Время, прошедшее после травмы и оказания медицинской помощи, напрямую влияет на возможные осложнения и последующую реабилитацию пациента.
Как себя вести с человеком, который только что получи травму:
- Звоните 1719 или в службу скорой помощи ближайшего госпиталя.
- Положите полотенца с обеих сторон головы и шеи, чтобы закрепить их в неподвижном состоянии и ожидайте скорую помощь.

- Окажите первую помощь пострадавшему: предпримите меры для остановки кровотечения и обеспечьте комфорт пострадавшему на сколько это возможно, но, не смещая шею или голову.
Поражение спинного мозга возможно в результате повреждения позвонков, связок или дисков позвоночника. Травматическое повреждение спинного мозга может быть связано с внезапным ударом позвоночника, что приводит к перелому, смещению или сдавлению позвонков. Травму спинного мозга также можно получить также в результате выстрела или ножевого ранения. Осложнения обычно происходят в течение нескольких дней или недель после травмы из-за кровотечения, отека, воспаления и скопления жидкости внутри и вокруг спинного мозга.
Нетравматическое повреждение спинного мозга также возможно из-за ряда болезней: артрита, рака, воспаления, инфекции или дисковой дегенерации позвоночника.
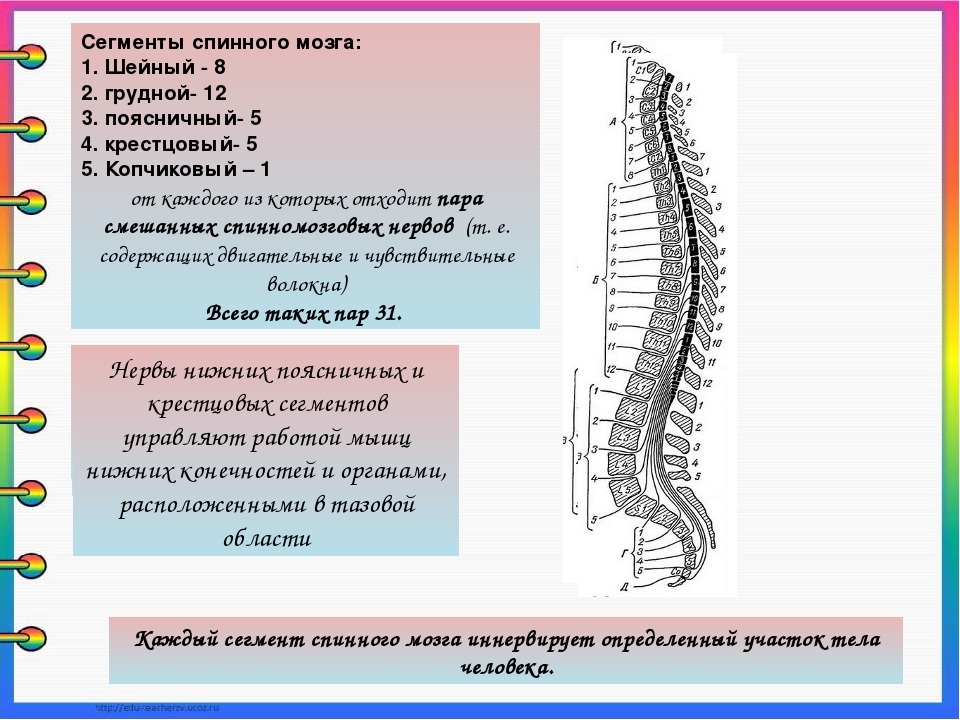
Ваш мозг и центральная нервная система
Центральная нервная система состоит из головного и спинного мозга. Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Нервные отростки спинного мозга отвечают за сообщение между мозгом и телом. Моторные нейроны передают сигналы от мозга, чтобы контролировать движение мышц. Сенсорные участки несут сигналы от частей тела к мозгу для передачи информации о жаре, холоде, давлении, боли и позиции конечностей.
Повреждение нервных волокон
Независимо от причины повреждения спинного мозга, пострадать могут и нервные волокна, проходящие через поврежденную область. Это приводит к ухудшению работы мышц и нервов, расположенных ниже места травмы. Повреждение грудной или поясничной области может сказаться на функционировании мышц туловища, ног и работе внутренних органов (контроль мочевого пузыря и кишечника, сексуальную функцию).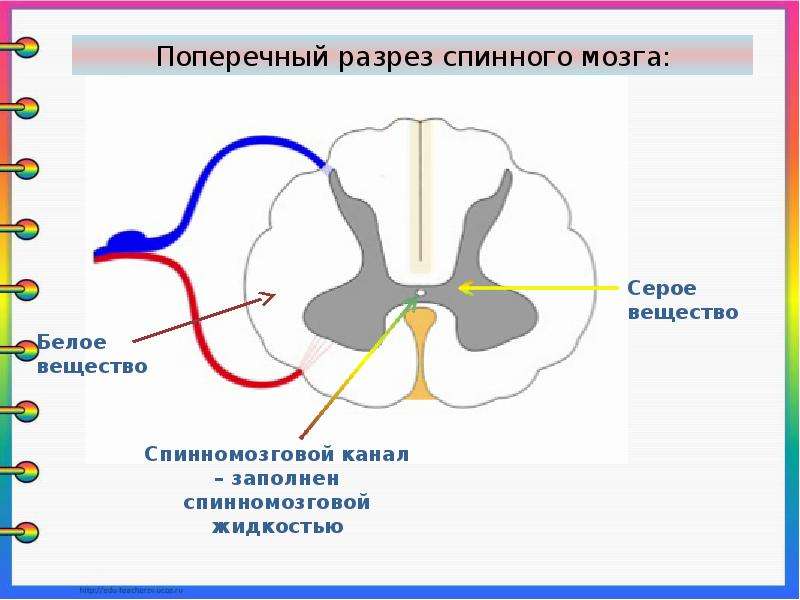 А травмы шеи могут повлиять на движения рук и даже возможность дышать.
А травмы шеи могут повлиять на движения рук и даже возможность дышать.
Распространенные причины повреждения спинного мозга
Наиболее распространенными причинами повреждения спинного мозга в Соединенных Штатах:
Дорожно-транспортные происшествия. ДТП с участием автомобилей и мотоциклов — основная причина травмирования спинного мозга, более 40 % ежегодно.
Падения. Травмы спинного мозга лиц пожилого возраста (после 65 лет), как правило, связаны с падением. В целом, статистика отводит этой причине ¼ часть всех случаев.
Акты насилия. 15 % случаев повреждений спинного мозга наносятся в результате насильственных действий (в т.ч. огнестрельных и ножевых ранений). Данные Национального института неврологических расстройств и инсульта.
Спортивные травмы. Профессиональный спорт несет в себе немало опасностей, как и активных отдых, к примеру, дайвинг на мелководье. 8 % повреждений спины попадают под эту статью.
Алкоголь. Каждая четвертая травма, так или иначе, связана с употреблением алкоголя.
Болезни. Рак, артрит, остеопороз и воспаление спинного мозга может также могут стать причиной поражения этого органа.
Не смотря на то, что получение подобных травм, как правило, происходит по воле несчастного случая, были выявлены ряд факторов, предрасполагающих к риску, такие как:
Гендерный. Статистически пострадавших мужчин в разы больше. В США насчитывается лишь 20% женщин с подобными и повреждениями.
Возраст. Как правило, травмы получают в самом активном возрасте — от 16 до 30 лет. Главной причиной получения травм в этом возрасте остаются происшествия на дороге.
Любовь к риску и экстриму. Что логично, но главное, что в первую очередь травмы получают спортсмены и любители при нарушении техник безопасности.
Болезни костей и суставов. В случае хронического артрита или остеопороза даже небольшая травма спины может оказаться фатальной для пациента.
После травм спинного мозга пациенты сталкиваются с большим числом неприятных последствий, способных в корне изменить их жизни. При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
Специалисты Центра реабилитации предложат ряд методов контроля процессов жизнедеятельности (работы мочевого пузыря и кишечника). Разработают специальную диету для улучшения функций органов, что поможет избежать в будущем образований камней в почках, инфекций мочевыводящих путей и почек, ожирения, сахарного диабета и пр. Под контролем опытных физиотерапевтов будет разработана программа физических упражнений для улучшения мышечного тонуса пациента. Вы получите подробные рекомендации об уходе за кожей во избежание пролежней, поддержании работы сердечно-сосудистой и респираторных систем. Специалисты в области урологии и лечения бесплодия также могут быть задействованы в случае необходимости. Врачи научат бороться с болью и депрессией. Мы в состоянии предложить комплексный подход для полной стабилизации состояния пациента.
Медицинские исследования:
Рентгенография. Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Компьютерная томография (КТ). КТ более дает более подробную информацию о поврежденном участке. При сканировании врач получает ряд изображений поперечного сечения и обеспечивает подробное изучение стенок позвоночного канала, его оболочек и нервных корешков.
Магнитно-резонансная томография (МРТ). МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях. И будет очень полезным при выявлении грыжи дисков, сгустков крови и другие масс, способных сжимать спинной мозг.
Через несколько дней после травмы, когда спадет опухлость, врач может провести неврологическое обследование для определения степени тяжести травмы. Оно включает в себя проверку мышечной силы и сенсорной чувствительности.
К сожалению, поражение спинного мозга не может быть полностью излечимо. Но постоянно ведущиеся исследователи дают врачам все больше новых средств и методик для лечения пациентов, которые смогут способствовать регенерации нервных клеток и улучшению функции нервов. В тоже время не нужно забывать о работе, которая ведется в области поддержания активной жизни пациентов после травмы, расширения возможностей и улучшения качества жизни людей с ограниченными способностями.
Но постоянно ведущиеся исследователи дают врачам все больше новых средств и методик для лечения пациентов, которые смогут способствовать регенерации нервных клеток и улучшению функции нервов. В тоже время не нужно забывать о работе, которая ведется в области поддержания активной жизни пациентов после травмы, расширения возможностей и улучшения качества жизни людей с ограниченными способностями.
Оказание скорой медицинской помощи
Оказание своевременной первой медицинской помощи имеет решающее значение для минимизации последствий после любой травмы головы или шеи. Так и лечение травмы спинного мозга часто начинается уже на месте происшествия.
Команда неотложной медицинской помощи по прибытию должна провести иммобилизацию позвоночника , как мягко и быстро , насколько это возможно с использованием жесткого шейного воротника и специальных носилок для транспортировки пострадавшего в больницу.
При получении травмы спинного мозга пациента доставляют в отделение интенсивной терапии. Пациент также может быть доставлен в региональный центр лечения травм позвоночника, где всегда дежурит команда нейрохирургов, хирургов-ортопедов, психологов, медсестер, терапевтов и социальных работников.
Пациент также может быть доставлен в региональный центр лечения травм позвоночника, где всегда дежурит команда нейрохирургов, хирургов-ортопедов, психологов, медсестер, терапевтов и социальных работников.
Медикаменты. «Метилпреднизолон» ( Medrol ) применяется в случае получения острой травмы спинного мозга. При лечении «Метилпреднизолоном» в течение первых восьми часов после получении травмы, есть шанс получить умеренный улучшение состояния пациента. Данный препарат уменьшает повреждения нервных клеток и снимает воспаления тканей вокруг места травмы. Однако, это не лекарство от самой травмы спинного мозга.
Иммобилизация. Стабилизация поврежденного позвоночника при транспортировке крайне важна. Для этого в арсенале бригады находятся специальные приспособления для удержания позвоночника и шеи в неподвижном состоянии.
Хирургическое вмешательство. Зачастую врачи вынуждены прибегать к операциям, чтобы удалить фрагменты костей, посторонних предметов, грыжи дисков или закрепить переломом позвонков. Операция также может потребоваться для стабилизации позвоночника, чтобы предотвратить боль или деформацию кости в будущем.
Операция также может потребоваться для стабилизации позвоночника, чтобы предотвратить боль или деформацию кости в будущем.
Период госпитализации
После стабилизации больного и проведения первоочередного лечения персонал начинает работу по предотвращению осложнений и сопутствующих проблем. Это может быть ухудшение физического состояния пациента, мышечная контрактура, пролежни, нарушение работы кишечника и мочевого пузыря, респираторные инфекции и кровяные сгустки.
Длительность пребывания в стационаре зависит от тяжести травмы и темпов выздоровления. После выписки пациента направляют в отделение реабилитации.
Реабилитация. Работа с пациентом может начаться на ранних стадиях восстановления. В команде специалистов могут быть задействованы физиотерапевты, специалисты по трудотерапии, специально обученные медсестры, психолог, социальный работник, диетолог и курирующий врач.
На начальных этапах реабилитации врачи как правило работают над сохранением и укреплением функции мышц, задействуя мелкую моторику и обучая адаптивным методам поведения в повседневных делах. Пациенты получают консультации в вопросах последствий травм и предотвращения осложнений. Вам будут даны рекомендации о том, как можно улучшить качество жизни в сложившихся условиях. Пациентов обучают новым навыкам, в т ч использовать специальное оборудование и технологии, которые дают возможность не зависеть от посторонней помощи. Овладев ими, Вы сможете найти для себя возможно новое хобби, участвовать в социальных и спортивных мероприятиях, вернуться в школу или на рабочее место.
Пациенты получают консультации в вопросах последствий травм и предотвращения осложнений. Вам будут даны рекомендации о том, как можно улучшить качество жизни в сложившихся условиях. Пациентов обучают новым навыкам, в т ч использовать специальное оборудование и технологии, которые дают возможность не зависеть от посторонней помощи. Овладев ими, Вы сможете найти для себя возможно новое хобби, участвовать в социальных и спортивных мероприятиях, вернуться в школу или на рабочее место.
Медикаментозное лечение. Пациенту могут быть прописаны медикаменты для контроля последствий травмы спинного мозга. К ним относятся лекарства для контроля боли и мышечных спазмов, а также медикаменты для улучшения контроля работы мочевого пузыря, кишечника и половой функции.
Новые технологии. На сегодняшний день для людей с ограниченными возможностями были придуманы современные средства передвижения, обеспечивающие полную мобильность пациентов. К примеру, современные облегченные кресла-коляски на электрическом приводе. Одни из последних моделей позволяют пациенту самостоятельно подниматься по лестнице и поднимать сидящего до любой необходимой высоты.
Одни из последних моделей позволяют пациенту самостоятельно подниматься по лестнице и поднимать сидящего до любой необходимой высоты.
Прогнозы и восстановление
Ваш врач не сможет спрогнозировать выздоровление только поступившего пациента. В случае восстановления, если его возможно достичь, потребуется от 1й недели до шести месяцев после травмы. Для другой группы пациентов небольшие улучшения придут после года работы над собой или большего количество времени.
В случае паралича и последующей инвалидности необходимо найти в себе силы, чтобы принять ситуацию и начать другую жизнь, адаптация к которой будет нелегкой и пугающей. Травма спинного мозга повлияет на все аспекты жизни, будь то повседневные дела, работа или отношения.
Восстановление после такого события требует времени, но только Вам выбирать будете ли Вы счастливы в сложившей ситуации, а не травме. Много людей прошли через это и смогли найти в себе силы начать новую полноценную жизнь. Одно из главных составляющих успеха – это качественная медицинская помощь и поддержка близких.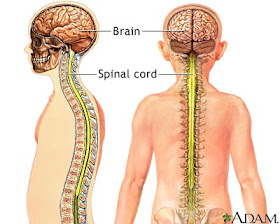
Стимуляция спинного мозга и периферических нервов ( SCS, PNS )
Методика применяется для лечения различного рода патологических состояний сопровождающихся выраженными болями в ногах, в спине, в промежности, спастичности в нижних конечностях. Также применяется для лечения эректильной дисфункции, нарушения функции тазовых органов. Методика заключается в установке на поверхность спинного мозга электродов, к которым подаются стимулы от стимулятора, вшиваемого под кожу. Перед окончательной имплантацией стимулятора проводится тестовая стимуляция, когда электроды выводятся наружу и подключаются к внешнему стимулятору, для подбора параметров стимуляции, оценки эффективности в каждом конкретном случае.
Метод лечения хронического болевого синдрома, спастики, нарушения функции тазовых органов.
Эффект достигается при помощи электрических импульсов, которые доставляются электродами, имплантированными в эпидуральное пространство.
Электроды соединяются с нейростимулятором, который имплантируется подкожно.
На сегодняшний день консервативные методы лечения не всегда обеспечивают достаточное обезболивание.
Нейростимуляция является альтернативным методом лечения пациентов с НБ, в случае если традиционные консервативные методы лечения не приносят желаемого результата.
ТЕСТОВАЯ НЕЙРОСТИМУЛЯЦИЯ (ТН)ТН предполагает имплантацию электрода, который является частью системы для проведения теста. Введение электрода осуществляется под местной анестезией. Благодаря ТН уже на операционном столе удается получить анальгетический (обезболивающий) эффект, а также с большей долей вероятности прогнозировать эффективность нейростимуляции еще до имплантации всей системы.
Тестовый период в течение 7-10 дней проводится в амбулаторных условиях, приближенных к повседневным, для лучшей оценки больным динамики болевого синдрома и влияния его на повседневную активность. В тестовом периоде проводится подбор оптимальных параметров электростимуляции.
Если по результатам ТН удалось достичь 50% – го снижения боли по Визуально-аналоговой шкале (шкала оценки интенсивности боли), то пациенту может быть имплантирована система нейростимуляции полностью. В случае же неудачи, встанет вопрос о переходе на следующую ступень.
В случае же неудачи, встанет вопрос о переходе на следующую ступень.
Отдельно следует отметить, что при некоторых болевых синдромах, например при травматическом отрыве корешков нервного сплетения пациентам производятся хирургические вмешательства, например DREZ-операция. При грыже межпозвоночного диска – соответствующее иссечение грыжи. А при онкологических болях – хордотомия.
Обязательное условие: Перед установкой нейростимулирующей системы проводится тестовая стимуляция (см. выше), при которая позволяет врачу убедиться в эффективности методики.
КОМПОНЕНТЫ SCS-СИСТЕМЫ КОМПАНИИ MEDTRONICСистема для неиростимуляции состоит из трех базовых имплантируемых компонентов, которые могут использоваться унилатерально или билатерально:
Система для неиростимуляции состоит из трех базовых имплантируемых компонентов, которые могут использоваться унилатерально или билатерально:
- Нейростимулятор;
- Удлиннитель;
- Чрезкожный цилиндрический или хирургический электрод.

Нейростимулятор, или имплантируемый генератор импульсов.
Нейростимулятор представляет собой изолированное устройство, похожее на кардиостимулятор, состоящее из батареи и электроники. Он имплантируется подкожно, и вырабатывает электрические импульсы, необходимые для унилатеральной или билатеральной стимуляции. Эти импульсы проводятся по удлиннителям и электродам в спинной мозг.
Удлиннитель
Удлиннитель – это тонкий изолированный провод. Удлиннители имплантируют подкожно, соединяя электрод с нейростимулятором.
Электроды
Электрод представляет собой тонкий изолированный четырехжильный провод с четырьмя, восемью или 16-ю контактами на кончике. Электрод имплантируется в эпидуральное пространство, чтобы проводить туда электрический ток, осущевляющий нейростимуляцию. Оптимальное положение электрода всегда находится в корреляции с зоной боли пациента. Для стимуляции спинного мозга электроды имплантируются в эпидуральное пространство (между позвонком с твердой мозговой оболочкой), при этом контакты электродов находятся достаточно близко к заднему рогу спинного мозга, чтобы осуществлять стимуляцию толстых миелиновых нервных волокон.
Неимплантируемые компоненты системы
К неимплантируемым компонентам системы относятся пульт пациента и программатор врача, которые используются для управления нейростимулятором.
Программатор врача N’Vision. Используется для программирования нейростимуляторов. Параметры импульсов, вырабатываемых нейростимулятором, могут быть неинвазивно изменены при помощи программатора врача. Программатор передает настройки нейростимулятору дистанционно при помощи радиочастотной связи.
Пульт пациента. Пульт пациента-это портативное устройство, которое позволяет пациенту самостоятельно включать и выключать нейростимулятор,когда это необходимо, а также проверять уровень заряда батареи нейростимулятора.
К преимуществам стимуляции спинного мозга SCS относятся:
ВИЧ можно излечить пересадкой костного мозга, полагают ученые
https://ria.ru/20190306/1551576899.html
ВИЧ можно излечить пересадкой костного мозга, полагают ученые
ВИЧ можно излечить пересадкой костного мозга, полагают ученые — РИА Новости, 06. 03.2019
03.2019
ВИЧ можно излечить пересадкой костного мозга, полагают ученые
Исследование британских ученых показало, что ВИЧ-инфекция может быть устранена с помощью разовой пересадки костного мозга от донора с устойчивой к инфекции… РИА Новости, 06.03.2019
2019-03-06T01:49
2019-03-06T01:49
2019-03-06T01:49
наука
весь мир
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/151897/90/1518979097_0:341:2000:1466_1920x0_80_0_0_366cb97d86ee81cd9c365e30da7f3576.jpg
МОСКВА, 6 мар — РИА Новости. Исследование британских ученых показало, что ВИЧ-инфекция может быть устранена с помощью разовой пересадки костного мозга от донора с устойчивой к инфекции мутацией и менее агрессивного лечения, сообщается в докладе ученых в журнале Nature, посвященном второму возможному случаю излечения от ВИЧ.Ранее газета New York Times написала, что второй пациент с ВИЧ-инфекцией может быть излечен от вируса.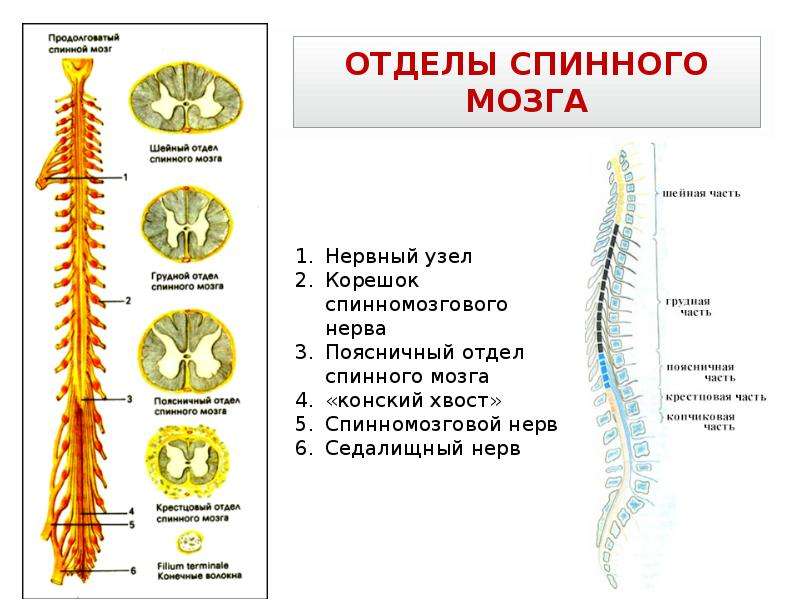 Донором так называемого «лондонского пациента», имя которого не разглашается, стал человек с мутацией под названием CCR5, которая делает его организм неуязвимым для ВИЧ. Пересадка костного мозга была проведена в мае 2016 года, а с сентября 2017 года пациент прекратил принимать антиретровирусные препараты. Таким образом, более полутора лет пациент находился без терапии, и в его организме не были обнаружены инфицированные клетки.»Здесь мы показываем, что ремиссия ВИЧ-1 может быть возможна при менее агрессивном и токсическом подходе», — сообщают авторы доклада в аннотации. «Хотя в период 18-месячного перерыва после лечения рано делать вывод о том, что пациент вылечен, эти данные предполагают, что только трансплантации гемопоэтических стволовых клеток с клетками донора с мутацией CCR5 достаточно для достижения ремиссии ВИЧ-1», — отмечают ученые.Ранее газета сообщала, что «лондонский пациент» станет вторым человеком после «берлинского пациента» Тимоти Рэя Брауна, которого удалось излечить от ВИЧ-инфекции 12 лет назад.
Донором так называемого «лондонского пациента», имя которого не разглашается, стал человек с мутацией под названием CCR5, которая делает его организм неуязвимым для ВИЧ. Пересадка костного мозга была проведена в мае 2016 года, а с сентября 2017 года пациент прекратил принимать антиретровирусные препараты. Таким образом, более полутора лет пациент находился без терапии, и в его организме не были обнаружены инфицированные клетки.»Здесь мы показываем, что ремиссия ВИЧ-1 может быть возможна при менее агрессивном и токсическом подходе», — сообщают авторы доклада в аннотации. «Хотя в период 18-месячного перерыва после лечения рано делать вывод о том, что пациент вылечен, эти данные предполагают, что только трансплантации гемопоэтических стволовых клеток с клетками донора с мутацией CCR5 достаточно для достижения ремиссии ВИЧ-1», — отмечают ученые.Ранее газета сообщала, что «лондонский пациент» станет вторым человеком после «берлинского пациента» Тимоти Рэя Брауна, которого удалось излечить от ВИЧ-инфекции 12 лет назад.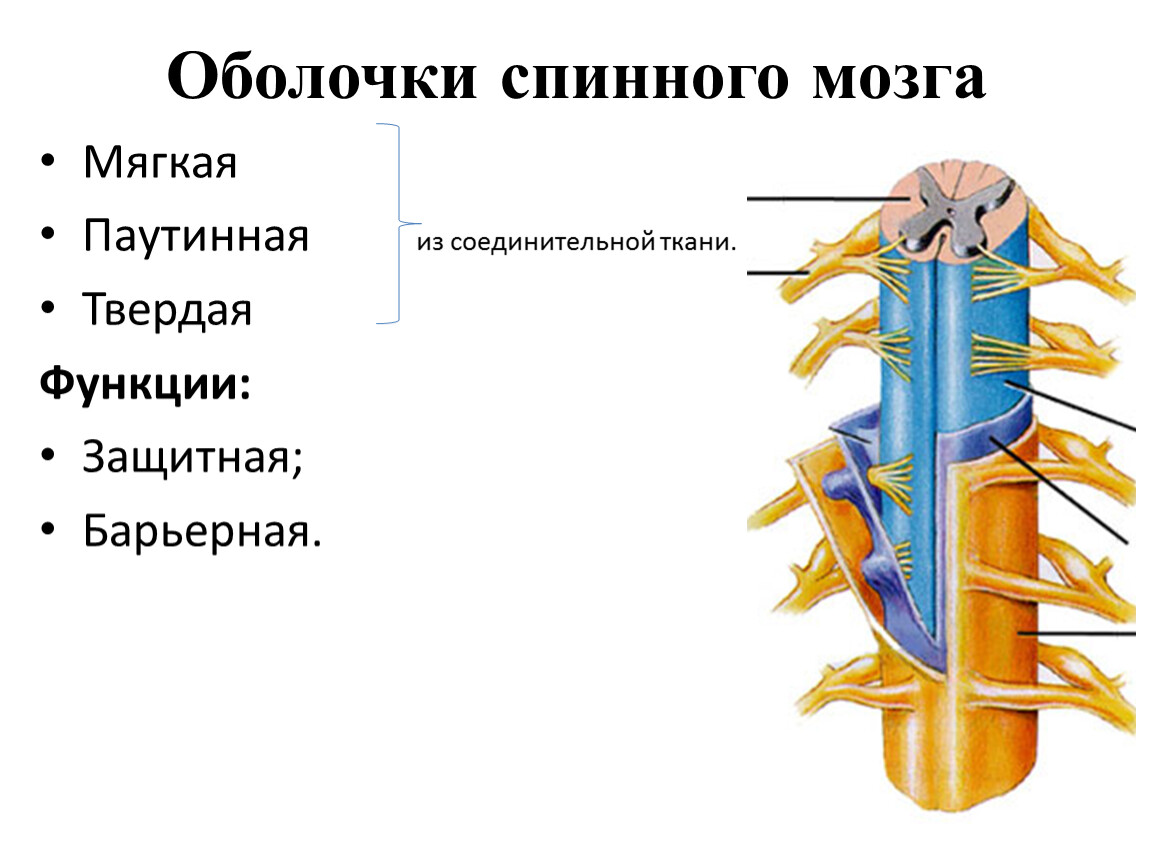 Обоим пациентам была проведена трансплантация донорского костного мозга. На сайте журнала сообщается, что у «лондонского пациента», как и у первого излечившегося Тимоти Рэя Брауна, был рак крови. Исследователи пишут, что в ходе трансплантации лейкоциты пациента были успешно заменены на лейкоциты с устойчивой к ВИЧ модификацией.Руководитель исследования, специалист по инфекционным заболеваниям Равиндра Гупта из Кембриджского университета заявил, что пока невозможно с уверенностью сказать, излечился ли пациент, для этого его организм должен оставаться без инфицированных клеток более длительное время.Гупта отметил, что пересадка стволовых клеток не обязательно должна сопровождаться агрессивным лечением с сильными побочными эффектами. «Радиация действительно ударяет по костному мозгу, и от нее чувствуешь себя очень плохо», — приводит журнал его слова. Отмечается, что Браун подвергался радиотерапии всего тела, а также принимал химиотерапевтические препараты, в то время как «лондонский пациент» проходил химиотерапию и принимал лекарство, направленное на уничтожение раковых клеток.
Обоим пациентам была проведена трансплантация донорского костного мозга. На сайте журнала сообщается, что у «лондонского пациента», как и у первого излечившегося Тимоти Рэя Брауна, был рак крови. Исследователи пишут, что в ходе трансплантации лейкоциты пациента были успешно заменены на лейкоциты с устойчивой к ВИЧ модификацией.Руководитель исследования, специалист по инфекционным заболеваниям Равиндра Гупта из Кембриджского университета заявил, что пока невозможно с уверенностью сказать, излечился ли пациент, для этого его организм должен оставаться без инфицированных клеток более длительное время.Гупта отметил, что пересадка стволовых клеток не обязательно должна сопровождаться агрессивным лечением с сильными побочными эффектами. «Радиация действительно ударяет по костному мозгу, и от нее чувствуешь себя очень плохо», — приводит журнал его слова. Отмечается, что Браун подвергался радиотерапии всего тела, а также принимал химиотерапевтические препараты, в то время как «лондонский пациент» проходил химиотерапию и принимал лекарство, направленное на уничтожение раковых клеток. Исследователь из Имперского колледжа Лондона Грэм Кук отметил, что такой тип лечения не подойдет всем ВИЧ-инфицированным, которые не больны раком и не нуждаются в трансплантации костного мозга.
Исследователь из Имперского колледжа Лондона Грэм Кук отметил, что такой тип лечения не подойдет всем ВИЧ-инфицированным, которые не больны раком и не нуждаются в трансплантации костного мозга.
https://radiosputnik.ria.ru/20190305/1551555480.html
https://ria.ru/20190305/1551554122.html
весь мир
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/151897/90/1518979097_0:153:2000:1653_1920x0_80_0_0_47bcb784b0732b10c665c2509dd45a99. jpg
jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
весь мир
МОСКВА, 6 мар — РИА Новости. Исследование британских ученых показало, что ВИЧ-инфекция может быть устранена с помощью разовой пересадки костного мозга от донора с устойчивой к инфекции мутацией и менее агрессивного лечения, сообщается в докладе ученых в журнале Nature, посвященном второму возможному случаю излечения от ВИЧ.Ранее газета New York Times написала, что второй пациент с ВИЧ-инфекцией может быть излечен от вируса. Донором так называемого «лондонского пациента», имя которого не разглашается, стал человек с мутацией под названием CCR5, которая делает его организм неуязвимым для ВИЧ. Пересадка костного мозга была проведена в мае 2016 года, а с сентября 2017 года пациент прекратил принимать антиретровирусные препараты.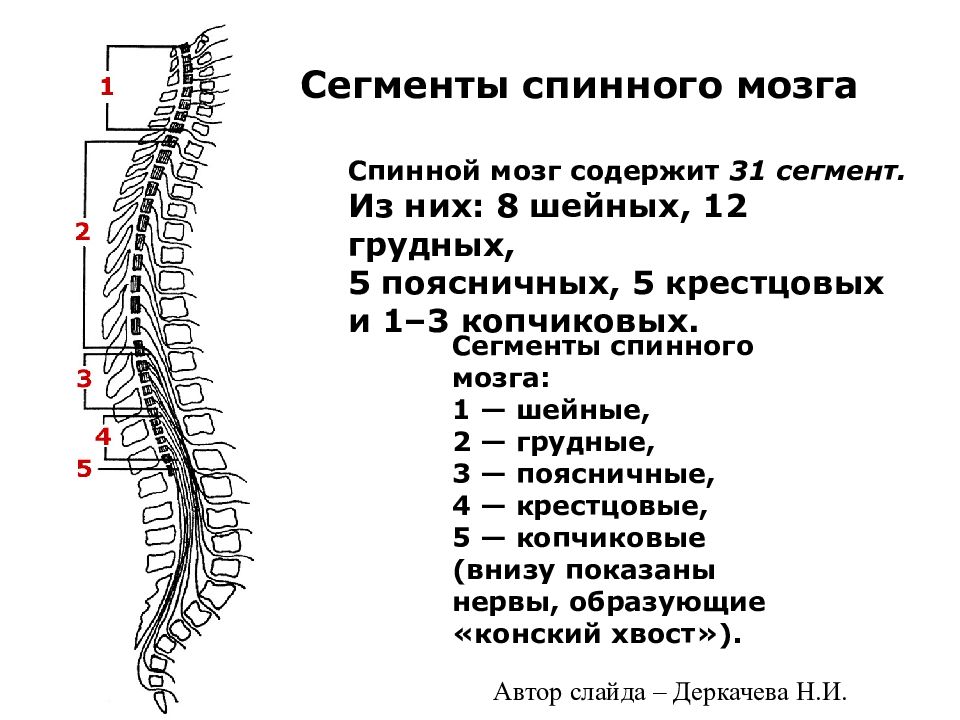 Таким образом, более полутора лет пациент находился без терапии, и в его организме не были обнаружены инфицированные клетки.
Таким образом, более полутора лет пациент находился без терапии, и в его организме не были обнаружены инфицированные клетки.
«Здесь мы показываем, что ремиссия ВИЧ-1 может быть возможна при менее агрессивном и токсическом подходе», — сообщают авторы доклада в аннотации. «Хотя в период 18-месячного перерыва после лечения рано делать вывод о том, что пациент вылечен, эти данные предполагают, что только трансплантации гемопоэтических стволовых клеток с клетками донора с мутацией CCR5 достаточно для достижения ремиссии ВИЧ-1», — отмечают ученые.
Ранее газета сообщала, что «лондонский пациент» станет вторым человеком после «берлинского пациента» Тимоти Рэя Брауна, которого удалось излечить от ВИЧ-инфекции 12 лет назад. Обоим пациентам была проведена трансплантация донорского костного мозга. На сайте журнала сообщается, что у «лондонского пациента», как и у первого излечившегося Тимоти Рэя Брауна, был рак крови. Исследователи пишут, что в ходе трансплантации лейкоциты пациента были успешно заменены на лейкоциты с устойчивой к ВИЧ модификацией.
Обоим пациентам была проведена трансплантация донорского костного мозга. На сайте журнала сообщается, что у «лондонского пациента», как и у первого излечившегося Тимоти Рэя Брауна, был рак крови. Исследователи пишут, что в ходе трансплантации лейкоциты пациента были успешно заменены на лейкоциты с устойчивой к ВИЧ модификацией.
Руководитель исследования, специалист по инфекционным заболеваниям Равиндра Гупта из Кембриджского университета заявил, что пока невозможно с уверенностью сказать, излечился ли пациент, для этого его организм должен оставаться без инфицированных клеток более длительное время.
5 марта 2019, 11:27НаукаУченые рассказали, как «лондонский пациент» излечился от ВИЧГупта отметил, что пересадка стволовых клеток не обязательно должна сопровождаться агрессивным лечением с сильными побочными эффектами. «Радиация действительно ударяет по костному мозгу, и от нее чувствуешь себя очень плохо», — приводит журнал его слова. Отмечается, что Браун подвергался радиотерапии всего тела, а также принимал химиотерапевтические препараты, в то время как «лондонский пациент» проходил химиотерапию и принимал лекарство, направленное на уничтожение раковых клеток.
Исследователь из Имперского колледжа Лондона Грэм Кук отметил, что такой тип лечения не подойдет всем ВИЧ-инфицированным, которые не больны раком и не нуждаются в трансплантации костного мозга.
Словарь для пациентов (страница 33)
Страница 33 из 33
Словарь для пациентов
Исследования костного мозга
Когда врач начинает лечить больного с подозрением на лимфому или другую болезнь крови, то ему необходимо понять, в каком состоянии находится очень важный орган пациента, в котором происходит кроветворение – костный мозг. Для этого делаются специальные анализы, о которых мы постараемся рассказать подробнее.
В медицинской терминологии словом «мозг» или «мозговое вещество» обозначает внутреннюю часть органа или ткани, которая отличается от его внешней части. Например, головной мозг лежит внутри черепа, спинной мозг находится в канале из позвонков. Кость тоже не является однородным плотным веществом. На поверхности лежит более плотный, твердый слой, а внутри кость представляет собой губку с более мелкими или крупными ячейками. Строение зависит от того, какую работу она выполняет в организме. Внутри кости, а именно в этих ячейках и находится костный мозг, где он хорошо защищен природой от опасностей внешнего мира. Костный мозг выглядит как обычная кровь, но под микроскопом видно, что он состоит из материнских (стволовых) и созревающих клеток, а также клеток микроокружения. У здорового взрослого человека объем костного мозга равен примерно 3-4 литрам. В толстых костях мозга больше, в тонких — меньше.
На поверхности лежит более плотный, твердый слой, а внутри кость представляет собой губку с более мелкими или крупными ячейками. Строение зависит от того, какую работу она выполняет в организме. Внутри кости, а именно в этих ячейках и находится костный мозг, где он хорошо защищен природой от опасностей внешнего мира. Костный мозг выглядит как обычная кровь, но под микроскопом видно, что он состоит из материнских (стволовых) и созревающих клеток, а также клеток микроокружения. У здорового взрослого человека объем костного мозга равен примерно 3-4 литрам. В толстых костях мозга больше, в тонких — меньше.
Внутри костей для клеток природой созданы поистине «тепличные» условия, поэтому и вредные (патологические) клетки также стремятся занять «теплое местечко», вот почему исследование костного мозга часто является самым важным для постановки диагноза, а значит, и для правильного лечения.
При взятии костного мозга для анализа, как и при взятии любого другого материала из организма используются принципы максимальной пользы, безопасности и безболезненности. Делают это уже десятки лет, поэтому методики надежно отработаны. Чаще всего используют аспирационную биопсию и трепанобиопсию костного мозга.
Делают это уже десятки лет, поэтому методики надежно отработаны. Чаще всего используют аспирационную биопсию и трепанобиопсию костного мозга.
Аспирационная биопсия костного мозга
Данная процедура нужна для того, чтобы получить на анализ капельку костного мозга. Эта капелька позволяет быстро и точно понять, что происходит с кроветворением, почему что-то пошло не так, есть ли в костном мозге «вредные» клетки и какие они. Сразу же скажем, что при этом и при других анализах, количество костного мозга очень быстро восстанавливается и организм не терпит никакого урона.
Аспирационную биопсию выполняют так. Врач вместе с пациентом решают, из грудины или со спины брать костный мозг. Если выбирают первый вариант, то протирают спиртом кожу над верхней третью грудины, обезболивают новокаином мягкие ткани и специальной иглой и шприцем берут 0,5 миллилитра костного мозга. Если выбирают второй вариант, то на границе ягодичной и поясничной области, отступив от позвоночника в сторону на 10 см, обрабатывают кожу спиртом и обезболивают мягкие ткани. Затем также специальной иглой берут полмиллилитра костного мозга на анализ. Вся процедура от момента протирания кожи спиртом до окончания в опытных руках занимает времени меньше минуты. Как до, так и после нее можно сразу есть, пить, мыться, словом, заниматься повседневными делами.
Затем также специальной иглой берут полмиллилитра костного мозга на анализ. Вся процедура от момента протирания кожи спиртом до окончания в опытных руках занимает времени меньше минуты. Как до, так и после нее можно сразу есть, пить, мыться, словом, заниматься повседневными делами.
Получение капельки костного мозга позволяет провести:
- исследование клеточного состава;
- исследование генов и хромосом опухолевых и стволовых клеток;
- проточную цитометрию клеток;
- молекулярно-генетические исследования.
Трепанобиопсия костного мозга
На врачебном языке словом «биопсия» называют взятие жидкой части или кусочка любого органа для исследования, а «трепанобиопсией костного мозга» называется взятие тонкого столбика кости с мозгом внутри для комплексного анализа кроветворных клеток, их взаимодействия с окружающими клетками, изменений структуры кости. Трепанобиопсия костного мозга позволяет обнаружить опухолевые клетки, а также увидеть характерные черты различных заболеваний. Это исследование применяют для того, чтобы уточнить степень заболевания, а иногда только этот анализ позволяет правильно поставить диагноз.
Это исследование применяют для того, чтобы уточнить степень заболевания, а иногда только этот анализ позволяет правильно поставить диагноз.
В обычной врачебной работе трепанобиопсию костного мозга делают очень редко, и мало кто знает, что это такое. Именно поэтому кратко опишем, как она делается. Сразу скажем, что во время забора анализа любое прикосновение к любым нервам, позвонкам, спинному мозгу полностью отсутствует. Процедура достаточно простая и может проходить амбулаторно, но делает ее обязательно врач. Пациент может сидеть или лежать в зависимости от своего желания и навыков доктора.
Укажем точки на теле, откуда берут материал. На границе ягодичной и поясничной области, отступив 10 см от позвоночника в сторону, врач находит места, где очень близко к поверхности кожи подходят самые массивные кости человека – подвздошные кости таза. Врач протирает спиртом кожу, тонкой иглой обезболивает мягкие ткани и специальной иглой берет материал. Вся процедура от момента протирания кожи спиртом до получения маленького столбика костной ткани (длиной один-два см) в опытных руках занимает три-четыре минуты. Как до, так и после нее можно сразу есть, пить, мыться, одним словом, заниматься повседневными делами. На месте взятой кости быстро вырастает новая костная ткань. Полученный материал отправляют на гистологическое исследование. При необходимости выполняют углубленное иммуногистохимическое исследование.
Как до, так и после нее можно сразу есть, пить, мыться, одним словом, заниматься повседневными делами. На месте взятой кости быстро вырастает новая костная ткань. Полученный материал отправляют на гистологическое исследование. При необходимости выполняют углубленное иммуногистохимическое исследование.
Лабораторий, в которых могут квалифицированно проанализировать полученный материал, в городе мало. Кроме того, сама методика анализа очень трудоемкая, поэтому подготовка ответа занимает не менее двух недель.
Исследование клеточного состава (миелограмма)
Капелька костного мозга аккуратно распределяется по стеклышку, окрашивается специальными красками и отправляется в лабораторию. Как правило, микроскопический анализ и написание заключения занимает 1-2 дня. Этот метод относится к одному из самых технически простых, однако специалистов-цитологов, способных правильно оценить то, что видно под микроскопом, в городе очень мало.
Цитогенетическое исследование
Цитогенетическое исследование выявляет болезнь на уровне хромосом.
В школе на уроках биологии мы изучали, что вся информация о человеке зашифрована природой в его генах. Эти гены собраны в особые цепочки, которые спрятаны в ядре клетки. Цепочки генов называются «хромосомами». Цитогенетический анализ хромосом можно провести в момент деления клетки. Анализ возможен только у активно делящихся клеток – стволовых и опухолевых. При некоторых болезнях возникают типичные поломки хромосом, которые можно увидеть в микроскоп, и обнаружение их имеет ключевое значение для диагноза, лечения и предсказания результатов лечения. Для анализа берут около двух миллилитров костного мозга. Цитогенетическое исследование – это очень сложное, трудоемкое дело, которое требует дорогого оборудования, дорогих специальных химических и биологических веществ (реактивов), труда высококвалифицированных лаборантов и врача-цитогенетика. Выполнение такого исследования возможно только в некоторых специализированных больницах и научных центрах. Анализ и написание заключения занимает около 3-4 дней.
Анализ и написание заключения занимает около 3-4 дней.
Молекулярно-генетические методы исследования (ПЦР и FISH)
Как уже говорилось, в организме человека, как и во всяком живом существе, вся информация зашифрована в генах. У всех людей есть похожие гены (например, те, которые указывают, что у нас одна голова и четыре конечности) и есть непохожие, уникальные (например, те, которые указывают на цвет глаз, оттенок кожи, голос). Для некоторых болезней найдены типичные изменения (мутации) генов, которые вызывают, «запускают» болезнь, и типичные сопровождающие болезнь изменения генов. Чтобы их найти и назначить нужное лечение требуется один-два миллилитра костного мозга больного человека. В некоторых случаях достаточно и крови.
Ученые создали специальные реактивы – белки-ферменты, которые сами находят в исследуемой жидкости нужный ген и делают множество его копий, которые легко обнаружить. Этот метод называется полимеразная цепная реакция (ПЦР). С помощью ПЦР можно обнаружить любой ген – и опухолевый и инфекционный, даже если в организме больного организма опухолевые клетки присутствует в ничтожно малых количествах. Метод очень точен, прост в использовании, но тоже требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Метод очень точен, прост в использовании, но тоже требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Некоторые гены очень тяжело выявить полимеразной цепной реакцией, тогда на помощь приходит FISH-метод. При FISH-методе используют уже сделанные на заводе светящиеся крупные молекулы настроенные на те гены, которые необходимо обнаружить. Эти молекулы смешивают с кровью пациента, а потом врач лабораторной диагностики по характеру свечения определяет результат. Метод очень точен, однако имеет свои сложности в применении и требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда высококлассных специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Проточная цитометрия
Чтобы лучше понять этот метод, сравним клетку с плодом киви. Поверхность клетки очень похожа на волосистую кожицу этого фрукта. Волоски клетки – это молекулы-рецепторы, которыми клетки «переговариваются» между собой. По набору этих молекул-волосков можно из многих клеток точно выделять похожие, подобно тому, как по форме одежды можно определить род занятий человека. Опухоль – это множество абсолютно одинаковых клеток, с одним и тем же набором волосков-рецепторов, похожих друг на друга, как солдаты вражеской армии своими мундирами. Используя специальные краски, можно выделить группу одинаковых клеток и с точностью сказать, какая это опухоль, а значит, правильно выбрать лечение и предвидеть его результат.
По набору этих молекул-волосков можно из многих клеток точно выделять похожие, подобно тому, как по форме одежды можно определить род занятий человека. Опухоль – это множество абсолютно одинаковых клеток, с одним и тем же набором волосков-рецепторов, похожих друг на друга, как солдаты вражеской армии своими мундирами. Используя специальные краски, можно выделить группу одинаковых клеток и с точностью сказать, какая это опухоль, а значит, правильно выбрать лечение и предвидеть его результат.
Как же делается проточная цитометрия? Представим, что можно аккуратно кисточкой покрасить каждый волосок плода киви в свой цвет. Задача фантастически сложная. Тем не менее, с этой задачей справляются врачи-цитометристы, аппараты которых могут в автоматическом режиме за несколько минут покрасить и оценить десятки поверхностных молекул на сотнях тысяч клеток, найти и обозначить больные клетки. При этом метод позволяет исследовать любые клетки в любой жидкости: кровь, костный мозг, плевральную жидкость и т.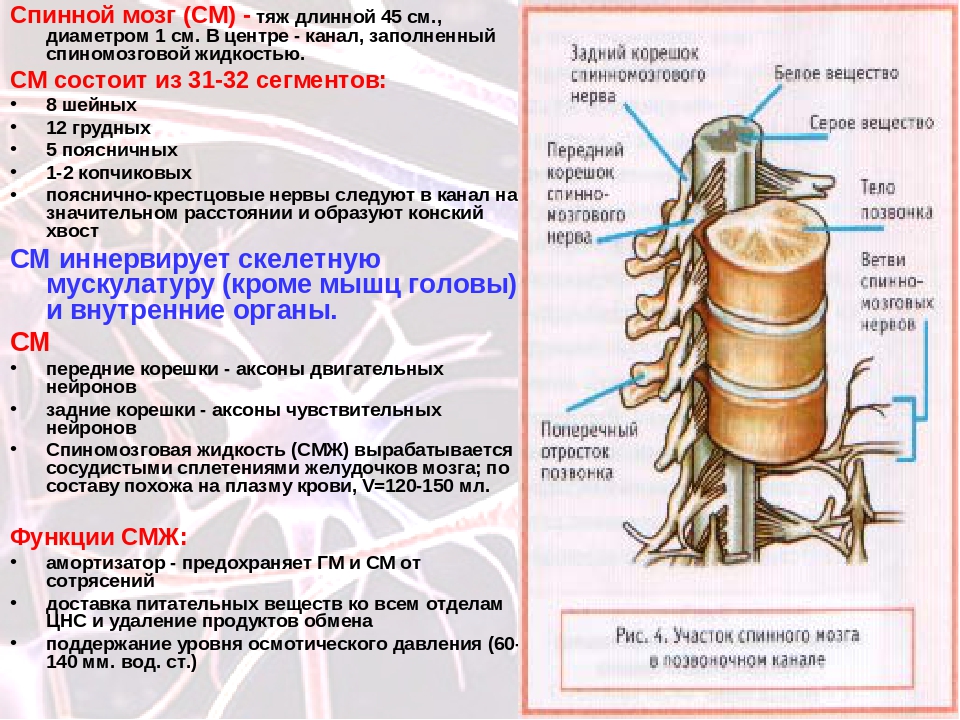 д. Проточная цитометрия незаменима в диагностике лейкозов и многих других болезней крови, когда необходимо быстро и точно поставить диагноз.
д. Проточная цитометрия незаменима в диагностике лейкозов и многих других болезней крови, когда необходимо быстро и точно поставить диагноз.
Проточная цитометрия –это очень сложное дело, которое требует дорогого оснащения, труда очень квалифицированного специалиста. Выполняют этот анализ только в некоторых больницах. Несомненный плюс данной методики в том, что можно исследовать любой жидкий материал, что она быстрая и высочайше точная. Анализ и написание заключения занимает 1-2 дня, но сложные случаи могут потребовать больше времени.
Гистологическое исследование
При гистологическом исследовании врач-патологоанатом изучает материал на клеточном уровне. Для этого взятый при биопсии кусочек органа или ткани специальным образом обрабатывают, делают тончайшие срезы и смотрят под микроскопом. При многих заболеваниях имеются типичные изменения в тех или иных органах, поэтому иногда достаточно только гистологического анализа, чтобы точно поставить диагноз.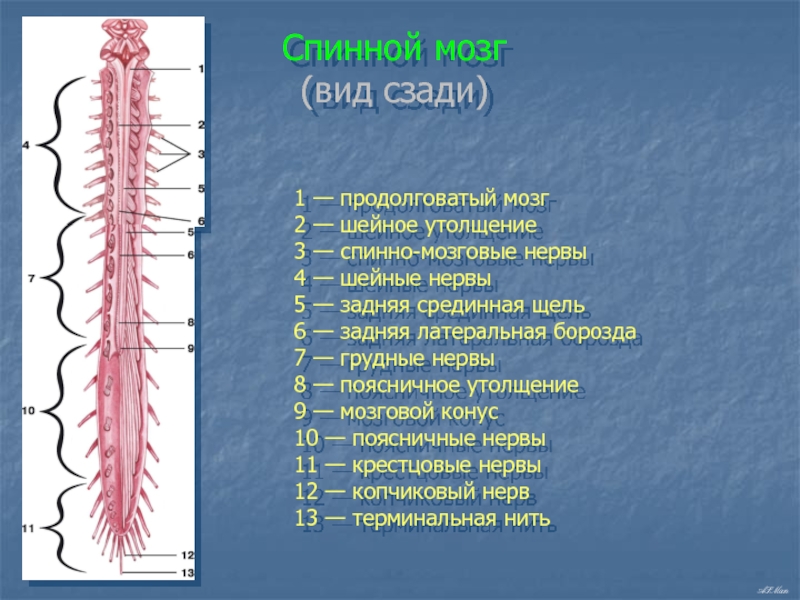 Если же врач обнаруживает изменения, похожие на опухолевые, то для более точного диагноза необходимо дополнительное проведение иммуногистохимического исследования.
Если же врач обнаруживает изменения, похожие на опухолевые, то для более точного диагноза необходимо дополнительное проведение иммуногистохимического исследования.
С помощью гистологического исследования костного мозга можно ответить на многие вопросы. Например, при необъяснимом уменьшении количества каких-то клеток крови (тромбоцитов, лейкоцитов, эритроцитов) это единственный метод, который позволяет с вероятностью 100% исключить поражение костного мозга лимфомой или другим опухолевым процессом. Этот метод позволяет выяснить, правильно ли происходит кроветворение или есть в нем какие-либо нарушения. Гистологическое исследование незаменимо для выявления поражения костного мозга, например, метастазами, болезнями крови, инфекцией. В связи с длительной лабораторной обработкой материала для анализа время до выдачи результата составляет не менее двух недель.
Иммуногистохимическое исследование
Суть данного метода в целом близка методу проточной цитометрии. С помощью специальных красок и приборов окрашиваются молекулы на поверхности клеток, и врач-патологоанатом изучает результат. Различия состоят в том, что в данной ситуации исследуют не жидкую часть, а твердые кусочки тканей и органов, взятые при биопсии. Этот метод тоже высокотехнологичен, дорогостоящ и требует работы специалиста высокого класса. Немногие лечебные центры способны качественно выполнять данное исследование.
С помощью специальных красок и приборов окрашиваются молекулы на поверхности клеток, и врач-патологоанатом изучает результат. Различия состоят в том, что в данной ситуации исследуют не жидкую часть, а твердые кусочки тканей и органов, взятые при биопсии. Этот метод тоже высокотехнологичен, дорогостоящ и требует работы специалиста высокого класса. Немногие лечебные центры способны качественно выполнять данное исследование.
Какова реальная стоимость травмы спинного мозга?
Каждый год 12 500 человек переживают травмы спинного мозга. Большинство этих травм вызвано автомобильными авариями (38%), затем падениями (30%), насилием (14%), занятиями спортом и другими развлекательными мероприятиями (9%), врачебными ошибками (5%), а также различными другими факторами ( 4%), по данным Национального статистического центра травм спинного мозга.
Катастрофический характер этих травм в сочетании с постоянным и хроническим характером симптомов означает, что большинство выживших после травмы спинного мозга могут рассчитывать на значительные расходы.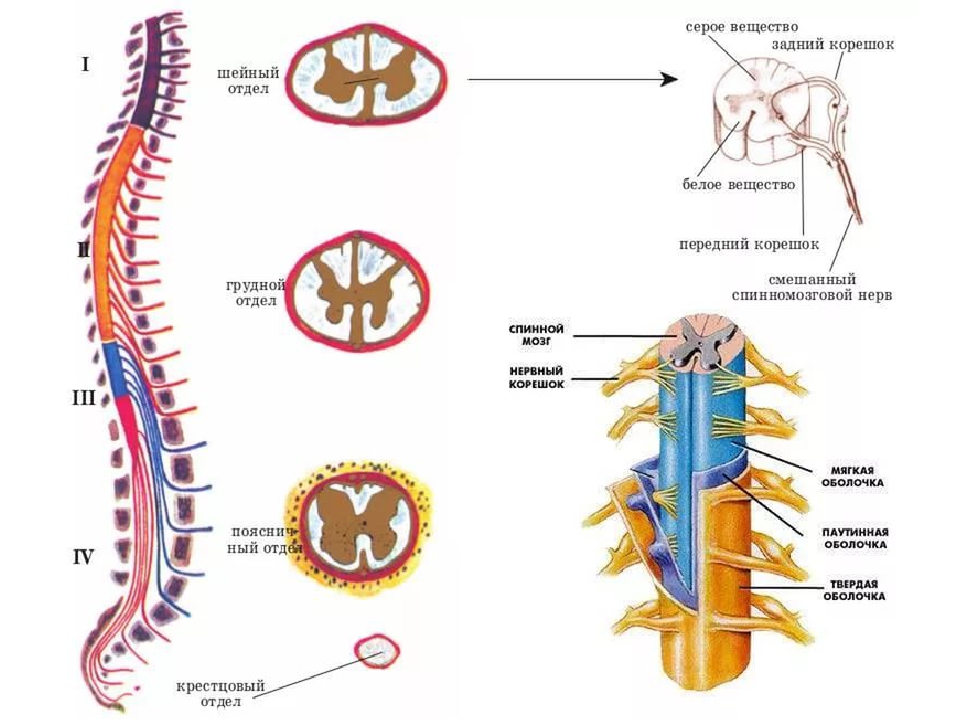 Хотя большинство раненых обеспокоены медицинскими расходами, эти расходы — лишь вершина пресловутого айсберга. Планируете ли вы подать в суд или просто пытаетесь получить реалистичную картину того, что ждет вас впереди, знание реальной стоимости травмы спинного мозга может помочь вам спланировать свои следующие шаги.
Хотя большинство раненых обеспокоены медицинскими расходами, эти расходы — лишь вершина пресловутого айсберга. Планируете ли вы подать в суд или просто пытаетесь получить реалистичную картину того, что ждет вас впереди, знание реальной стоимости травмы спинного мозга может помочь вам спланировать свои следующие шаги.
Медицинские расходы при травмах спинного мозга часто превышают миллион долларов. Конечно, точные расходы, которые вы можете ожидать, в первую очередь зависят от тяжести ваших травм и количества необходимых вам медицинских услуг.Некоторые из наиболее распространенных источников расходов включают:
- Хирургия позвоночника
- Оказание помощи при травмах, например использование аппарата искусственной вентиляции легких
- Реабилитация, включая физическую и трудовую терапию, логопедию и консультирование по вопросам психического здоровья
- Длительный уход, включая расходы на помощников на дому
- Медицинское оборудование, такое как кресла-коляски
- Лекарства, такие как обезболивающие и антибиотики
По данным Фонда Даны и Кристофера Рив, средние расходы следующие:
- В течение первого года люди с тяжелой формой тетраплегии могут рассчитывать на оплату лечения примерно в миллион долларов.
 Низкая тетраплегия требует около 769 000 долларов медицинских расходов, в то время как параплегия стоит около 518 000 долларов. Травмы, приводящие к неполной двигательной функции на любом уровне, стоят в среднем 347 000 долларов.
Низкая тетраплегия требует около 769 000 долларов медицинских расходов, в то время как параплегия стоит около 518 000 долларов. Травмы, приводящие к неполной двигательной функции на любом уровне, стоят в среднем 347 000 долларов. - После первого года расходы, как правило, снижаются. Те, у кого высокая тетраплегия, несут расходы в размере около 184 000 долларов в год по сравнению с 113 000 долларов для людей с низкой тетраплегией. Параплегия обходится примерно в 69 000 долларов в год, в то время как неполная двигательная функция обходится меньше всего — около 42 000 долларов.
Легко зацикливаться на астрономических медицинских расходах, связанных с травмой спинного мозга, но эти расходы — только начало.Многие выжившие после травмы спинного мозга едут в другой город, чтобы получить лечение. Другие нуждаются в помощи близких, которые должны купить билеты на самолет и остановиться в близлежащих отелях.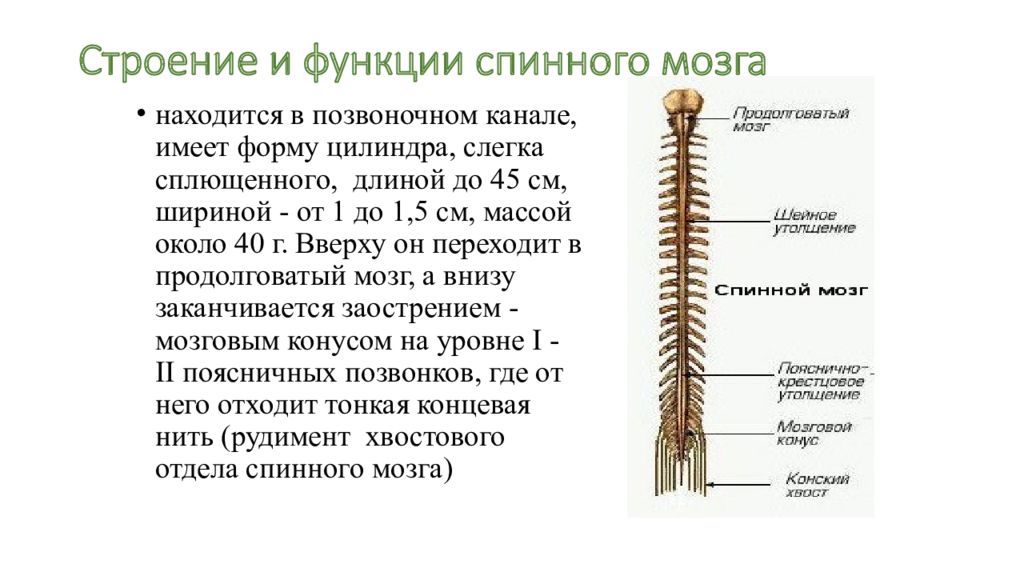 Эти расходы могут легко составить до нескольких тысяч долларов.
Эти расходы могут легко составить до нескольких тысяч долларов.
Кроме того, некоторые скрытые непредвиденные расходы могут включать:
- Торговые автоматы в больницах, которые обычно берут высокие цены на дешевые закуски
- Питание по дороге в больницу и обратно
- Развлечение в больнице или реабилитационном центре; когда вы не дома, вы можете потратить больше, чтобы развлечь себя.
- Парковка у больницы или реабилитационного центра
- Чаевые камердинерам и другим помощникам
Через год после травмы всего 11,7% людей с травмой позвоночника трудоустроены. Через 20 лет после травмы этот показатель составляет 35,2%. Следовательно, потеря потенциального заработка является одной из самых значительных статей расходов для лиц, переживших травму спинного мозга. В 2012 году средняя заработная плата составляла около 26 000 долларов.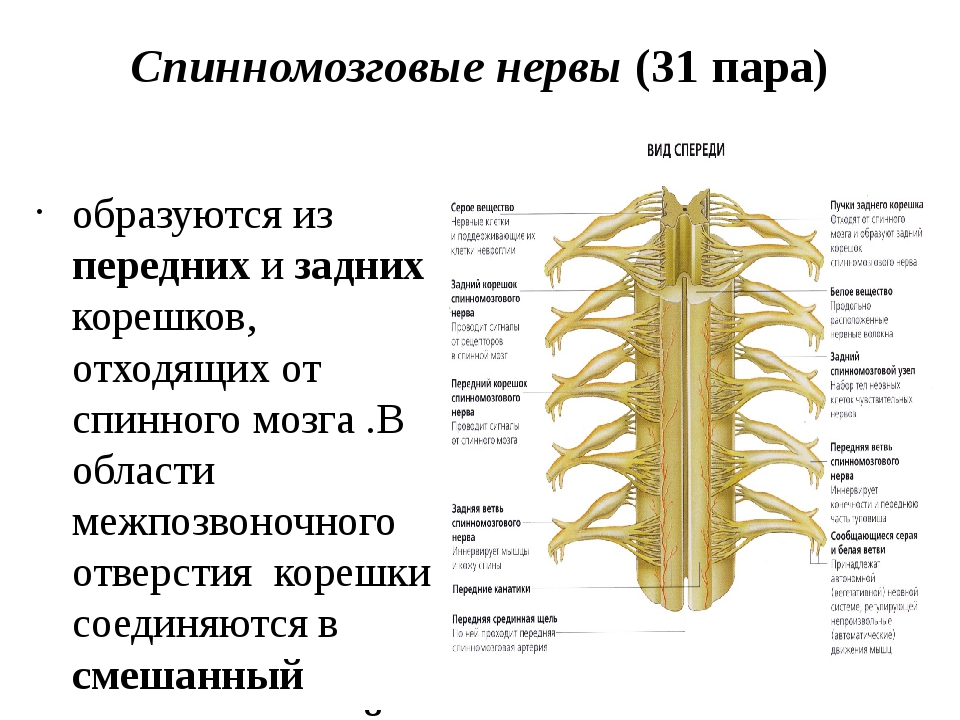 Если мы предположим, что травма произошла в возрасте 25 лет, и что выживший в противном случае проработал бы до 65 лет, то потеря потенциального дохода составит чуть более миллиона долларов.Те, кто зарабатывает больше, могут рассчитывать на еще большие потери.
Если мы предположим, что травма произошла в возрасте 25 лет, и что выживший в противном случае проработал бы до 65 лет, то потеря потенциального дохода составит чуть более миллиона долларов.Те, кто зарабатывает больше, могут рассчитывать на еще большие потери.
Даже если вы сможете вернуться к работе, вам все равно придется взять перерыв, чтобы оправиться от травм. Если ваш работодатель не продолжит платить вам по мере выздоровления, вы можете ожидать потери значительного дохода.
Долгосрочные расходыДолгосрочные издержки травм спинного мозга не очевидны, особенно когда вы сосредоточены только на выживании. Некоторые из дополнительных расходов, которые вы можете понести, включают:
- Проблемы с психическим здоровьем, связанные с травмами.Эти проблемы могут помешать вам зарабатывать на жизнь, а также могут потребовать дополнительных медицинских расходов.
- Долгосрочные проблемы со здоровьем. Выжившие после травмы спинного мозга с большей вероятностью умрут молодыми и с большей вероятностью будут страдать от медицинских проблем, таких как респираторные инфекции.

- Домашние модификации. Многим выжившим после травмы спинного мозга приходится устанавливать лифты или пандусы, чтобы сделать свои дома доступными.
- Дополнительное оборудование, такое как фургоны для инвалидных колясок.
В идеальном мире судебный процесс может помочь вам полностью восстановить то, что ваша травма отняла у вас.Но мы не живем в идеальном мире. В нашей правовой системе все, что может предложить вам судебный процесс, — это деньги и, в редких случаях, судебный запрет на поведение ответчика в будущем, которое может причинить дополнительный ущерб. По этой причине юристы оценивают иски о травмах спинного мозга исключительно с финансовой точки зрения. Некоторые из факторов, которые будет учитывать ваш адвокат, включают:
- Ваша боль и страдание
- Способность другой стороны покрыть ваши убытки
- Потерянная заработная плата и потенциальный заработок
- Медицинские и прочие расходы
- Судебные расходы, например расходы на наем свидетеля-эксперта
Как видите, прискорбный факт заключается в том, что стоимость травмы спинного мозга часто выходит далеко за рамки физических последствий. Когда ваша работа состоит в том, чтобы сосредоточить свою энергию на том, чтобы снова научиться жить полной жизнью, последнее, о чем вы хотите беспокоиться, это о том, как собрать воедино финансирование для покрытия высокой стоимости травм спинного мозга.
Когда ваша работа состоит в том, чтобы сосредоточить свою энергию на том, чтобы снова научиться жить полной жизнью, последнее, о чем вы хотите беспокоиться, это о том, как собрать воедино финансирование для покрытия высокой стоимости травм спинного мозга.
Нажмите кнопку ниже, чтобы загрузить наше бесплатное руководство, которое поможет объяснить, какие виды травм спинного мозга подлежат судебному вмешательству.
Стоимость жизни при травме спинного мозга
Факторы
Финансовые последствия жизни с травмой спинного мозга (ТСМ) могут зависеть от тяжести травмы, а также от возраста, в котором она была получена.
Приведенные ниже цифры взяты из бесплатно загружаемого информационного бюллетеня SCI Facts and Figures a Glance , опубликованного Национальным статистическим центром травм спинного мозга в 2015 году с использованием данных, собранных с 2010 по 2014 год.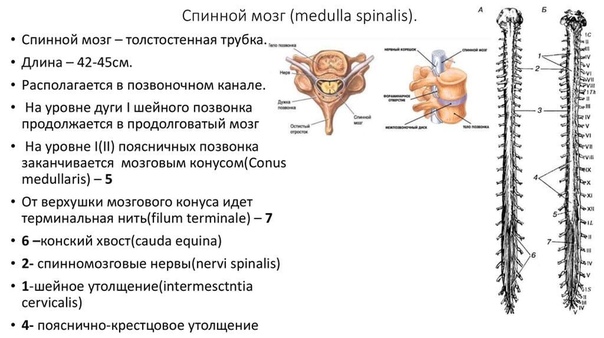
Наиболее частые травмы спинного мозга
Неполная тетраплегия в настоящее время является наиболее частой неврологическая категория травмы спинного мозга, за которой следует неполная параплегия, полная параплегия и полная тетраплегия.
Начиная с 2010 г. процент травм спинного мозга по категориям был следующим:
- Неполная тетраплегия: 45%
- Неполная параплегия: 21% Полное неврологическое восстановление к моменту выписки из больницы произошло менее чем у 1% пострадавших.
Среднегодовые затраты
Средние годовые расходы (затраты на здравоохранение и расходы на проживание) и предполагаемые затраты на протяжении жизни, которые непосредственно связаны с SCI, различаются в значительной степени основано на образовании, неврологических нарушениях и истории занятости до травмы.
Эти оценки включают , а не любые косвенные затраты такие как потери в заработной плате, дополнительные льготы и производительность (косвенные расходы в среднем составляли 71 961 доллар в год в долларах 2014 года).

Тяжесть травмы Первый год Каждый последующий год Высокая тетраплегия (C1-C4) ASIS ABC 1 064 716 долларов США 184 891 долл. США Низкая тетраплегия (C5-C8) 769 351 долл. США 113 423 долл. США Параплегия 518 904 долл. США 68 739 долларов США Неполная двигательная функция (любая степень) 347 484 долл. США 42 206 долларов США Ориентировочные затраты на весь срок службы
Тяжесть травмы 25 лет 50 лет Высокая тетраплегия (C1-C4) ASIS ABC 4 724 181 долл. США 2 596 329 долларов США Низкая тетраплегия (C5-C8) ASIS ABC 3 451 781 долл.  США
США2 123 154 долл. США Параплегия ASIS ABC 2 310 104 долл. США 1 516 052 долл. США Неполная двигательная функция (любой уровень) ASIS D 1 578 274 долл. США 1 113 990 долларов США Больше фактов и цифр о SCI
Для получения дополнительных статистических данных и информации о травмах спинного мозга загрузите бесплатный информационный бюллетень NSCISC SCI Facts and Figures at Glance .
Чего ожидать и как сэкономить
Каждый год в Соединенных Штатах регистрируется около 17 810 новых случаев повреждения спинного мозга, поэтому важно осознавать его финансовые последствия. Стоимость травмы спинного мозга будет варьироваться от человека к человеку в зависимости от многих факторов, включая тяжесть травмы и то, как скоро они получат медицинскую помощь.
 К счастью, существуют проверенные способы оптимизации функциональных результатов после травмы спинного мозга для снижения затрат на протяжении всей жизни.
К счастью, существуют проверенные способы оптимизации функциональных результатов после травмы спинного мозга для снижения затрат на протяжении всей жизни.Чтобы помочь вам понять расходы, связанные с травмой спинного мозга, в этой статье мы обсудим:
Какие факторы влияют на стоимость травмы спинного мозга?
Определить пожизненный ущерб от травмы спинного мозга может быть сложно, потому что каждая травма и процесс ее восстановления уникальны. Двумя факторами, которые существенно влияют на стоимость травмы спинного мозга, являются местонахождение и тяжесть травмы.
Местоположение вашего ТСМ имеет значение, поскольку оно определяет, какая часть тела поражена.Поскольку сигналы от головного мозга не могут пройти через повреждение спинного мозга, люди будут испытывать моторные и сенсорные нарушения ниже уровня травмы. Чем выше уровень травмы, тем больше функций может быть затронуто. В результате пациенты с травмами спинного мозга более высокого уровня, как правило, несут большие расходы.

Например, расходы на лиц с тяжелыми травмами шейного отдела позвоночника в среднем составляют 1 149 629 долларов США в первый год после травмы спинного мозга, в то время как на лиц с травмами от среднего до более низкого уровня в среднем приходится примерно половина этой суммы, 560 287 долларов США.
Повреждение спинного мозга нарушает передачу сигналов между головным мозгом, периферическими нервами и мышцами. Следовательно, чем тяжелее травма спинного мозга, тем больше будет затронуто нервных путей и тем больше будет потеря контроля над движениями и чувствительности. Напротив, у людей с более легкой травмой спинного мозга могут быть сохранены нервные пути, которые позволяют больше двигаться и ощущать ниже уровня травмы. Как правило, чем больше ваши функциональные нарушения, тем дороже будет лечение.
В следующем разделе мы обсудим дополнительные факторы, которые могут повлиять на стоимость травмы спинного мозга.
Стоимость лечения острой травмы спинного мозга
Сразу после травмы спинного мозга большинству людей требуется хирургическое вмешательство для удаления поврежденных структур, сдавливающих спинной мозг, или для стабилизации позвоночника путем сращения позвонков.

В среднем стоимость лечения острого повреждения спинного мозга составляет около 142 366 долларов США. Большая часть этих расходов должна покрываться медицинской страховкой пациента.
Время операции после ТСМ также играет важную роль в определении общих затрат, поскольку более раннее хирургическое вмешательство коррелирует с более коротким пребыванием в больнице и меньшим использованием ресурсов больницы. Пациенты, перенесшие операцию через 72 часа после поступления в стационар, оставались в стационаре в среднем на 5 дней дольше, чем те, кому была проведена операция в ранние сроки.
Расходы на посттравматическую реабилитацию
После травмы спинного мозга важно, чтобы люди участвовали в реабилитационной терапии, чтобы узнать, как улучшить свои функциональные способности, предотвратить развитие вторичных осложнений и психологически подготовиться к предстоящему пути.Это бесценные навыки, которые помогают людям стать более независимыми и улучшить качество жизни.

Реабилитация после травмы спинного мозга может состоять из:
- Физиотерапия. Физиотерапия направлена на улучшение двигательного контроля после травмы спинного мозга с помощью целенаправленных упражнений. Физиотерапевт оценит ваши функциональные возможности и составит индивидуальный режим упражнений.
- Трудотерапия. Трудотерапия подготовит вас к возвращению к повседневной жизни путем выполнения повседневных действий, таких как чистка зубов или кормление.Эрготерапевт также может помочь вам подготовиться к возвращению на работу или в школу. Они также могут порекомендовать типы адаптивного оборудования, которые помогут вам быть максимально независимыми.
- Логопедия. Лица с ТСМ более высокого уровня могут испытывать трудности с дыханием из-за слабости или паралича диафрагмы, межреберных мышц и кора. В логопедии люди будут практиковать упражнения для улучшения объема легких и силы кашля.
 Кроме того, у людей с ТСМ более высокого уровня может быть дисфагия или затрудненное глотание.Логопед также может решить эту проблему, работая над укреплением задействованных мышц и / или рекомендуя модифицированную диету для безопасного питания.
Кроме того, у людей с ТСМ более высокого уровня может быть дисфагия или затрудненное глотание.Логопед также может решить эту проблему, работая над укреплением задействованных мышц и / или рекомендуя модифицированную диету для безопасного питания. - Психотерапия. Хотя ТСМ в первую очередь влияет на двигательный контроль и чувствительность, он также может существенно влиять на психическое здоровье. На психотерапии люди узнают о наиболее эффективных способах справиться с последствиями травмы спинного мозга.
Многие планы страхования покрывают реабилитационную терапию только в течение определенного периода времени.В результате люди, которые не могут платить из своего кармана, могут бороться за реабилитацию, в которой они нуждаются, чтобы свести к минимуму долгосрочные осложнения.
Поэтому важно быть полностью вовлеченным и усердно работать, пока у вас есть финансовые возможности для участия в реабилитационной терапии, чтобы оптимизировать свои долгосрочные результаты и минимизировать затраты.
 Кроме того, важно попросить своего терапевта о программе домашних упражнений, которую вы можете использовать даже после того, как закончите участие в формальной терапии, чтобы сохранить достигнутые вами улучшения и продолжать прогрессировать.
Кроме того, важно попросить своего терапевта о программе домашних упражнений, которую вы можете использовать даже после того, как закончите участие в формальной терапии, чтобы сохранить достигнутые вами улучшения и продолжать прогрессировать.Долгосрочные управленческие расходы
Важно понимать, что травмы спинного мозга — это пожизненные состояния, требующие длительного лечения. В результате люди могут ожидать дополнительных расходов после выписки из больницы или реабилитационного центра.
Долгосрочные затраты можно отнести к:
- Вторичные осложнения . Из-за ограниченной подвижности и чувствительности у лиц с ТСМ повышен риск развития вторичных осложнений, таких как пролежни, спастичность и хроническая боль.Лечение этих осложнений может увеличить общие затраты.
- Ортопедические стельки. Ортопедические стельки — это носимые устройства, обеспечивающие структурную поддержку. Они помогают поддерживать правильное положение опорно-двигательного аппарата и мягко растягивают напряженные мышцы.
 Некоторые из них могут быть покрыты страховкой, но не все.
Некоторые из них могут быть покрыты страховкой, но не все. - Лекарства . Стоимость лекарств может возрасти, особенно если вам придется принимать их в течение длительного времени. Для лечения вторичных осложнений могут потребоваться различные лекарства, от непатентованных обезболивающих до опиоидов и антидепрессантов.
- Наем сиделки . Людям с ТСМ более высокого уровня может потребоваться нанять сиделку для помощи в повседневных делах, таких как купание и посещение туалета.
- Домашние модификации. Некоторым людям потребуются модификации дома, такие как пандусы для инвалидных колясок, поручни и душевая кабина или безбарьерная душевая, встроенные в их дома, чтобы помочь им стать более независимыми и безопасными.
- Адаптивные инструменты . Многим пациентам с ТСМ необходимо будет использовать адаптивные инструменты, такие как универсальные манжеты, адаптированную посуду и приспособления для самостоятельного выполнения повседневных действий.

Теперь, когда вы понимаете различные факторы, влияющие на стоимость SCI, давайте обсудим, как сэкономить.
Полезные советы по снижению стоимости травмы спинного мозга
Как вы только что узнали, на стоимость травмы спинного мозга могут влиять различные факторы. К счастью, есть несколько способов сократить расходы, пока вы продолжаете заниматься восстановлением.
Ниже мы рассмотрим 6 полезных советов, которые помогут вам экономить там, где это возможно.
1. Купить подержанную инвалидную коляску
Как правило, программы Medicare и Medicaid покрывают стоимость инвалидной коляски с ручным управлением или электроприводом, если ее прописал ваш врач/терапевт.Те, у кого есть частная страховка, могут иметь или не иметь покрытие оборудования в зависимости от их конкретного плана медицинского обслуживания.
Если вам приходится платить за кресло-коляску из собственного кармана, вы можете сэкономить на расходах, взяв напрокат, а не покупая, или купив подержанное, а не новое.

Хотя кресло-коляска может быть одним из самых дорогих предметов снаряжения, которое вам понадобится, воспользуйтесь магазинами перепродажи, чтобы приобрести другое снаряжение по мере необходимости. У многих есть скамейки для ванн, приподнятые сиденья для унитаза, ходунки и другое оборудование, доступное по гораздо более доступной цене.
Кроме того, если вы не уверены, подходит ли вам определенное устройство, спросите своего физиотерапевта или эрготерапевта, можете ли вы попробовать его в течение определенного периода, а не покупать его из кармана. Кроме того, во многих сообществах есть кредитные шкафы, где вы можете одолжить часть оборудования, чтобы посмотреть, будет ли оно работать на вас, или они могут позволить вам оставить его себе, пока у вас не появятся финансовые ресурсы, чтобы купить его самостоятельно.
2. Работа над реабилитацией из дома
Ваша страховка должна покрывать ваши сеансы терапии в больнице, дома, если вы находитесь дома, и в амбулаторной клинике в течение определенного периода времени.
 Однако после этого периода подумайте о приобретении некоторых реабилитационных устройств, которые помогут вам работать над восстановлением дома. Чем раньше вы выздоровеете, тем меньше вам придется платить за всю жизнь.
Однако после этого периода подумайте о приобретении некоторых реабилитационных устройств, которые помогут вам работать над восстановлением дома. Чем раньше вы выздоровеете, тем меньше вам придется платить за всю жизнь.Flint Rehab FitMi – это программа домашней терапии для всего тела, которая побуждает людей со слабостью выполнять повторения, необходимые для улучшения. Он включает в себя более 40 упражнений для ног, корпуса, рук и кистей, что делает его идеальным для любого уровня травм.
3. Изучите свой страховой полис
Важно уделить время изучению своего страхового полиса.Это поможет вам узнать, какими услугами вы можете воспользоваться. Кроме того, во многих планах медицинского обслуживания предусмотрена предельная сумма или требуется доплата за определенные услуги, поэтому у вас все равно могут быть некоторые наличные расходы.
4. Присоединяйтесь к группе поддержки травм спинного мозга
Присоединение к группе поддержки при травмах спинного мозга познакомит вас с обширной сетью бесплатной информации.
 Вы будете окружены людьми, которые понимают вашу ситуацию и могут учиться на своем опыте.Группа поддержки также обеспечит утешение, надежду и уверенность в том, что жизнь после ТСМ действительно станет лучше.
Вы будете окружены людьми, которые понимают вашу ситуацию и могут учиться на своем опыте.Группа поддержки также обеспечит утешение, надежду и уверенность в том, что жизнь после ТСМ действительно станет лучше.5. Поддерживайте общее состояние здоровья
Многие вторичные осложнения травмы спинного мозга, такие как пролежни и увеличение веса, можно предотвратить. Здоровое питание и физическая активность могут значительно улучшить ваше здоровье, поддерживая тело в форме и обеспечивая оптимальную производительность.
Физическая активность в течение дня поможет улучшить кровообращение, ускорить обмен веществ и предотвратить появление пролежней.Снижая риск развития других проблем со здоровьем, вы сможете сэкономить время и деньги, чтобы сосредоточиться на восстановлении ТСМ.
6. Попробуйте альтернативные методы лечения
Многие страховые полисы не покрывают альтернативные методы лечения, такие как массаж или иглоукалывание. Тем не менее, альтернативные методы лечения, как правило, доступны по цене, имеют минимальный риск побочных эффектов по сравнению с лекарствами, отпускаемыми по рецепту, и имеют много потенциальных преимуществ.

В долгосрочной перспективе оплата альтернативных методов лечения может избавить вас от необходимости оплачивать дополнительные медицинские расходы или более инвазивные методы лечения.
Стоимость травмы спинного мозга: ключевые моменты
Некоторым раннее инвестирование в реабилитацию ТСМ поможет сэкономить на общих затратах на протяжении всей жизни. Другие могут быть не в финансовом положении, чтобы инвестировать раньше, и посчитают более выгодным замедлить темп и платить больше в долгосрочной перспективе. Это будет значительно варьироваться в зависимости от перспективы восстановления каждого человека, приоритетов и финансового положения.
Мы надеемся, что эта статья помогла вам понять скрытые расходы, связанные с повреждением спинного мозга, и некоторые полезные способы сэкономить.
Расходы на медицинское обслуживание пациентов с хронической травмой спинного мозга в Управлении здравоохранения ветеранов
J Spinal Cord Med. 2007 г.; 30(5): 477–481.
, PhD, 1 , JD, MPH, PhD, 1 , доктор медицинских наук, 2 , кандидата доктор медицинских наук, RN, FAAN, 1 , MSPH, 1 и, PHD 1
Dustin D Французский
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Robert R Campbell
1 VISN-8 Информационный центр безопасности пациентов, Джеймс А.Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Sunil Sabharwal
2 SCI Service, VA Boston Healthcare System, Отдел физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Audrey L Nelson
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Polly A Palacios
1 VISN-8 Информационный центр безопасности пациентов, Джеймс А.
 Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Медицинский центр Хейли, штат Вирджиния, Тампа, ФлоридаDeborah Gavin-Dreschnack
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
2 Служба SCI, VA Boston Healthcare System, Департамент физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Пожалуйста, направляйте корреспонденцию Дастину Д.Френч, доктор философии, Информационный центр безопасности пациентов VISN-8, 13000 бульвар Брюса Б. Даунса (118M), Тампа, Флорида 33612; телефон: 813.558.3952; факс: 813.558.3994 (электронная почта: [email protected] или moc.oohay@hcnerfddrd).Поступило 18 декабря 2006 г .; Принято 12 апреля 2007 г.
Copyright © 2007, Американское общество параплегииЭта статья цитировалась в других статьях PMC.
Abstract
Исходная информация/Цель:
Регулярные ежегодные расходы на уход за пациентами с хронической травмой спинного мозга (ТСН) ложатся тяжелым экономическим бременем на систему здравоохранения, но информация о затратах на лечение ТСМ после острой и начальной послеострой фазы редкий.Цель этого исследования состояла в том, чтобы установить систему отсчета и оценить ежегодные прямые медицинские расходы, связанные с медико-санитарной помощью для выборки пациентов с хронической травмой спинного мозга (т. е. > 2 лет после травмы).
Методы:
Пациенты были набраны из 3 учреждений SCI Управления здравоохранения ветеранов (VHA); исходная информация о пациентах была перекрестно связана с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о затратах на здравоохранение для конкретных пациентов в VHA.Проведен описательный статистический анализ годовой стоимости DSS-NDE у пациентов с ТСМ (N = 675) за 2005 финансовый год (ФГ) по уровню и полноте поражения.

Результаты:
Общие (стационарные и амбулаторные) ежегодные (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14,47 млн долларов США или 21 450 долларов США на одного пациента. Среднегодовые общие затраты варьировались от 28 334 долларов США при полной ТСМ шейного отдела до 16 792 долларов США при неполной ТСМ грудного отдела. Двести тридцать три из 675 пациентов с ТСМ, которые были госпитализированы за период исследования, составили в общей сложности 378 выписок из больниц, что обошлось им более чем в 7 долларов.19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.
Выводы:
Комплексный характер оказания медицинской помощи и связанный с этим сбор затрат для людей с хронической травмой спинного мозга в VHA предоставили нам возможность точно определить затраты на здравоохранение для этой группы населения. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.

Ключевые слова: Экономика здравоохранения, Расходы на здравоохранение, Травмы спинного мозга, Тетраплегия, Параплегия, Управление по делам ветеранов ).Приблизительно 11 000 американцев ежегодно госпитализируются по поводу ТСМ (2). Годовые затраты на SCI оцениваются в 9,7 миллиардов долларов в год (3). Среднегодовые расходы на здравоохранение и проживание сильно различаются в зависимости от тяжести травмы: предполагаемые затраты на первый год травмы варьируются от 218 504 долларов США для неполной двигательной функции на любом уровне до 741 425 долларов США для травм высокой тетраплегии (C1 – C4) (в долларах мая 2006 г.) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.
 ) (4).
) (4).Администрация здравоохранения ветеранов (VHA) является одной из крупнейших интегрированных систем здравоохранения в Соединенных Штатах, в которой за последние годы обслуживается более 5 миллионов уникальных пациентов и имеется большое количество пациентов с ТСМ. По данным Управления по связям с общественностью VHA, насчитывается около 44 000 ветеранов с ТСМ, имеющих право на участие в программе, и VHA оказала помощь 22 800 ветеранам с ТСМ и расстройствами, зарегистрированным в VHA (9).Многие из этих зачисленных ветеранов выбирают уход за пределами VHA в любой данный год. В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).
Целью данного отчета является установление более точной системы отсчета и оценка ежегодных периодических прямых медицинских расходов, связанных с послеострой фазой ухода за выборкой пациентов с ранее существовавшей ТСМ.
 В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.
В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.МЕТОДЫ
Источники данных
В системе VHA имеется 23 назначенных центра лечения ТСМ. Эти 23 центра имеют направления и принимают направления из других медицинских учреждений VHA (11). Пациенты были набраны из 3 назначенных центров SCI, которые участвуют в многоцентровой исследовательской программе SCI (центры VHA SCI в Тампе, Огасте и Бостоне). Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет.
 Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.Мы провели 16-страничный базовый опрос (), чтобы получить информацию об уровне и степени ТСМ, демографические данные и клиническую информацию. Клиническая информация включала данные об уровне травм, заболеваниях, использовании лекарств, уровнях физической активности, спастичности, усталости и боли, характере потребления алкоголя, типе и характере использования инвалидной коляски, а также показателях функциональной независимости (FIM). Полный обзор доступен по запросу у авторов. Исходная информация о пациентах была сопоставлена с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о расходах на медицинское обслуживание для конкретных пациентов и их использования в VHA.
 DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).Страница 1 из 16-страничного скринингового вопросника, который был задан потенциальным участникам этого исследования, по годовым повторяющимся прямым медицинским расходам, связанным с послеострой фазой ухода за пациентами с ранее существовавшей травмой спинного мозга. Полный обзор доступен по запросу у авторов.
Статистический анализ
Мы провели описательный статистический анализ годовых затрат DSS-NDE у пациентов с травмой спинного мозга (N = 675) за 2005 финансовый год в зависимости от уровня и степени повреждения.
 Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.
Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.РЕЗУЛЬТАТЫ
Из 1049 пациентов с ТСМ, которым было предложено принять участие в исследовании, 59 отказались (коэффициент отказа 5,6%), а 990 человек прошли предварительный скрининг на соответствие требованиям (1). После применения наших критериев приемлемости 288 пациентов с ТСМ были признаны неподходящими, в результате чего осталось 702 пациента, которые, в свою очередь, завершили базовое исследование.288 пациентов с ТСМ были признаны неподходящими по нескольким причинам. В частности, 193 человека сообщили о неполной травме, которая не оправдывала использования инвалидной коляски; 205 использовали устройство для передвижения, отличное от инвалидной коляски, в качестве основного средства передвижения; 40 находились на постельном режиме, назначенном на срок, превышающий 1 месяц; 3 были зависимы от ИВЛ; и 39 пациентов имели ТСМ менее 2 лет.

После сопоставления завершенных исходных обследований с DSS-NDE мы сохранили 675 пациентов с ТСМ (средний возраст: 54 года.8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.
В целом, 47,4% выборки ТСМ (N = 675) имели травмы на уровне шейного отдела (N = 320), 45,7% — грудного уровня (N = 309) и 5,9% — поясничного уровня (N = 46). Примерно 41,0% из 675 ТСМ были полными. Пациенты в исследуемой выборке имели очень старые травмы (средняя продолжительность после травмы 21,4 года; медиана 20,0 лет; 99% доверительный интервал [ДИ] 20,1–22,7 года).
 Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы.
Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы.показывает общие прямые медицинские расходы за 2005 финансовый год в разбивке по уровням и степени тяжести травм. Затраты отображаются по выбранным компонентам затрат на стационарное лечение DSS-NDE, амбулаторным компонентам и общим затратам по уровню и степени ТСМ. Компонент расходов на стационарное лечение сестринского ухода составил 53% от общих расходов на стационарное лечение. Общие (стационарные и амбулаторные) годовые (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14 долларов США.47 миллионов долларов или 21 450 долларов на пациента. Среднегодовые общие затраты на 2005 финансовый год варьировались от 28 334 долларов США на
Таблица 1
Использование и прямые затраты на здравоохранение в зависимости от уровня и полноты ТСМ (2005 финансовый год)
Интересно, что 233 человека, которые были госпитализированы за период исследования, составили общую сумму 378 выписанных из больниц на сумму более 7,19 млн долларов.
 Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.показывает 10 лучших амбулаторных клиник по названию и стоимости.
 Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).Таблица 2
Топ-10 расходов и использования амбулаторных клиник (N = 675)
ОБСУЖДЕНИЕ
В отличие от частного сектора, где уход за людьми с хронической инвалидностью, такой как ТСМ (и связанное с этим удержание затрат), часто фрагментирован, VHA предоставляет комплексные и комплексные медицинские услуги пациентам с ТСМ.Кроме того, благодаря сложным системам клинической и управленческой информации VHA можно точно определить использование медицинских услуг и определить прямые медицинские расходы для этой группы населения. Представленные здесь результаты содержат данные о затратах, понесенных после окончания острой фазы лечения ветеранов в 3 центрах ТСМ.
Хотя сообщалось, что в первый год после травмы возникают значительные прямые медицинские расходы, у людей с хронической травмой спинного мозга в последующие годы могут возникать значительные периодические медицинские расходы (4).
 Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).Ранее сообщалось, что ведущей причиной повторной госпитализации являются заболевания мочеполовой системы, включая инфекции мочевыводящих путей (ИМП) (17). Заболевания дыхательной системы были более вероятны у пациентов с тетраплегией (C1–C8 Американской ассоциации травм позвоночника [ASIA] степени A, B и C), тогда как у пациентов с параплегией (T1–S5 степени A, B и C по ASIA).
 ) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.
) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.Сообщаемые повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США для параплегии до 54 400 долларов США для низкой тетраплегии (C5–C8) и до 132 807 долларов США для высокой тетраплегии (C1–C4; в долларах на май 2006 г.) (4). Напротив, наши результаты были намного ниже с учетом уровня и степени травмы и варьировались от 28 334 долларов США для полной ТСМ шейного отдела до 16 792 долларов США для неполной ТСМ грудного отдела.Однако наши средние затраты на неполное двигательное функциональное повреждение любого уровня были выше и составили 19 820 долларов США по сравнению с 15 313 долларами США (4).
Наши результаты показали, что затраты на госпитализацию для подмножества выборки нашего исследования были почти равны затратам на амбулаторное лечение для всей выборки.
 Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.Мы отмечаем, что наши выводы основаны на 3 сотрудничающих центрах ТСМ и не могут быть распространены на остальные центры VHA. В наше исследование были включены 330 пациентов с ТСМ из Тампы, 319 из Огасты и 26 из Бостона. В 2005 финансовом году 871 пациент с ТСМ лечился в Тампе, 961 — в Огасте и 559 — в Бостоне (19). Согласно специальным отчетам об ограниченных возможностях и планировании Центра распределения ресурсов (ARC) VHA, средняя стоимость VHA по стране в связи с нарушением ТСМ в 2005 финансовом году составила 24 360 долларов США для более чем 12 000 уникальных пациентов с ТСМ (интранет VHA) (19).
 Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).ВЫВОДЫ
Исследование долгосрочных затрат на уход за инвалидизирующими травмами имеет важное значение, поскольку оно обеспечивает эмпирическую основу для распределения ресурсов лицами, определяющими политику, определяет важные вторичные состояния, связанные с травмой, и определяет особенно уязвимые подгруппы населения, которые подвергаются воздействию ( 20).Наши результаты показывают, что стоимость госпитализации для подгруппы пациентов с хронической травмой спинного мозга в нашем исследовании приблизительно равна стоимости амбулаторного лечения для всей выборки.
 Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.Сноски
Это исследование было поддержано Департаментом по делам ветеранов, Управлением здравоохранения ветеранов (VHA), Грантом на исследования и разработки в области здравоохранения (HSR&D), IIR 03–003.
Мнения, выраженные в этой статье, принадлежат авторам и не обязательно отражают точку зрения Департамента по делам ветеранов.
ССЫЛКИ
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Июнь 2006 г. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=21446. По состоянию на 7 июня 2007 г.
- Центры по контролю за заболеваниями. Книга фактов о травмах CDC. Доступно по адресу: http://www.cdc.gov/ncipc/fact_book/25_Spinal_Cord_Injury.хтм. По состоянию на 6 декабря 2006 г.
- Берковиц М., О’Лири П., Круз Д., Харви С. Травма спинного мозга: анализ медицинских и социальных затрат.
 Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar]
Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar] - Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=19775&site=1021&return=19679. По состоянию на 6 декабря 2006 г.
- Джонсон Р.Л., Брукс, Калифорния, Уайтнек Г.Г. Стоимость черепно-мозговой травмы в популяционном регистре.Спинной мозг. 1996; 34: 470–480. [PubMed] [Google Scholar]
- DeVivo MJ. Причины и стоимость травмы спинного мозга в Соединенных Штатах. Спинной мозг. 1997; 35: 809–813. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Rowe BH, et al. Использование медицинских услуг после травмы спинного мозга: 6-летнее последующее исследование. Спинной мозг. 2004; 42: 513–525. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Jacobs P, et al. Прямые затраты на медицинскую помощь после черепно-мозговой травмы.J Травма. 2005; 59: 443–449. [PubMed] [Google Scholar]
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ.
 Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г.
Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г. - VHA. Отчет о затратах и использовании системы поддержки принятия решений (DSS) при травмах спинного мозга. Доступно по адресу: http://klfmenu.med.va.gov. По состоянию на 6 декабря 2006 г.
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ.Система лечения и процедур при травмах позвоночника. Справочник VHA 1176.1 Доступен по адресу: http://www1.va.gov/vhapublications/ViewPublication.asp?pub_ID=1255. По состоянию на 13 марта 2007 г.
- Центр ресурсов по экономике здравоохранения (HERC). Руководства пользователя, презентации и технические отчеты по системе поддержки принятия решений (DSS). Доступно по адресу: http://www.herc.research.va.gov/data/dss.asp#Downloads. По состоянию на 7 декабря 2006 г.
- Ресурсный центр экономики здравоохранения (HERC) Исследовательское руководство по системе поддержки принятия решений, выписка о национальных расходах за 1998–2004 гг.
 Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г.
Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г. - Информационно-ресурсный центр ветеранов (VIReC) Руководство пользователя по исследованиям: система поддержки принятия решений VHA (DSS), извлечения клинических национальных данных (NDE) Доступно на: http://www.virec.research.va.gov/ Ссылки/RUG/RUG-DSS00–04.pdf. По состоянию на 7 декабря 2006 г.
- Институт SAS. Язык SAS: справочник, версии 9. Кэри, Северная Каролина: Институт SAS; 2006. [Google Scholar]
- Samsa GP, Landsman PB, Hamilton B.Использование стационарного лечения ветеранов с черепно-мозговой травмой. Arch Phys Med Rehabil. 1996; 77: 1037–1043. [PubMed] [Google Scholar]
- Cardenas DD, Hoffman JM, Kirshblum S, et al. Этиология и частота повторных госпитализаций после черепно-мозговой травмы: многоцентровый анализ. Arch Phys Med Rehabil. 2004; 85: 1757–1763. [PubMed] [Google Scholar]
- McKinley WO, Jackson AB, Cardenas DD, et al. Отдаленные медицинские осложнения после черепно-мозговой травмы: системный анализ региональных моделей.
 Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar]
Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar] - Интранет Министерства по делам ветеранов США. Отчеты пациентов с ограниченными физическими возможностями (отчеты ARC) Доступно по адресу: http://vaww.bdc.med.va.gov/reports/spdis/spec_disabilities05_toc.html. По состоянию на 2 апреля 2007 г.
- Национальный центр предотвращения и контроля травматизма. Программа исследований травм CDC. Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2002. [Google Scholar]
Расходы на здравоохранение для пациентов с хронической травмой спинного мозга в Управлении здравоохранения ветеранов
J Spinal Cord Med.2007 г.; 30(5): 477–481.
, PhD, 1 , JD, MPH, PhD, 1 , доктор медицинских наук, 2 , кандидата доктор медицинских наук, RN, FAAN, 1 , MSPH, 1 и, PHD 1Dustin D Французский
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А.
 Хейли, штат Вирджиния, Тампа, Флорида
Хейли, штат Вирджиния, Тампа, ФлоридаRobert R Campbell
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Sunil Sabharwal
2 SCI Service, VA Boston Healthcare System, Отдел физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Одри Л. Нельсон
1 VISN-8 Информационный центр безопасности пациентов, Джеймс А.Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Polly A Palacios
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Deborah Gavin-Dreschnack
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А.
 Хейли, штат Вирджиния, Тампа, Флорида
Хейли, штат Вирджиния, Тампа, Флорида2 Служба SCI, VA Boston Healthcare System, Департамент физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Пожалуйста, направляйте корреспонденцию Дастину Д.Френч, доктор философии, Информационный центр безопасности пациентов VISN-8, 13000 бульвар Брюса Б. Даунса (118M), Тампа, Флорида 33612; телефон: 813.558.3952; факс: 813.558.3994 (электронная почта: [email protected] или moc.oohay@hcnerfddrd).Поступило 18 декабря 2006 г .; Принято 12 апреля 2007 г.
Copyright © 2007, Американское общество параплегииЭта статья цитировалась в других статьях PMC.Abstract
Исходная информация/Цель:
Регулярные ежегодные расходы на уход за пациентами с хронической травмой спинного мозга (ТСН) ложатся тяжелым экономическим бременем на систему здравоохранения, но информация о затратах на лечение ТСМ после острой и начальной послеострой фазы редкий.Цель этого исследования состояла в том, чтобы установить систему отсчета и оценить ежегодные прямые медицинские расходы, связанные с медико-санитарной помощью для выборки пациентов с хронической травмой спинного мозга (т.
 е. > 2 лет после травмы).
е. > 2 лет после травмы).Методы:
Пациенты были набраны из 3 учреждений SCI Управления здравоохранения ветеранов (VHA); исходная информация о пациентах была перекрестно связана с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о затратах на здравоохранение для конкретных пациентов в VHA.Проведен описательный статистический анализ годовой стоимости DSS-NDE у пациентов с ТСМ (N = 675) за 2005 финансовый год (ФГ) по уровню и полноте поражения.
Результаты:
Общие (стационарные и амбулаторные) ежегодные (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14,47 млн долларов США или 21 450 долларов США на одного пациента. Среднегодовые общие затраты варьировались от 28 334 долларов США при полной ТСМ шейного отдела до 16 792 долларов США при неполной ТСМ грудного отдела. Двести тридцать три из 675 пациентов с ТСМ, которые были госпитализированы за период исследования, составили в общей сложности 378 выписок из больниц, что обошлось им более чем в 7 долларов.
 19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.
19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.Выводы:
Комплексный характер оказания медицинской помощи и связанный с этим сбор затрат для людей с хронической травмой спинного мозга в VHA предоставили нам возможность точно определить затраты на здравоохранение для этой группы населения. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Ключевые слова: Экономика здравоохранения, Расходы на здравоохранение, Травмы спинного мозга, Тетраплегия, Параплегия, Управление по делам ветеранов ).Приблизительно 11 000 американцев ежегодно госпитализируются по поводу ТСМ (2). Годовые затраты на SCI оцениваются в 9,7 миллиардов долларов в год (3). Среднегодовые расходы на здравоохранение и проживание сильно различаются в зависимости от тяжести травмы: предполагаемые затраты на первый год травмы варьируются от 218 504 долларов США для неполной двигательной функции на любом уровне до 741 425 долларов США для травм высокой тетраплегии (C1 – C4) (в долларах мая 2006 г.
 ) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4).
) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4).Администрация здравоохранения ветеранов (VHA) является одной из крупнейших интегрированных систем здравоохранения в Соединенных Штатах, в которой за последние годы обслуживается более 5 миллионов уникальных пациентов и имеется большое количество пациентов с ТСМ. По данным Управления по связям с общественностью VHA, насчитывается около 44 000 ветеранов с ТСМ, имеющих право на участие в программе, и VHA оказала помощь 22 800 ветеранам с ТСМ и расстройствами, зарегистрированным в VHA (9).Многие из этих зачисленных ветеранов выбирают уход за пределами VHA в любой данный год.
 В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).
В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).Целью данного отчета является установление более точной системы отсчета и оценка ежегодных периодических прямых медицинских расходов, связанных с послеострой фазой ухода за выборкой пациентов с ранее существовавшей ТСМ.В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.
МЕТОДЫ
Источники данных
В системе VHA имеется 23 назначенных центра лечения ТСМ. Эти 23 центра имеют направления и принимают направления из других медицинских учреждений VHA (11). Пациенты были набраны из 3 назначенных центров SCI, которые участвуют в многоцентровой исследовательской программе SCI (центры VHA SCI в Тампе, Огасте и Бостоне).
 Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Мы провели 16-страничный базовый опрос (), чтобы получить информацию об уровне и степени ТСМ, демографические данные и клиническую информацию. Клиническая информация включала данные об уровне травм, заболеваниях, использовании лекарств, уровнях физической активности, спастичности, усталости и боли, характере потребления алкоголя, типе и характере использования инвалидной коляски, а также показателях функциональной независимости (FIM). Полный обзор доступен по запросу у авторов. Исходная информация о пациентах была сопоставлена с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о расходах на медицинское обслуживание для конкретных пациентов и их использования в VHA.DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA.
 Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).Страница 1 из 16-страничного скринингового вопросника, который был задан потенциальным участникам этого исследования, по годовым повторяющимся прямым медицинским расходам, связанным с послеострой фазой ухода за пациентами с ранее существовавшей травмой спинного мозга. Полный обзор доступен по запросу у авторов.
Статистический анализ
Мы провели описательный статистический анализ годовых затрат DSS-NDE у пациентов с травмой спинного мозга (N = 675) за 2005 финансовый год в зависимости от уровня и степени повреждения.Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.

РЕЗУЛЬТАТЫ
Из 1049 пациентов с ТСМ, которым было предложено принять участие в исследовании, 59 отказались (коэффициент отказа 5,6%), а 990 человек прошли предварительный скрининг на соответствие требованиям (1). После применения наших критериев приемлемости 288 пациентов с ТСМ были признаны неподходящими, в результате чего осталось 702 пациента, которые, в свою очередь, завершили базовое исследование.288 пациентов с ТСМ были признаны неподходящими по нескольким причинам. В частности, 193 человека сообщили о неполной травме, которая не оправдывала использования инвалидной коляски; 205 использовали устройство для передвижения, отличное от инвалидной коляски, в качестве основного средства передвижения; 40 находились на постельном режиме, назначенном на срок, превышающий 1 месяц; 3 были зависимы от ИВЛ; и 39 пациентов имели ТСМ менее 2 лет.
После сопоставления завершенных исходных обследований с DSS-NDE мы сохранили 675 пациентов с ТСМ (средний возраст: 54 года.
 8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.
8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.В целом, 47,4% выборки ТСМ (N = 675) имели травмы на уровне шейного отдела (N = 320), 45,7% — грудного уровня (N = 309) и 5,9% — поясничного уровня (N = 46). Примерно 41,0% из 675 ТСМ были полными. Пациенты в исследуемой выборке имели очень старые травмы (средняя продолжительность после травмы 21,4 года; медиана 20,0 лет; 99% доверительный интервал [ДИ] 20,1–22,7 года). Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.
 Это произошло из-за отсутствия вариаций в годах после травмы.
Это произошло из-за отсутствия вариаций в годах после травмы.показывает общие прямые медицинские расходы за 2005 финансовый год в разбивке по уровням и степени тяжести травм. Затраты отображаются по выбранным компонентам затрат на стационарное лечение DSS-NDE, амбулаторным компонентам и общим затратам по уровню и степени ТСМ. Компонент расходов на стационарное лечение сестринского ухода составил 53% от общих расходов на стационарное лечение. Общие (стационарные и амбулаторные) годовые (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14 долларов США.47 миллионов долларов или 21 450 долларов на пациента. Среднегодовые общие затраты на 2005 финансовый год варьировались от 28 334 долларов США на
Таблица 1
Использование и прямые затраты на здравоохранение в зависимости от уровня и полноты ТСМ (2005 финансовый год)
Интересно, что 233 человека, которые были госпитализированы за период исследования, составили общую сумму 378 выписанных из больниц на сумму более 7,19 млн долларов.
 Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.показывает 10 лучших амбулаторных клиник по названию и стоимости.
 Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).Таблица 2
Топ-10 расходов и использования амбулаторных клиник (N = 675)
ОБСУЖДЕНИЕ
В отличие от частного сектора, где уход за людьми с хронической инвалидностью, такой как ТСМ (и связанное с этим удержание затрат), часто фрагментирован, VHA предоставляет комплексные и комплексные медицинские услуги пациентам с ТСМ.Кроме того, благодаря сложным системам клинической и управленческой информации VHA можно точно определить использование медицинских услуг и определить прямые медицинские расходы для этой группы населения. Представленные здесь результаты содержат данные о затратах, понесенных после окончания острой фазы лечения ветеранов в 3 центрах ТСМ.
Хотя сообщалось, что в первый год после травмы возникают значительные прямые медицинские расходы, у людей с хронической травмой спинного мозга в последующие годы могут возникать значительные периодические медицинские расходы (4).
 Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).Ранее сообщалось, что ведущей причиной повторной госпитализации являются заболевания мочеполовой системы, включая инфекции мочевыводящих путей (ИМП) (17). Заболевания дыхательной системы были более вероятны у пациентов с тетраплегией (C1–C8 Американской ассоциации травм позвоночника [ASIA] степени A, B и C), тогда как у пациентов с параплегией (T1–S5 степени A, B и C по ASIA).
 ) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.
) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.Сообщаемые повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США для параплегии до 54 400 долларов США для низкой тетраплегии (C5–C8) и до 132 807 долларов США для высокой тетраплегии (C1–C4; в долларах на май 2006 г.) (4). Напротив, наши результаты были намного ниже с учетом уровня и степени травмы и варьировались от 28 334 долларов США для полной ТСМ шейного отдела до 16 792 долларов США для неполной ТСМ грудного отдела.Однако наши средние затраты на неполное двигательное функциональное повреждение любого уровня были выше и составили 19 820 долларов США по сравнению с 15 313 долларами США (4).
Наши результаты показали, что затраты на госпитализацию для подмножества выборки нашего исследования были почти равны затратам на амбулаторное лечение для всей выборки.
 Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.Мы отмечаем, что наши выводы основаны на 3 сотрудничающих центрах ТСМ и не могут быть распространены на остальные центры VHA. В наше исследование были включены 330 пациентов с ТСМ из Тампы, 319 из Огасты и 26 из Бостона. В 2005 финансовом году 871 пациент с ТСМ лечился в Тампе, 961 — в Огасте и 559 — в Бостоне (19). Согласно специальным отчетам об ограниченных возможностях и планировании Центра распределения ресурсов (ARC) VHA, средняя стоимость VHA по стране в связи с нарушением ТСМ в 2005 финансовом году составила 24 360 долларов США для более чем 12 000 уникальных пациентов с ТСМ (интранет VHA) (19).
 Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).ВЫВОДЫ
Исследование долгосрочных затрат на уход за инвалидизирующими травмами имеет важное значение, поскольку оно обеспечивает эмпирическую основу для распределения ресурсов лицами, определяющими политику, определяет важные вторичные состояния, связанные с травмой, и определяет особенно уязвимые подгруппы населения, которые подвергаются воздействию ( 20).Наши результаты показывают, что стоимость госпитализации для подгруппы пациентов с хронической травмой спинного мозга в нашем исследовании приблизительно равна стоимости амбулаторного лечения для всей выборки. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Сноски
Это исследование было поддержано Департаментом по делам ветеранов, Управлением здравоохранения ветеранов (VHA), Грантом на исследования и разработки в области здравоохранения (HSR&D), IIR 03–003.
Мнения, выраженные в этой статье, принадлежат авторам и не обязательно отражают точку зрения Департамента по делам ветеранов.
ССЫЛКИ
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Июнь 2006 г. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=21446. По состоянию на 7 июня 2007 г.
- Центры по контролю за заболеваниями. Книга фактов о травмах CDC. Доступно по адресу: http://www.cdc.gov/ncipc/fact_book/25_Spinal_Cord_Injury.хтм. По состоянию на 6 декабря 2006 г.
- Берковиц М., О’Лири П., Круз Д., Харви С. Травма спинного мозга: анализ медицинских и социальных затрат. Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar]
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=19775&site=1021&return=19679. По состоянию на 6 декабря 2006 г.
- Джонсон Р.Л., Брукс, Калифорния, Уайтнек Г.Г. Стоимость черепно-мозговой травмы в популяционном регистре.Спинной мозг. 1996; 34: 470–480. [PubMed] [Google Scholar]
- DeVivo MJ. Причины и стоимость травмы спинного мозга в Соединенных Штатах. Спинной мозг. 1997; 35: 809–813. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Rowe BH, et al. Использование медицинских услуг после травмы спинного мозга: 6-летнее последующее исследование. Спинной мозг. 2004; 42: 513–525. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Jacobs P, et al. Прямые затраты на медицинскую помощь после черепно-мозговой травмы.J Травма. 2005; 59: 443–449. [PubMed] [Google Scholar]
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ. Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г.
- VHA. Отчет о затратах и использовании системы поддержки принятия решений (DSS) при травмах спинного мозга. Доступно по адресу: http://klfmenu.med.va.gov. По состоянию на 6 декабря 2006 г.
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ.Система лечения и процедур при травмах позвоночника. Справочник VHA 1176.1 Доступен по адресу: http://www1.va.gov/vhapublications/ViewPublication.asp?pub_ID=1255. По состоянию на 13 марта 2007 г.
- Центр ресурсов по экономике здравоохранения (HERC). Руководства пользователя, презентации и технические отчеты по системе поддержки принятия решений (DSS). Доступно по адресу: http://www.herc.research.va.gov/data/dss.asp#Downloads. По состоянию на 7 декабря 2006 г.
- Ресурсный центр экономики здравоохранения (HERC) Исследовательское руководство по системе поддержки принятия решений, выписка о национальных расходах за 1998–2004 гг.Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г.
- Информационно-ресурсный центр ветеранов (VIReC) Руководство пользователя по исследованиям: система поддержки принятия решений VHA (DSS), извлечения клинических национальных данных (NDE) Доступно на: http://www.virec.research.va.gov/ Ссылки/RUG/RUG-DSS00–04.pdf. По состоянию на 7 декабря 2006 г.
- Институт SAS. Язык SAS: справочник, версии 9. Кэри, Северная Каролина: Институт SAS; 2006. [Google Scholar]
- Samsa GP, Landsman PB, Hamilton B.Использование стационарного лечения ветеранов с черепно-мозговой травмой. Arch Phys Med Rehabil. 1996; 77: 1037–1043. [PubMed] [Google Scholar]
- Cardenas DD, Hoffman JM, Kirshblum S, et al. Этиология и частота повторных госпитализаций после черепно-мозговой травмы: многоцентровый анализ. Arch Phys Med Rehabil. 2004; 85: 1757–1763. [PubMed] [Google Scholar]
- McKinley WO, Jackson AB, Cardenas DD, et al. Отдаленные медицинские осложнения после черепно-мозговой травмы: системный анализ региональных моделей.Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar]
- Интранет Министерства по делам ветеранов США. Отчеты пациентов с ограниченными физическими возможностями (отчеты ARC) Доступно по адресу: http://vaww.bdc.med.va.gov/reports/spdis/spec_disabilities05_toc.html. По состоянию на 2 апреля 2007 г.
- Национальный центр предотвращения и контроля травматизма. Программа исследований травм CDC. Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2002. [Google Scholar]
Расходы на здравоохранение для пациентов с хронической травмой спинного мозга в Управлении здравоохранения ветеранов
J Spinal Cord Med.2007 г.; 30(5): 477–481.
, PhD, 1 , JD, MPH, PhD, 1 , доктор медицинских наук, 2 , кандидата доктор медицинских наук, RN, FAAN, 1 , MSPH, 1 и, PHD 1Dustin D Французский
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Robert R Campbell
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Sunil Sabharwal
2 SCI Service, VA Boston Healthcare System, Отдел физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Одри Л. Нельсон
1 VISN-8 Информационный центр безопасности пациентов, Джеймс А.Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Polly A Palacios
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Deborah Gavin-Dreschnack
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
2 Служба SCI, VA Boston Healthcare System, Департамент физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Пожалуйста, направляйте корреспонденцию Дастину Д.Френч, доктор философии, Информационный центр безопасности пациентов VISN-8, 13000 бульвар Брюса Б. Даунса (118M), Тампа, Флорида 33612; телефон: 813.558.3952; факс: 813.558.3994 (электронная почта: [email protected] или moc.oohay@hcnerfddrd).Поступило 18 декабря 2006 г .; Принято 12 апреля 2007 г.
Copyright © 2007, Американское общество параплегииЭта статья цитировалась в других статьях PMC.Abstract
Исходная информация/Цель:
Регулярные ежегодные расходы на уход за пациентами с хронической травмой спинного мозга (ТСН) ложатся тяжелым экономическим бременем на систему здравоохранения, но информация о затратах на лечение ТСМ после острой и начальной послеострой фазы редкий.Цель этого исследования состояла в том, чтобы установить систему отсчета и оценить ежегодные прямые медицинские расходы, связанные с медико-санитарной помощью для выборки пациентов с хронической травмой спинного мозга (т. е. > 2 лет после травмы).
Методы:
Пациенты были набраны из 3 учреждений SCI Управления здравоохранения ветеранов (VHA); исходная информация о пациентах была перекрестно связана с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о затратах на здравоохранение для конкретных пациентов в VHA.Проведен описательный статистический анализ годовой стоимости DSS-NDE у пациентов с ТСМ (N = 675) за 2005 финансовый год (ФГ) по уровню и полноте поражения.
Результаты:
Общие (стационарные и амбулаторные) ежегодные (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14,47 млн долларов США или 21 450 долларов США на одного пациента. Среднегодовые общие затраты варьировались от 28 334 долларов США при полной ТСМ шейного отдела до 16 792 долларов США при неполной ТСМ грудного отдела. Двести тридцать три из 675 пациентов с ТСМ, которые были госпитализированы за период исследования, составили в общей сложности 378 выписок из больниц, что обошлось им более чем в 7 долларов.19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.
Выводы:
Комплексный характер оказания медицинской помощи и связанный с этим сбор затрат для людей с хронической травмой спинного мозга в VHA предоставили нам возможность точно определить затраты на здравоохранение для этой группы населения. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Ключевые слова: Экономика здравоохранения, Расходы на здравоохранение, Травмы спинного мозга, Тетраплегия, Параплегия, Управление по делам ветеранов ).Приблизительно 11 000 американцев ежегодно госпитализируются по поводу ТСМ (2). Годовые затраты на SCI оцениваются в 9,7 миллиардов долларов в год (3). Среднегодовые расходы на здравоохранение и проживание сильно различаются в зависимости от тяжести травмы: предполагаемые затраты на первый год травмы варьируются от 218 504 долларов США для неполной двигательной функции на любом уровне до 741 425 долларов США для травм высокой тетраплегии (C1 – C4) (в долларах мая 2006 г.) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4).
Администрация здравоохранения ветеранов (VHA) является одной из крупнейших интегрированных систем здравоохранения в Соединенных Штатах, в которой за последние годы обслуживается более 5 миллионов уникальных пациентов и имеется большое количество пациентов с ТСМ. По данным Управления по связям с общественностью VHA, насчитывается около 44 000 ветеранов с ТСМ, имеющих право на участие в программе, и VHA оказала помощь 22 800 ветеранам с ТСМ и расстройствами, зарегистрированным в VHA (9).Многие из этих зачисленных ветеранов выбирают уход за пределами VHA в любой данный год. В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).
Целью данного отчета является установление более точной системы отсчета и оценка ежегодных периодических прямых медицинских расходов, связанных с послеострой фазой ухода за выборкой пациентов с ранее существовавшей ТСМ.В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.
МЕТОДЫ
Источники данных
В системе VHA имеется 23 назначенных центра лечения ТСМ. Эти 23 центра имеют направления и принимают направления из других медицинских учреждений VHA (11). Пациенты были набраны из 3 назначенных центров SCI, которые участвуют в многоцентровой исследовательской программе SCI (центры VHA SCI в Тампе, Огасте и Бостоне). Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Мы провели 16-страничный базовый опрос (), чтобы получить информацию об уровне и степени ТСМ, демографические данные и клиническую информацию. Клиническая информация включала данные об уровне травм, заболеваниях, использовании лекарств, уровнях физической активности, спастичности, усталости и боли, характере потребления алкоголя, типе и характере использования инвалидной коляски, а также показателях функциональной независимости (FIM). Полный обзор доступен по запросу у авторов. Исходная информация о пациентах была сопоставлена с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о расходах на медицинское обслуживание для конкретных пациентов и их использования в VHA.DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
Страница 1 из 16-страничного скринингового вопросника, который был задан потенциальным участникам этого исследования, по годовым повторяющимся прямым медицинским расходам, связанным с послеострой фазой ухода за пациентами с ранее существовавшей травмой спинного мозга. Полный обзор доступен по запросу у авторов.
Статистический анализ
Мы провели описательный статистический анализ годовых затрат DSS-NDE у пациентов с травмой спинного мозга (N = 675) за 2005 финансовый год в зависимости от уровня и степени повреждения.Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.
РЕЗУЛЬТАТЫ
Из 1049 пациентов с ТСМ, которым было предложено принять участие в исследовании, 59 отказались (коэффициент отказа 5,6%), а 990 человек прошли предварительный скрининг на соответствие требованиям (1). После применения наших критериев приемлемости 288 пациентов с ТСМ были признаны неподходящими, в результате чего осталось 702 пациента, которые, в свою очередь, завершили базовое исследование.288 пациентов с ТСМ были признаны неподходящими по нескольким причинам. В частности, 193 человека сообщили о неполной травме, которая не оправдывала использования инвалидной коляски; 205 использовали устройство для передвижения, отличное от инвалидной коляски, в качестве основного средства передвижения; 40 находились на постельном режиме, назначенном на срок, превышающий 1 месяц; 3 были зависимы от ИВЛ; и 39 пациентов имели ТСМ менее 2 лет.
После сопоставления завершенных исходных обследований с DSS-NDE мы сохранили 675 пациентов с ТСМ (средний возраст: 54 года.8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.
В целом, 47,4% выборки ТСМ (N = 675) имели травмы на уровне шейного отдела (N = 320), 45,7% — грудного уровня (N = 309) и 5,9% — поясничного уровня (N = 46). Примерно 41,0% из 675 ТСМ были полными. Пациенты в исследуемой выборке имели очень старые травмы (средняя продолжительность после травмы 21,4 года; медиана 20,0 лет; 99% доверительный интервал [ДИ] 20,1–22,7 года). Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы.
показывает общие прямые медицинские расходы за 2005 финансовый год в разбивке по уровням и степени тяжести травм. Затраты отображаются по выбранным компонентам затрат на стационарное лечение DSS-NDE, амбулаторным компонентам и общим затратам по уровню и степени ТСМ. Компонент расходов на стационарное лечение сестринского ухода составил 53% от общих расходов на стационарное лечение. Общие (стационарные и амбулаторные) годовые (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14 долларов США.47 миллионов долларов или 21 450 долларов на пациента. Среднегодовые общие затраты на 2005 финансовый год варьировались от 28 334 долларов США на
Таблица 1
Использование и прямые затраты на здравоохранение в зависимости от уровня и полноты ТСМ (2005 финансовый год)
Интересно, что 233 человека, которые были госпитализированы за период исследования, составили общую сумму 378 выписанных из больниц на сумму более 7,19 млн долларов. Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
показывает 10 лучших амбулаторных клиник по названию и стоимости.Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Таблица 2
Топ-10 расходов и использования амбулаторных клиник (N = 675)
ОБСУЖДЕНИЕ
В отличие от частного сектора, где уход за людьми с хронической инвалидностью, такой как ТСМ (и связанное с этим удержание затрат), часто фрагментирован, VHA предоставляет комплексные и комплексные медицинские услуги пациентам с ТСМ.Кроме того, благодаря сложным системам клинической и управленческой информации VHA можно точно определить использование медицинских услуг и определить прямые медицинские расходы для этой группы населения. Представленные здесь результаты содержат данные о затратах, понесенных после окончания острой фазы лечения ветеранов в 3 центрах ТСМ.
Хотя сообщалось, что в первый год после травмы возникают значительные прямые медицинские расходы, у людей с хронической травмой спинного мозга в последующие годы могут возникать значительные периодические медицинские расходы (4).Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Ранее сообщалось, что ведущей причиной повторной госпитализации являются заболевания мочеполовой системы, включая инфекции мочевыводящих путей (ИМП) (17). Заболевания дыхательной системы были более вероятны у пациентов с тетраплегией (C1–C8 Американской ассоциации травм позвоночника [ASIA] степени A, B и C), тогда как у пациентов с параплегией (T1–S5 степени A, B и C по ASIA). ) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.
Сообщаемые повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США для параплегии до 54 400 долларов США для низкой тетраплегии (C5–C8) и до 132 807 долларов США для высокой тетраплегии (C1–C4; в долларах на май 2006 г.) (4). Напротив, наши результаты были намного ниже с учетом уровня и степени травмы и варьировались от 28 334 долларов США для полной ТСМ шейного отдела до 16 792 долларов США для неполной ТСМ грудного отдела.Однако наши средние затраты на неполное двигательное функциональное повреждение любого уровня были выше и составили 19 820 долларов США по сравнению с 15 313 долларами США (4).
Наши результаты показали, что затраты на госпитализацию для подмножества выборки нашего исследования были почти равны затратам на амбулаторное лечение для всей выборки. Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Мы отмечаем, что наши выводы основаны на 3 сотрудничающих центрах ТСМ и не могут быть распространены на остальные центры VHA. В наше исследование были включены 330 пациентов с ТСМ из Тампы, 319 из Огасты и 26 из Бостона. В 2005 финансовом году 871 пациент с ТСМ лечился в Тампе, 961 — в Огасте и 559 — в Бостоне (19). Согласно специальным отчетам об ограниченных возможностях и планировании Центра распределения ресурсов (ARC) VHA, средняя стоимость VHA по стране в связи с нарушением ТСМ в 2005 финансовом году составила 24 360 долларов США для более чем 12 000 уникальных пациентов с ТСМ (интранет VHA) (19).Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
ВЫВОДЫ
Исследование долгосрочных затрат на уход за инвалидизирующими травмами имеет важное значение, поскольку оно обеспечивает эмпирическую основу для распределения ресурсов лицами, определяющими политику, определяет важные вторичные состояния, связанные с травмой, и определяет особенно уязвимые подгруппы населения, которые подвергаются воздействию ( 20).Наши результаты показывают, что стоимость госпитализации для подгруппы пациентов с хронической травмой спинного мозга в нашем исследовании приблизительно равна стоимости амбулаторного лечения для всей выборки. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Сноски
Это исследование было поддержано Департаментом по делам ветеранов, Управлением здравоохранения ветеранов (VHA), Грантом на исследования и разработки в области здравоохранения (HSR&D), IIR 03–003.
Мнения, выраженные в этой статье, принадлежат авторам и не обязательно отражают точку зрения Департамента по делам ветеранов.
ССЫЛКИ
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Июнь 2006 г. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=21446. По состоянию на 7 июня 2007 г.
- Центры по контролю за заболеваниями. Книга фактов о травмах CDC. Доступно по адресу: http://www.cdc.gov/ncipc/fact_book/25_Spinal_Cord_Injury.хтм. По состоянию на 6 декабря 2006 г.
- Берковиц М., О’Лири П., Круз Д., Харви С. Травма спинного мозга: анализ медицинских и социальных затрат. Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar]
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=19775&site=1021&return=19679. По состоянию на 6 декабря 2006 г.
- Джонсон Р.Л., Брукс, Калифорния, Уайтнек Г.Г. Стоимость черепно-мозговой травмы в популяционном регистре.Спинной мозг. 1996; 34: 470–480. [PubMed] [Google Scholar]
- DeVivo MJ. Причины и стоимость травмы спинного мозга в Соединенных Штатах. Спинной мозг. 1997; 35: 809–813. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Rowe BH, et al. Использование медицинских услуг после травмы спинного мозга: 6-летнее последующее исследование. Спинной мозг. 2004; 42: 513–525. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Jacobs P, et al. Прямые затраты на медицинскую помощь после черепно-мозговой травмы.J Травма. 2005; 59: 443–449. [PubMed] [Google Scholar]
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ. Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г.
- VHA. Отчет о затратах и использовании системы поддержки принятия решений (DSS) при травмах спинного мозга. Доступно по адресу: http://klfmenu.med.va.gov. По состоянию на 6 декабря 2006 г.
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ.Система лечения и процедур при травмах позвоночника. Справочник VHA 1176.1 Доступен по адресу: http://www1.va.gov/vhapublications/ViewPublication.asp?pub_ID=1255. По состоянию на 13 марта 2007 г.
- Центр ресурсов по экономике здравоохранения (HERC). Руководства пользователя, презентации и технические отчеты по системе поддержки принятия решений (DSS). Доступно по адресу: http://www.herc.research.va.gov/data/dss.asp#Downloads. По состоянию на 7 декабря 2006 г.
- Ресурсный центр экономики здравоохранения (HERC) Исследовательское руководство по системе поддержки принятия решений, выписка о национальных расходах за 1998–2004 гг.Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г.
- Информационно-ресурсный центр ветеранов (VIReC) Руководство пользователя по исследованиям: система поддержки принятия решений VHA (DSS), извлечения клинических национальных данных (NDE) Доступно на: http://www.virec.research.va.gov/ Ссылки/RUG/RUG-DSS00–04.pdf. По состоянию на 7 декабря 2006 г.
- Институт SAS. Язык SAS: справочник, версии 9. Кэри, Северная Каролина: Институт SAS; 2006. [Google Scholar]
- Samsa GP, Landsman PB, Hamilton B.Использование стационарного лечения ветеранов с черепно-мозговой травмой. Arch Phys Med Rehabil. 1996; 77: 1037–1043. [PubMed] [Google Scholar]
- Cardenas DD, Hoffman JM, Kirshblum S, et al. Этиология и частота повторных госпитализаций после черепно-мозговой травмы: многоцентровый анализ. Arch Phys Med Rehabil. 2004; 85: 1757–1763. [PubMed] [Google Scholar]
- McKinley WO, Jackson AB, Cardenas DD, et al. Отдаленные медицинские осложнения после черепно-мозговой травмы: системный анализ региональных моделей.Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar]
- Интранет Министерства по делам ветеранов США. Отчеты пациентов с ограниченными физическими возможностями (отчеты ARC) Доступно по адресу: http://vaww.bdc.med.va.gov/reports/spdis/spec_disabilities05_toc.html. По состоянию на 2 апреля 2007 г.
- Национальный центр предотвращения и контроля травматизма. Программа исследований травм CDC. Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2002. [Google Scholar]
Расходы на здравоохранение для пациентов с хронической травмой спинного мозга в Управлении здравоохранения ветеранов
J Spinal Cord Med.2007 г.; 30(5): 477–481.
, PhD, 1 , JD, MPH, PhD, 1 , доктор медицинских наук, 2 , кандидата доктор медицинских наук, RN, FAAN, 1 , MSPH, 1 и, PHD 1Dustin D Французский
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Robert R Campbell
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Sunil Sabharwal
2 SCI Service, VA Boston Healthcare System, Отдел физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Одри Л. Нельсон
1 VISN-8 Информационный центр безопасности пациентов, Джеймс А.Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Polly A Palacios
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
Deborah Gavin-Dreschnack
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
1 VISN-8 Информационный центр безопасности пациентов, Медицинский центр Джеймса А. Хейли, штат Вирджиния, Тампа, Флорида
2 Служба SCI, VA Boston Healthcare System, Департамент физической медицины и реабилитации, Гарвардская медицинская школа, Уэст-Роксбери, Массачусетс
Пожалуйста, направляйте корреспонденцию Дастину Д.Френч, доктор философии, Информационный центр безопасности пациентов VISN-8, 13000 бульвар Брюса Б. Даунса (118M), Тампа, Флорида 33612; телефон: 813.558.3952; факс: 813.558.3994 (электронная почта: [email protected] или moc.oohay@hcnerfddrd).Поступило 18 декабря 2006 г .; Принято 12 апреля 2007 г.
Copyright © 2007, Американское общество параплегииЭта статья цитировалась в других статьях PMC.Abstract
Исходная информация/Цель:
Регулярные ежегодные расходы на уход за пациентами с хронической травмой спинного мозга (ТСН) ложатся тяжелым экономическим бременем на систему здравоохранения, но информация о затратах на лечение ТСМ после острой и начальной послеострой фазы редкий.Цель этого исследования состояла в том, чтобы установить систему отсчета и оценить ежегодные прямые медицинские расходы, связанные с медико-санитарной помощью для выборки пациентов с хронической травмой спинного мозга (т. е. > 2 лет после травмы).
Методы:
Пациенты были набраны из 3 учреждений SCI Управления здравоохранения ветеранов (VHA); исходная информация о пациентах была перекрестно связана с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о затратах на здравоохранение для конкретных пациентов в VHA.Проведен описательный статистический анализ годовой стоимости DSS-NDE у пациентов с ТСМ (N = 675) за 2005 финансовый год (ФГ) по уровню и полноте поражения.
Результаты:
Общие (стационарные и амбулаторные) ежегодные (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14,47 млн долларов США или 21 450 долларов США на одного пациента. Среднегодовые общие затраты варьировались от 28 334 долларов США при полной ТСМ шейного отдела до 16 792 долларов США при неполной ТСМ грудного отдела. Двести тридцать три из 675 пациентов с ТСМ, которые были госпитализированы за период исследования, составили в общей сложности 378 выписок из больниц, что обошлось им более чем в 7 долларов.19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.
Выводы:
Комплексный характер оказания медицинской помощи и связанный с этим сбор затрат для людей с хронической травмой спинного мозга в VHA предоставили нам возможность точно определить затраты на здравоохранение для этой группы населения. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Ключевые слова: Экономика здравоохранения, Расходы на здравоохранение, Травмы спинного мозга, Тетраплегия, Параплегия, Управление по делам ветеранов ).Приблизительно 11 000 американцев ежегодно госпитализируются по поводу ТСМ (2). Годовые затраты на SCI оцениваются в 9,7 миллиардов долларов в год (3). Среднегодовые расходы на здравоохранение и проживание сильно различаются в зависимости от тяжести травмы: предполагаемые затраты на первый год травмы варьируются от 218 504 долларов США для неполной двигательной функции на любом уровне до 741 425 долларов США для травм высокой тетраплегии (C1 – C4) (в долларах мая 2006 г.) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4).
Администрация здравоохранения ветеранов (VHA) является одной из крупнейших интегрированных систем здравоохранения в Соединенных Штатах, в которой за последние годы обслуживается более 5 миллионов уникальных пациентов и имеется большое количество пациентов с ТСМ. По данным Управления по связям с общественностью VHA, насчитывается около 44 000 ветеранов с ТСМ, имеющих право на участие в программе, и VHA оказала помощь 22 800 ветеранам с ТСМ и расстройствами, зарегистрированным в VHA (9).Многие из этих зачисленных ветеранов выбирают уход за пределами VHA в любой данный год. В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).
Целью данного отчета является установление более точной системы отсчета и оценка ежегодных периодических прямых медицинских расходов, связанных с послеострой фазой ухода за выборкой пациентов с ранее существовавшей ТСМ.В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.
МЕТОДЫ
Источники данных
В системе VHA имеется 23 назначенных центра лечения ТСМ. Эти 23 центра имеют направления и принимают направления из других медицинских учреждений VHA (11). Пациенты были набраны из 3 назначенных центров SCI, которые участвуют в многоцентровой исследовательской программе SCI (центры VHA SCI в Тампе, Огасте и Бостоне). Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Мы провели 16-страничный базовый опрос (), чтобы получить информацию об уровне и степени ТСМ, демографические данные и клиническую информацию. Клиническая информация включала данные об уровне травм, заболеваниях, использовании лекарств, уровнях физической активности, спастичности, усталости и боли, характере потребления алкоголя, типе и характере использования инвалидной коляски, а также показателях функциональной независимости (FIM). Полный обзор доступен по запросу у авторов. Исходная информация о пациентах была сопоставлена с национальными извлечениями данных (NDE) Системы поддержки принятия решений (DSS) для получения данных о расходах на медицинское обслуживание для конкретных пациентов и их использования в VHA.DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
Страница 1 из 16-страничного скринингового вопросника, который был задан потенциальным участникам этого исследования, по годовым повторяющимся прямым медицинским расходам, связанным с послеострой фазой ухода за пациентами с ранее существовавшей травмой спинного мозга. Полный обзор доступен по запросу у авторов.
Статистический анализ
Мы провели описательный статистический анализ годовых затрат DSS-NDE у пациентов с травмой спинного мозга (N = 675) за 2005 финансовый год в зависимости от уровня и степени повреждения.Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.
РЕЗУЛЬТАТЫ
Из 1049 пациентов с ТСМ, которым было предложено принять участие в исследовании, 59 отказались (коэффициент отказа 5,6%), а 990 человек прошли предварительный скрининг на соответствие требованиям (1). После применения наших критериев приемлемости 288 пациентов с ТСМ были признаны неподходящими, в результате чего осталось 702 пациента, которые, в свою очередь, завершили базовое исследование.288 пациентов с ТСМ были признаны неподходящими по нескольким причинам. В частности, 193 человека сообщили о неполной травме, которая не оправдывала использования инвалидной коляски; 205 использовали устройство для передвижения, отличное от инвалидной коляски, в качестве основного средства передвижения; 40 находились на постельном режиме, назначенном на срок, превышающий 1 месяц; 3 были зависимы от ИВЛ; и 39 пациентов имели ТСМ менее 2 лет.
После сопоставления завершенных исходных обследований с DSS-NDE мы сохранили 675 пациентов с ТСМ (средний возраст: 54 года.8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.
В целом, 47,4% выборки ТСМ (N = 675) имели травмы на уровне шейного отдела (N = 320), 45,7% — грудного уровня (N = 309) и 5,9% — поясничного уровня (N = 46). Примерно 41,0% из 675 ТСМ были полными. Пациенты в исследуемой выборке имели очень старые травмы (средняя продолжительность после травмы 21,4 года; медиана 20,0 лет; 99% доверительный интервал [ДИ] 20,1–22,7 года). Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы.
показывает общие прямые медицинские расходы за 2005 финансовый год в разбивке по уровням и степени тяжести травм. Затраты отображаются по выбранным компонентам затрат на стационарное лечение DSS-NDE, амбулаторным компонентам и общим затратам по уровню и степени ТСМ. Компонент расходов на стационарное лечение сестринского ухода составил 53% от общих расходов на стационарное лечение. Общие (стационарные и амбулаторные) годовые (2005 финансовый год) прямые медицинские расходы на 675 пациентов с ТСМ превысили 14 долларов США.47 миллионов долларов или 21 450 долларов на пациента. Среднегодовые общие затраты на 2005 финансовый год варьировались от 28 334 долларов США на
Таблица 1
Использование и прямые затраты на здравоохранение в зависимости от уровня и полноты ТСМ (2005 финансовый год)
Интересно, что 233 человека, которые были госпитализированы за период исследования, составили общую сумму 378 выписанных из больниц на сумму более 7,19 млн долларов. Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
показывает 10 лучших амбулаторных клиник по названию и стоимости.Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Таблица 2
Топ-10 расходов и использования амбулаторных клиник (N = 675)
ОБСУЖДЕНИЕ
В отличие от частного сектора, где уход за людьми с хронической инвалидностью, такой как ТСМ (и связанное с этим удержание затрат), часто фрагментирован, VHA предоставляет комплексные и комплексные медицинские услуги пациентам с ТСМ.Кроме того, благодаря сложным системам клинической и управленческой информации VHA можно точно определить использование медицинских услуг и определить прямые медицинские расходы для этой группы населения. Представленные здесь результаты содержат данные о затратах, понесенных после окончания острой фазы лечения ветеранов в 3 центрах ТСМ.
Хотя сообщалось, что в первый год после травмы возникают значительные прямые медицинские расходы, у людей с хронической травмой спинного мозга в последующие годы могут возникать значительные периодические медицинские расходы (4).Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Ранее сообщалось, что ведущей причиной повторной госпитализации являются заболевания мочеполовой системы, включая инфекции мочевыводящих путей (ИМП) (17). Заболевания дыхательной системы были более вероятны у пациентов с тетраплегией (C1–C8 Американской ассоциации травм позвоночника [ASIA] степени A, B и C), тогда как у пациентов с параплегией (T1–S5 степени A, B и C по ASIA). ) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.
Сообщаемые повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США для параплегии до 54 400 долларов США для низкой тетраплегии (C5–C8) и до 132 807 долларов США для высокой тетраплегии (C1–C4; в долларах на май 2006 г.) (4). Напротив, наши результаты были намного ниже с учетом уровня и степени травмы и варьировались от 28 334 долларов США для полной ТСМ шейного отдела до 16 792 долларов США для неполной ТСМ грудного отдела.Однако наши средние затраты на неполное двигательное функциональное повреждение любого уровня были выше и составили 19 820 долларов США по сравнению с 15 313 долларами США (4).
Наши результаты показали, что затраты на госпитализацию для подмножества выборки нашего исследования были почти равны затратам на амбулаторное лечение для всей выборки. Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Мы отмечаем, что наши выводы основаны на 3 сотрудничающих центрах ТСМ и не могут быть распространены на остальные центры VHA. В наше исследование были включены 330 пациентов с ТСМ из Тампы, 319 из Огасты и 26 из Бостона. В 2005 финансовом году 871 пациент с ТСМ лечился в Тампе, 961 — в Огасте и 559 — в Бостоне (19). Согласно специальным отчетам об ограниченных возможностях и планировании Центра распределения ресурсов (ARC) VHA, средняя стоимость VHA по стране в связи с нарушением ТСМ в 2005 финансовом году составила 24 360 долларов США для более чем 12 000 уникальных пациентов с ТСМ (интранет VHA) (19).Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
ВЫВОДЫ
Исследование долгосрочных затрат на уход за инвалидизирующими травмами имеет важное значение, поскольку оно обеспечивает эмпирическую основу для распределения ресурсов лицами, определяющими политику, определяет важные вторичные состояния, связанные с травмой, и определяет особенно уязвимые подгруппы населения, которые подвергаются воздействию ( 20).Наши результаты показывают, что стоимость госпитализации для подгруппы пациентов с хронической травмой спинного мозга в нашем исследовании приблизительно равна стоимости амбулаторного лечения для всей выборки. Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Сноски
Это исследование было поддержано Департаментом по делам ветеранов, Управлением здравоохранения ветеранов (VHA), Грантом на исследования и разработки в области здравоохранения (HSR&D), IIR 03–003.
Мнения, выраженные в этой статье, принадлежат авторам и не обязательно отражают точку зрения Департамента по делам ветеранов.
ССЫЛКИ
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Июнь 2006 г. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=21446. По состоянию на 7 июня 2007 г.
- Центры по контролю за заболеваниями. Книга фактов о травмах CDC. Доступно по адресу: http://www.cdc.gov/ncipc/fact_book/25_Spinal_Cord_Injury.хтм. По состоянию на 6 декабря 2006 г.
- Берковиц М., О’Лири П., Круз Д., Харви С. Травма спинного мозга: анализ медицинских и социальных затрат. Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar]
- Университет Алабамы. UAB Model SCI System. SCI факты и цифры с первого взгляда. Доступно по адресу: http://www.spinalcord.uab.edu/show.asp?durki=19775&site=1021&return=19679. По состоянию на 6 декабря 2006 г.
- Джонсон Р.Л., Брукс, Калифорния, Уайтнек Г.Г. Стоимость черепно-мозговой травмы в популяционном регистре.Спинной мозг. 1996; 34: 470–480. [PubMed] [Google Scholar]
- DeVivo MJ. Причины и стоимость травмы спинного мозга в Соединенных Штатах. Спинной мозг. 1997; 35: 809–813. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Rowe BH, et al. Использование медицинских услуг после травмы спинного мозга: 6-летнее последующее исследование. Спинной мозг. 2004; 42: 513–525. [PubMed] [Google Scholar]
- Dryden DM, Saunders LD, Jacobs P, et al. Прямые затраты на медицинскую помощь после черепно-мозговой травмы.J Травма. 2005; 59: 443–449. [PubMed] [Google Scholar]
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ. Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г.
- VHA. Отчет о затратах и использовании системы поддержки принятия решений (DSS) при травмах спинного мозга. Доступно по адресу: http://klfmenu.med.va.gov. По состоянию на 6 декабря 2006 г.
- Департамент по делам ветеранов, Управление по связям с общественностью по связям со СМИ.Система лечения и процедур при травмах позвоночника. Справочник VHA 1176.1 Доступен по адресу: http://www1.va.gov/vhapublications/ViewPublication.asp?pub_ID=1255. По состоянию на 13 марта 2007 г.
- Центр ресурсов по экономике здравоохранения (HERC). Руководства пользователя, презентации и технические отчеты по системе поддержки принятия решений (DSS). Доступно по адресу: http://www.herc.research.va.gov/data/dss.asp#Downloads. По состоянию на 7 декабря 2006 г.
- Ресурсный центр экономики здравоохранения (HERC) Исследовательское руководство по системе поддержки принятия решений, выписка о национальных расходах за 1998–2004 гг.Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г.
- Информационно-ресурсный центр ветеранов (VIReC) Руководство пользователя по исследованиям: система поддержки принятия решений VHA (DSS), извлечения клинических национальных данных (NDE) Доступно на: http://www.virec.research.va.gov/ Ссылки/RUG/RUG-DSS00–04.pdf. По состоянию на 7 декабря 2006 г.
- Институт SAS. Язык SAS: справочник, версии 9. Кэри, Северная Каролина: Институт SAS; 2006. [Google Scholar]
- Samsa GP, Landsman PB, Hamilton B.Использование стационарного лечения ветеранов с черепно-мозговой травмой. Arch Phys Med Rehabil. 1996; 77: 1037–1043. [PubMed] [Google Scholar]
- Cardenas DD, Hoffman JM, Kirshblum S, et al. Этиология и частота повторных госпитализаций после черепно-мозговой травмы: многоцентровый анализ. Arch Phys Med Rehabil. 2004; 85: 1757–1763. [PubMed] [Google Scholar]
- McKinley WO, Jackson AB, Cardenas DD, et al. Отдаленные медицинские осложнения после черепно-мозговой травмы: системный анализ региональных моделей.


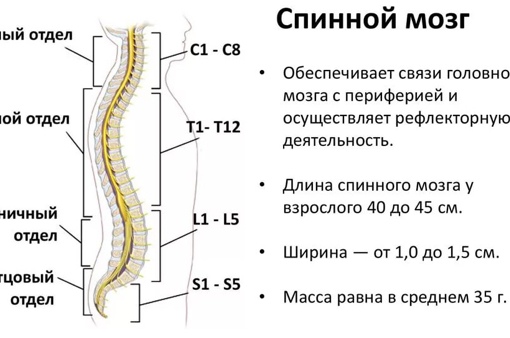
 Низкая тетраплегия требует около 769 000 долларов медицинских расходов, в то время как параплегия стоит около 518 000 долларов. Травмы, приводящие к неполной двигательной функции на любом уровне, стоят в среднем 347 000 долларов.
Низкая тетраплегия требует около 769 000 долларов медицинских расходов, в то время как параплегия стоит около 518 000 долларов. Травмы, приводящие к неполной двигательной функции на любом уровне, стоят в среднем 347 000 долларов.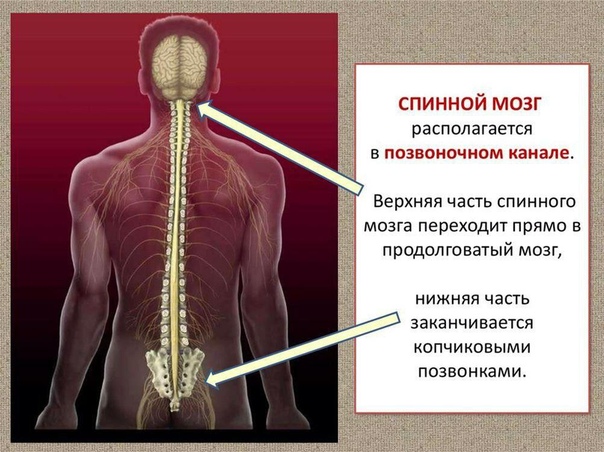

 США
США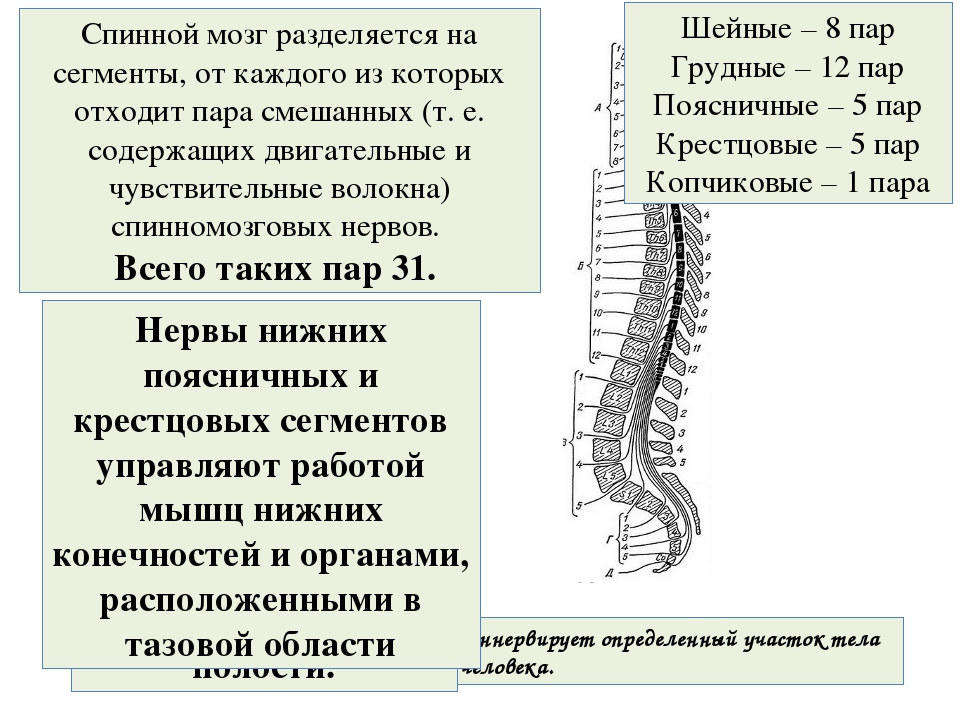 К счастью, существуют проверенные способы оптимизации функциональных результатов после травмы спинного мозга для снижения затрат на протяжении всей жизни.
К счастью, существуют проверенные способы оптимизации функциональных результатов после травмы спинного мозга для снижения затрат на протяжении всей жизни.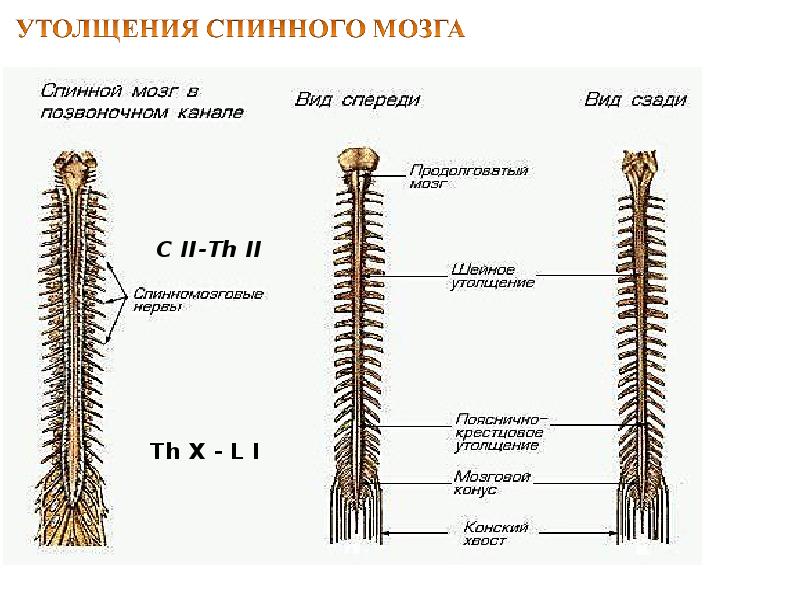

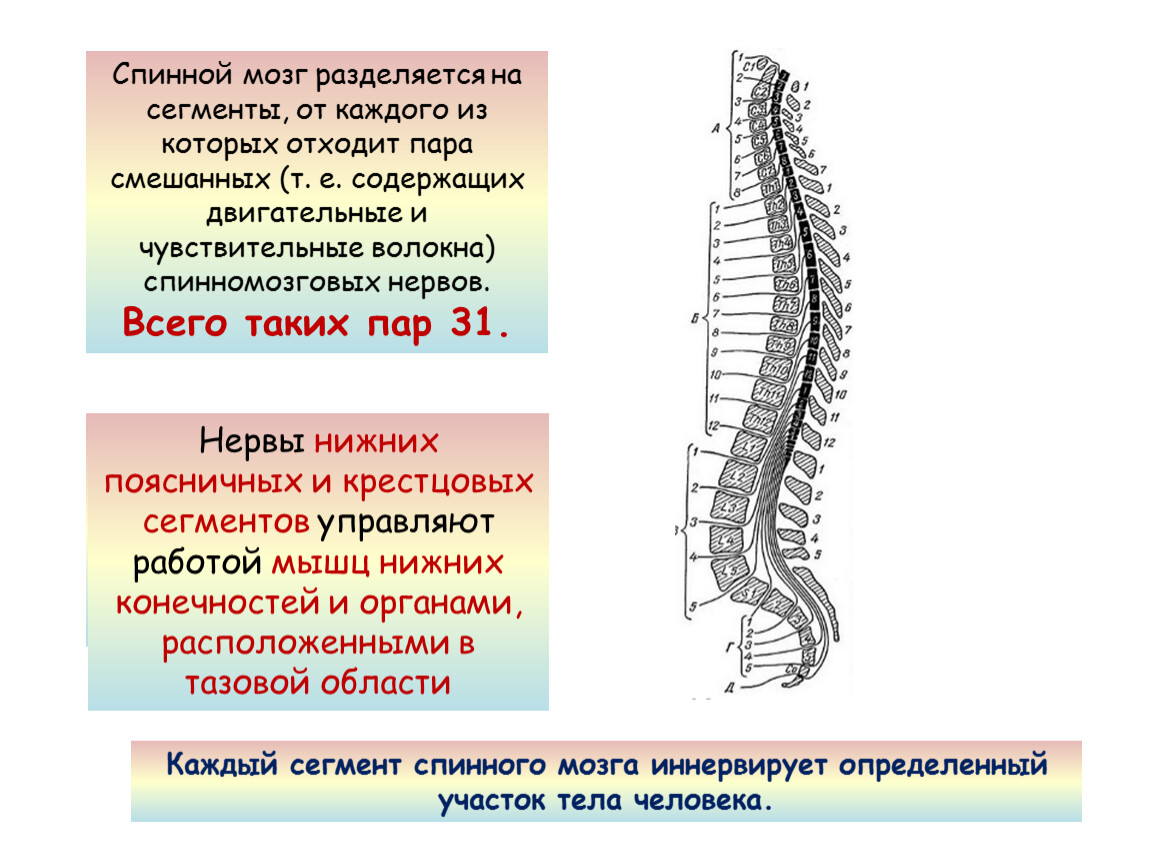
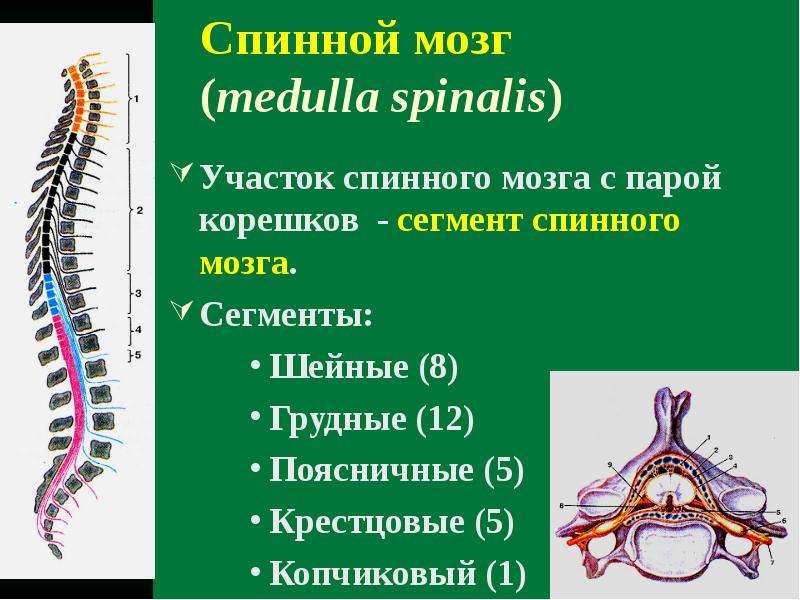 Кроме того, у людей с ТСМ более высокого уровня может быть дисфагия или затрудненное глотание.Логопед также может решить эту проблему, работая над укреплением задействованных мышц и / или рекомендуя модифицированную диету для безопасного питания.
Кроме того, у людей с ТСМ более высокого уровня может быть дисфагия или затрудненное глотание.Логопед также может решить эту проблему, работая над укреплением задействованных мышц и / или рекомендуя модифицированную диету для безопасного питания. Кроме того, важно попросить своего терапевта о программе домашних упражнений, которую вы можете использовать даже после того, как закончите участие в формальной терапии, чтобы сохранить достигнутые вами улучшения и продолжать прогрессировать.
Кроме того, важно попросить своего терапевта о программе домашних упражнений, которую вы можете использовать даже после того, как закончите участие в формальной терапии, чтобы сохранить достигнутые вами улучшения и продолжать прогрессировать.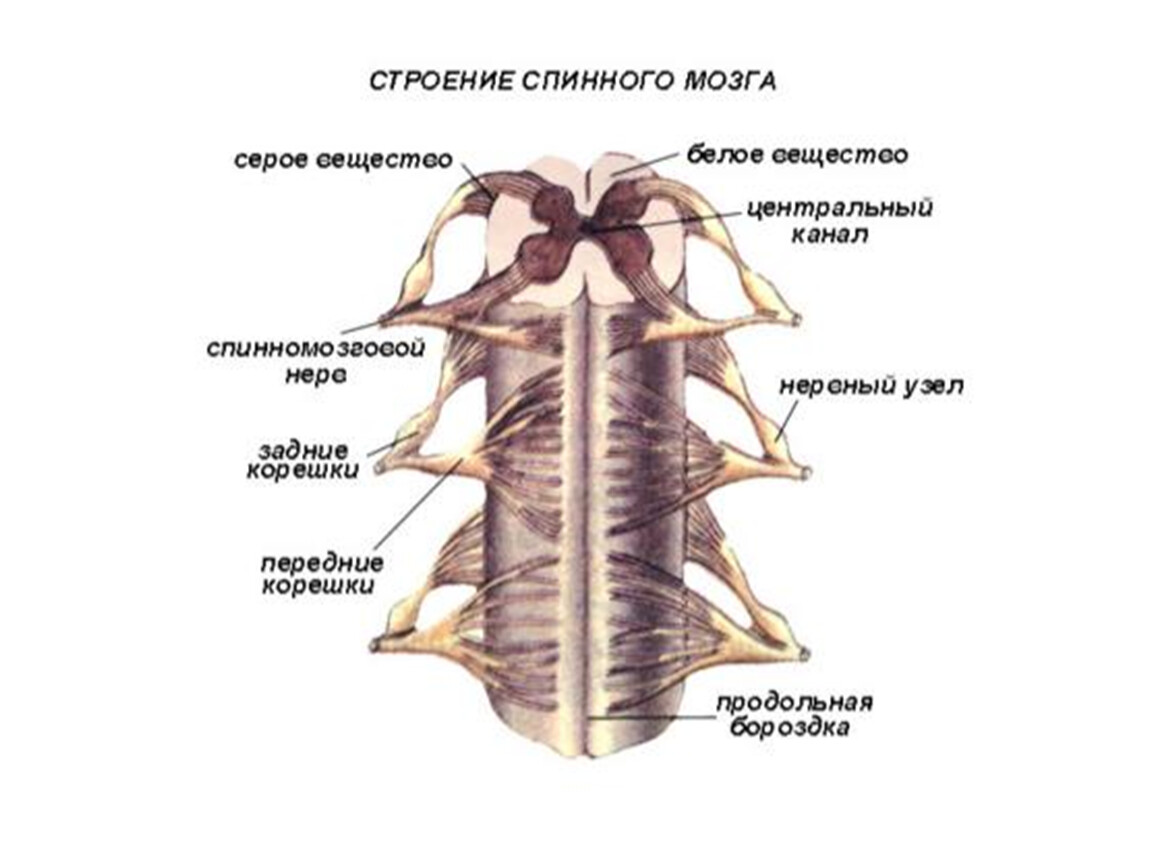 Некоторые из них могут быть покрыты страховкой, но не все.
Некоторые из них могут быть покрыты страховкой, но не все.

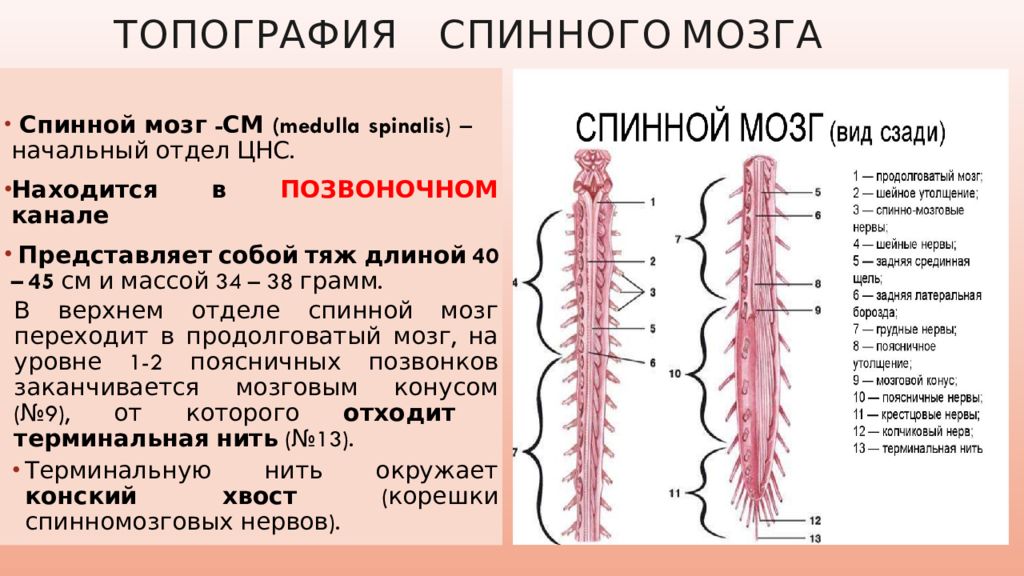 Однако после этого периода подумайте о приобретении некоторых реабилитационных устройств, которые помогут вам работать над восстановлением дома. Чем раньше вы выздоровеете, тем меньше вам придется платить за всю жизнь.
Однако после этого периода подумайте о приобретении некоторых реабилитационных устройств, которые помогут вам работать над восстановлением дома. Чем раньше вы выздоровеете, тем меньше вам придется платить за всю жизнь. Вы будете окружены людьми, которые понимают вашу ситуацию и могут учиться на своем опыте.Группа поддержки также обеспечит утешение, надежду и уверенность в том, что жизнь после ТСМ действительно станет лучше.
Вы будете окружены людьми, которые понимают вашу ситуацию и могут учиться на своем опыте.Группа поддержки также обеспечит утешение, надежду и уверенность в том, что жизнь после ТСМ действительно станет лучше.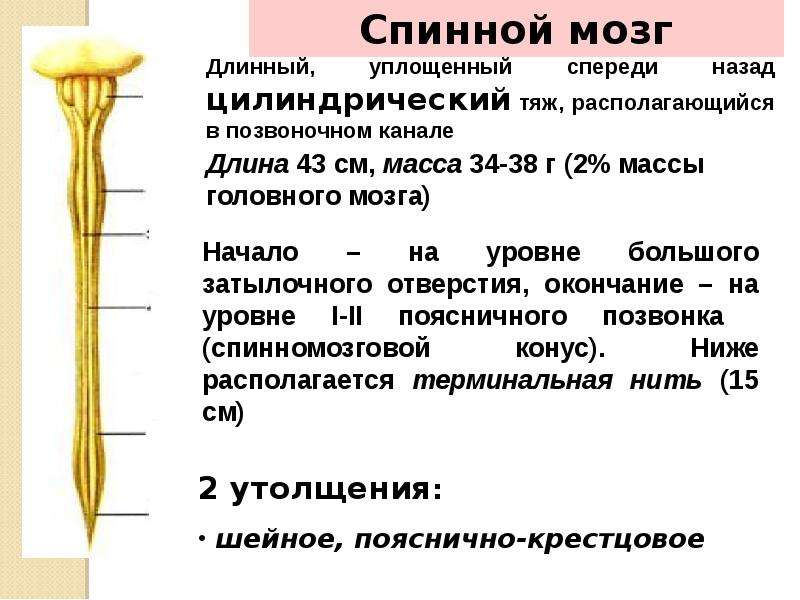
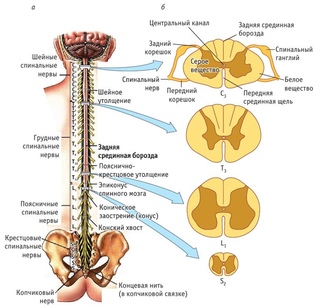
 Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида
Медицинский центр Хейли, штат Вирджиния, Тампа, Флорида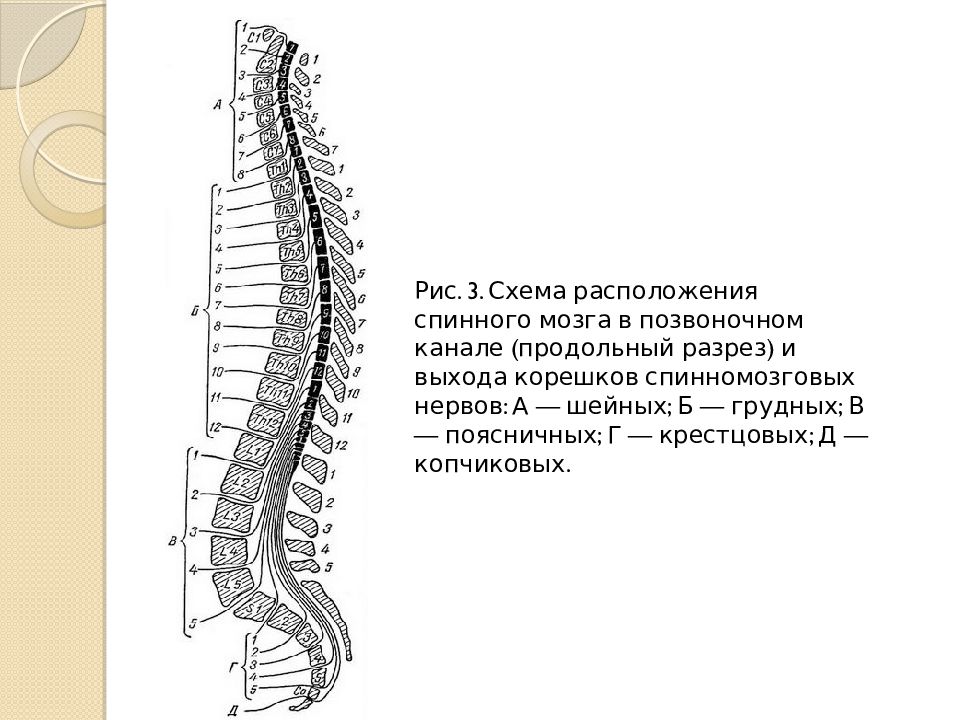
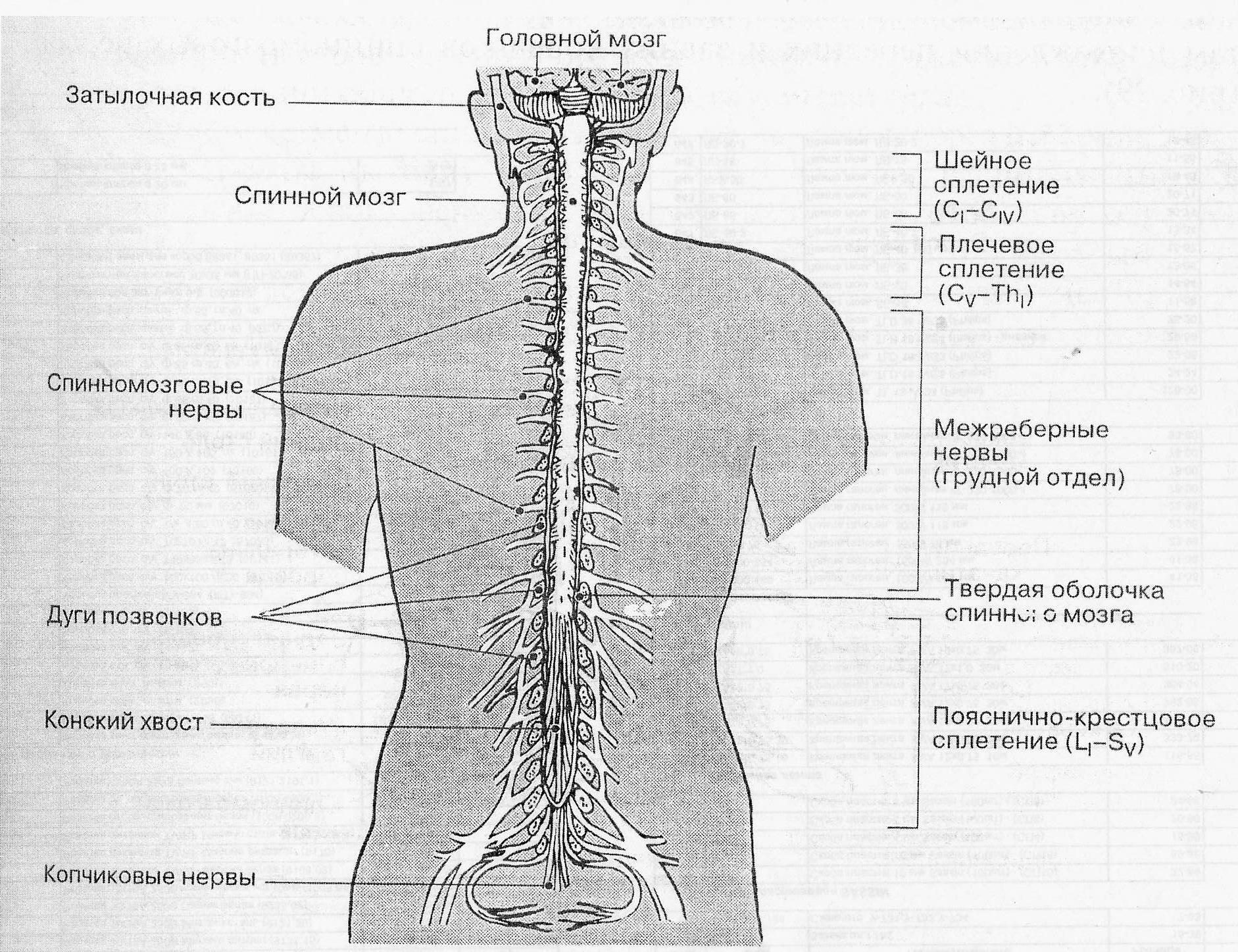
 ) (4).
) (4). В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA.
В центре внимания нашей популяции были пациенты, получившие специализированную помощь в 3 лечебных центрах, назначенных VHA. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения. DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
DSS представляет собой набор программ, которые используют реляционные базы данных для предоставления информации, необходимой менеджерам и врачам, включая стоимость конкретных встреч с пациентами (12). Стоимость DSS-NDE включает все расходы на амбулаторное и стационарное лечение, предоставленные или оплаченные VHA. Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).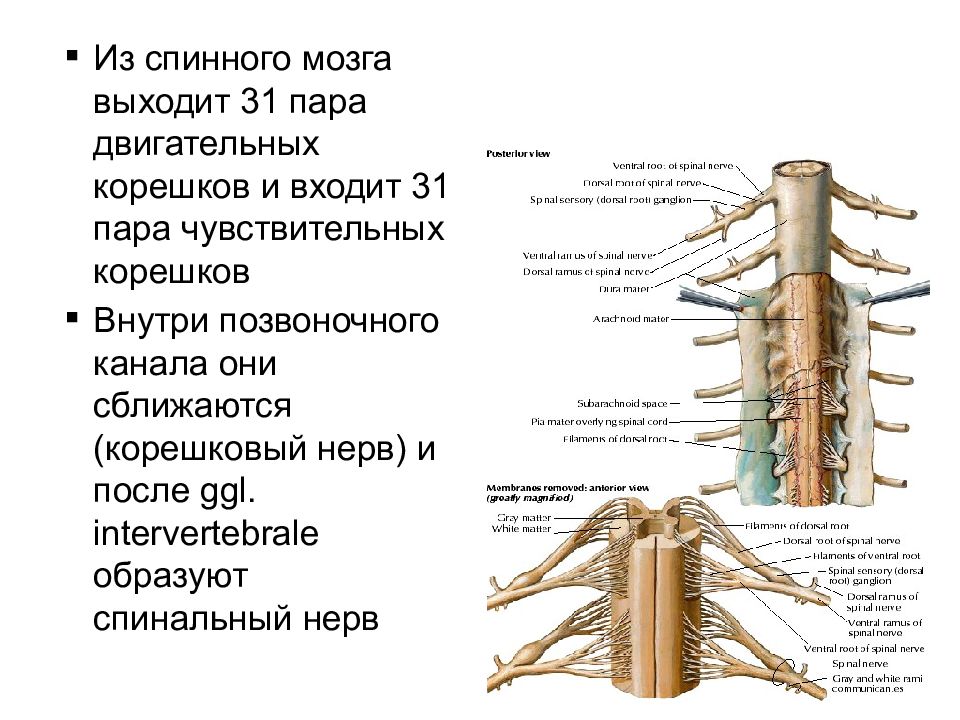 Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.
Анализы проводились с помощью SAS версии 9.1 (15). Это исследование было одобрено всеми соответствующими экспертными советами учреждений и соответствовало стандартам защиты людей.
 Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы.
Предварительный регрессионный анализ показал, что количество лет после травмы, указанное как непрерывная или бинарная переменная (например, = 1, если 5–10 лет после травмы, = 0 в противном случае), не повлияло на общие затраты в этой группе исследования; таким образом, затраты не были описаны по годам после травмы.Это произошло из-за отсутствия вариаций в годах после травмы. Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.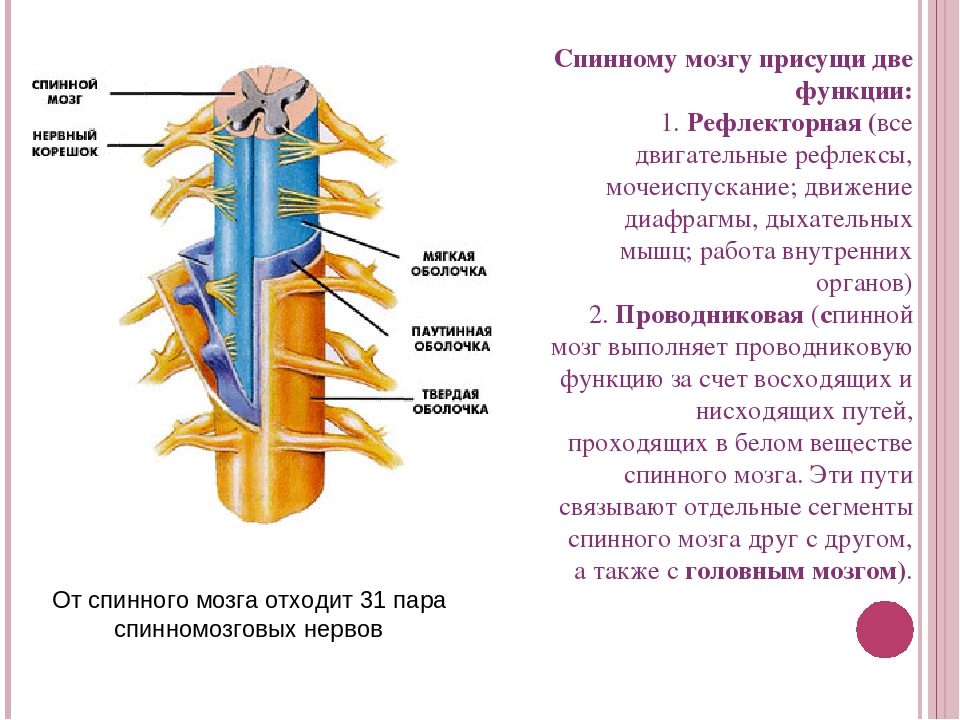 Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому). Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16). Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.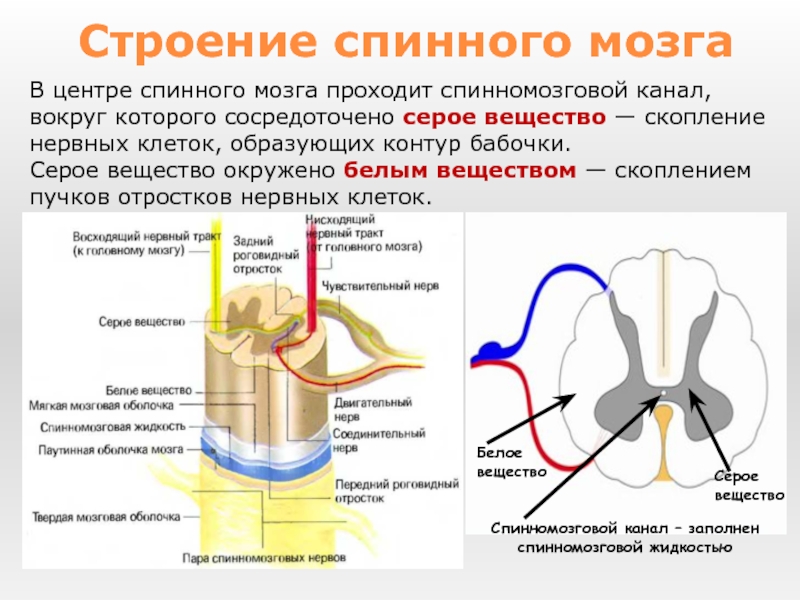 Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19). Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации.
Будущие анализы затрат на лечение после ТСМ должны учитывать пациентов с высоким риском повторной госпитализации. Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar]
Нью-Йорк: Медицинское издательство Demos; 1998. [Google Scholar] Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г.
Информационный бюллетень VA о травмах спинного мозга, май 2005 г. Доступно по адресу: http://www1.va.gov/opa/fact/docs/spinalcfs.pdf. По состоянию на 13 марта 2007 г. Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г.
Доступно по адресу: http://www.herc.research.va.gov/files/BOOK_413.pdf. По состоянию на 13 марта 2007 г. Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar]
Arch Phys Med Rehabil. 1999; 80: 1402–1410. [PubMed] [Google Scholar] Хейли, штат Вирджиния, Тампа, Флорида
Хейли, штат Вирджиния, Тампа, Флорида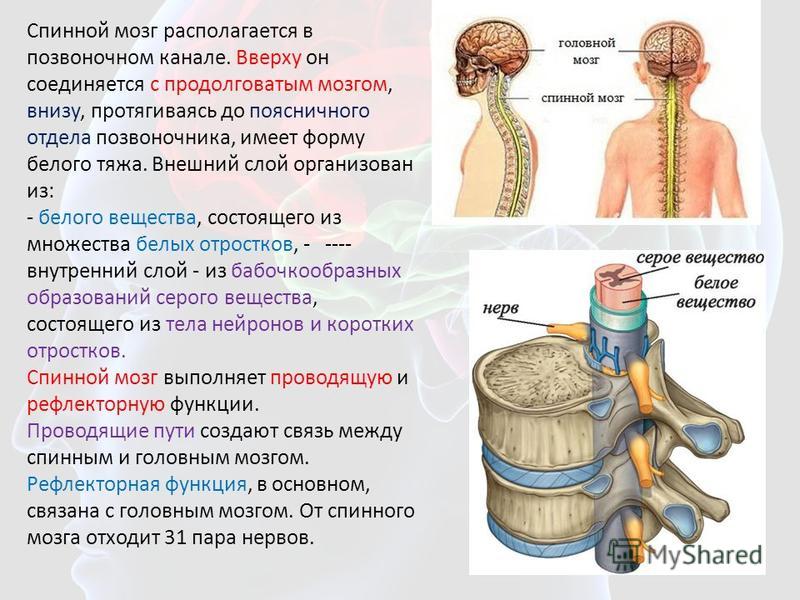 Хейли, штат Вирджиния, Тампа, Флорида
Хейли, штат Вирджиния, Тампа, Флорида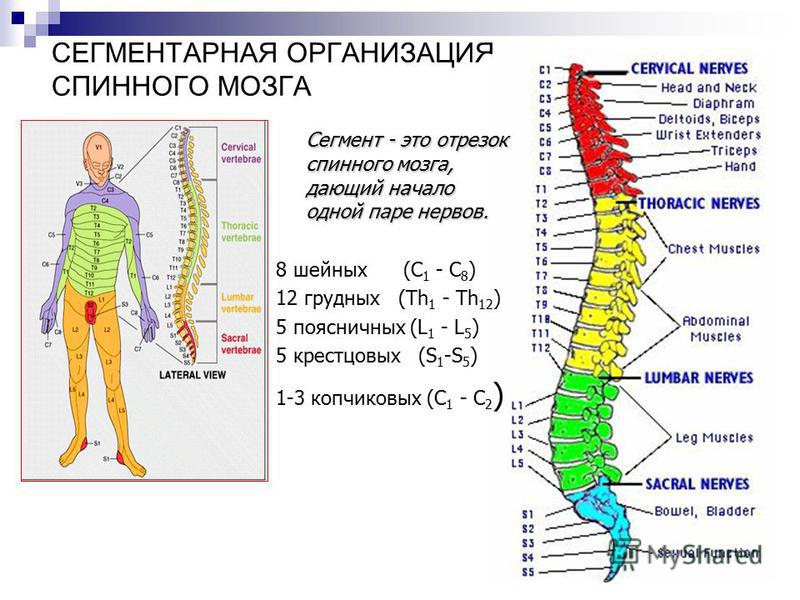 е. > 2 лет после травмы).
е. > 2 лет после травмы). 19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки.
19 миллионов. Это приблизительно соответствует стоимости амбулаторного лечения, полученного в размере 7,28 млн долларов США для всей нашей выборки. ) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4).
) (4). Сообщается, что текущие ежегодные расходы на уход за пациентами с ТСМ значительно ниже затрат на лечение в первый год, но, тем не менее, они ложатся тяжелым экономическим бременем на системы здравоохранения (4–8).Зарегистрированные повторяющиеся расходы в Соединенных Штатах варьировались от 27 568 долларов США при параплегии до 54 400 долларов США при низкой тетраплегии (C5–C8) и до 132 807 долларов США при высокой степени тетраплегии (C1–C4; в долларах на май 2006 г.) (4). В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10).
В 2004 финансовом году программа VHA SCI составила около 716 миллионов долларов прямых медицинских расходов для 18 539 зарегистрированных ветеранов (интранет VHA) (10). Приблизительно две трети (N = 12 257) из 18 539 получили услуги VHA по специализированным программам ТСМ в этом году (9,10). Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.
Субъекты были определены в ходе регулярных посещений клиник, обозначенных как «ежегодные оценки», начиная с апреля 2004 г. и заканчивая 31 марта 2006 г.Ежегодная оценка была определена как «всеобъемлющий ежегодный анамнез/физический осмотр со специальными оценками»; ежегодная оценка обязательна для пациентов с ТСМ в VHA (11). Критериями отбора были все ветераны с травмой спинного мозга, использующие инвалидное кресло в качестве основного средства передвижения и имеющие травму спинного мозга не менее 2 лет. Основное финансируемое исследование было направлено на выявление пациентов с ТСМ, подверженных риску падения с инвалидной коляски. Таким образом, критерии отбора исключали пациентов с травмами ТСМ, которые не оправдывали использования инвалидной коляски, имели перерывы в использовании инвалидных колясок из-за периодов постельного режима, предписанного более 1 месяца, или пациентов, зависимых от ИВЛ, которые не использовали инвалидную коляску. в качестве основного средства передвижения.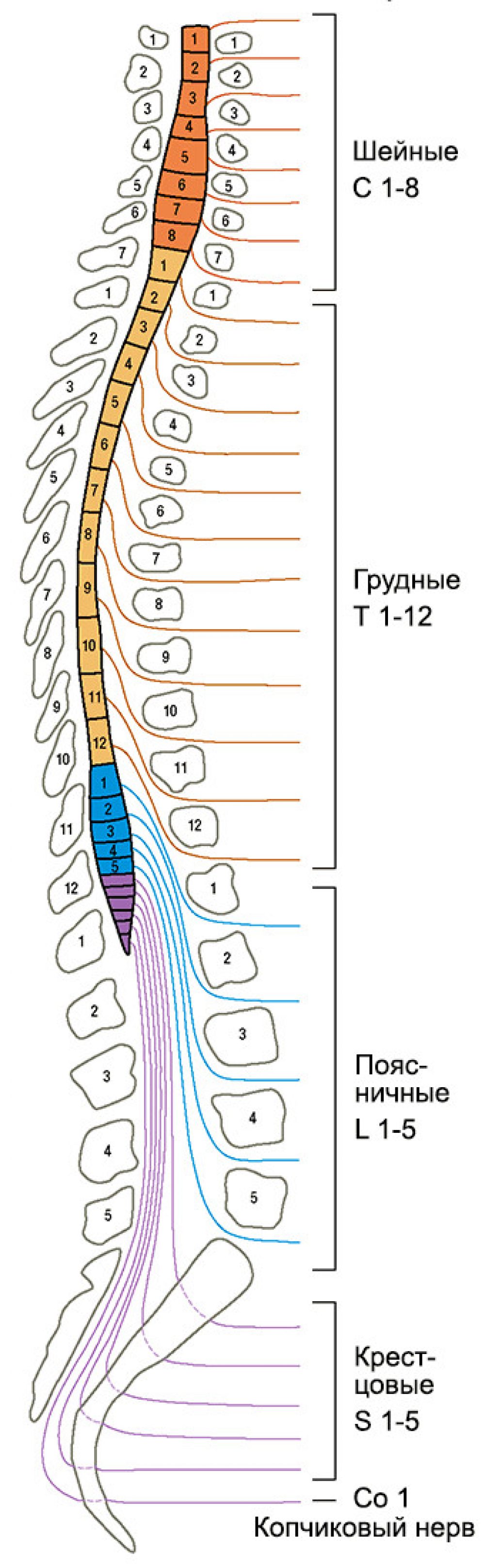 Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).
Некоторыми примерами затрат, включенных в DSS-NDE, являются расходы на госпитализацию и хирургическое вмешательство, стационарную и амбулаторную аптеку, рентгенологию, лабораторию, уход за больными, протезирование, реабилитацию и уход в доме престарелых (12–14).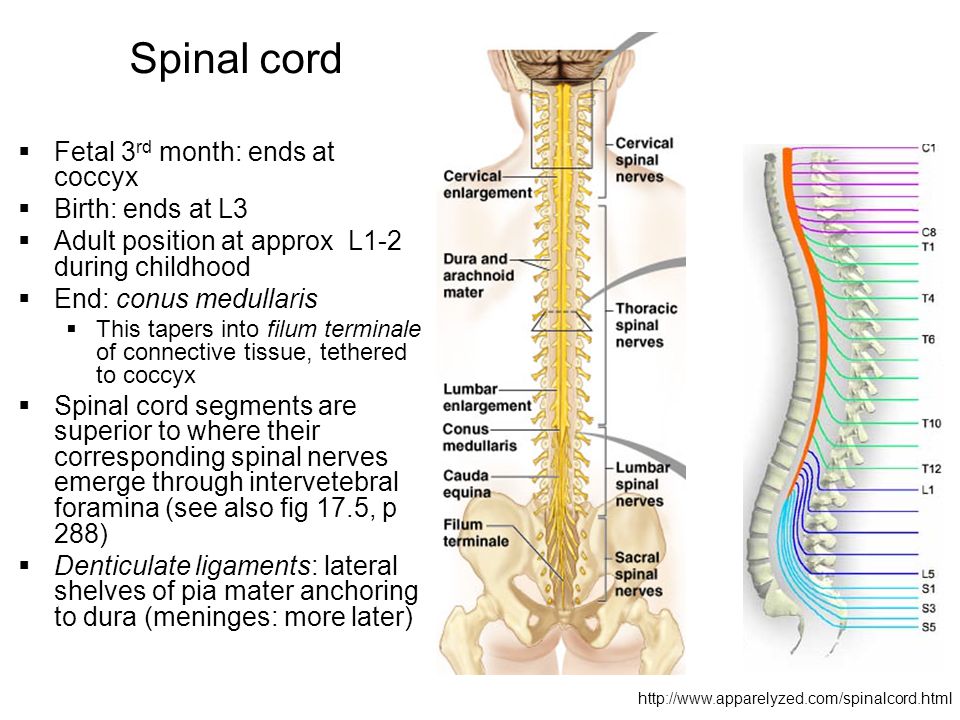
 8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке.
8 ± 12,6 [SD] лет; средний возраст 55 лет). Было 330 пациентов из Тампы, 319 из Огасты и 26 из Бостона. Потеря 27 пациентов из анализа произошла из-за того, что мы не смогли связать номера социального страхования из инструмента опроса с зашифрованными номерами социального страхования в данных DSS-NDE в Центре автоматизации Остина (AAC). В нашей выборке было 73,5% белых, 22,0% черных, 3,4% латиноамериканцев и 3,4% других или неизвестных. Более 95 % выборки составляли мужчины, 50,1 % состояли в браке. Это произошло из-за отсутствия вариаций в годах после травмы.
Это произошло из-за отсутствия вариаций в годах после травмы. Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела.
Первые 5 основных диагностических категорий (MDC) для госпитализации были следующими: на MDC-1 (нервная система) приходилось 90 из 378 выделений, на MDC-11 (почки и мочевыводящие пути) приходилось 75 выделений, на MDC-5 (кровообращение) приходилось из 44 выписок на MDC-6 (пищеварительный) приходилось 43 выписки, а на MDC-9 (кожный, подкожный и молочный) приходилось 40 из 378 выписок из больниц.В целом, на первые 5 МДЦ приходилось 292 из 378 (77,2%) выписанных из больниц. Затраты на стационарное лечение были почти равны стоимости полученного амбулаторного лечения (7,28 миллиона долларов) для всей нашей выборки (N = 675). Стоимость госпитализации варьировалась в среднем от 52 489 долларов США при полных травмах шейного отдела до 19 994 долларов США при неполных травмах поясничного отдела. Средние затраты на амбулаторное лечение варьировались от 12 183 долларов США при полных травмах шейного отдела до 7 168 долларов США при полных травмах поясничного отдела. Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому).
Самыми затратными и наиболее часто посещаемыми амбулаторными учреждениями были клиника ТСМ и протезные услуги соответственно. Почти 60% общих амбулаторных расходов были связаны с 3 амбулаторными клиниками (клиника SCI, протезные услуги и оплачиваемый VA уход на дому). Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).
Наши результаты показали, что половина текущих общих затрат была связана с стационарным лечением. Было 378 выписанных из больниц 233 из 675 пациентов с ТСМ, при этом общая стоимость стационарного лечения превысила 7,19 миллиона долларов. В одном из опубликованных исследований по стационарному госпитализации в течение 15 лет после травмы среди ветеранов с травмой спинного мозга было обнаружено, что частота повторных госпитализаций быстро снижалась в течение 2-5 лет после травмы и снижалась менее быстро в дальнейшем. 16).Усилия, направленные на предотвращение повторной госпитализации, должны быть направлены на лиц, ранее активно употреблявших наркотики (16).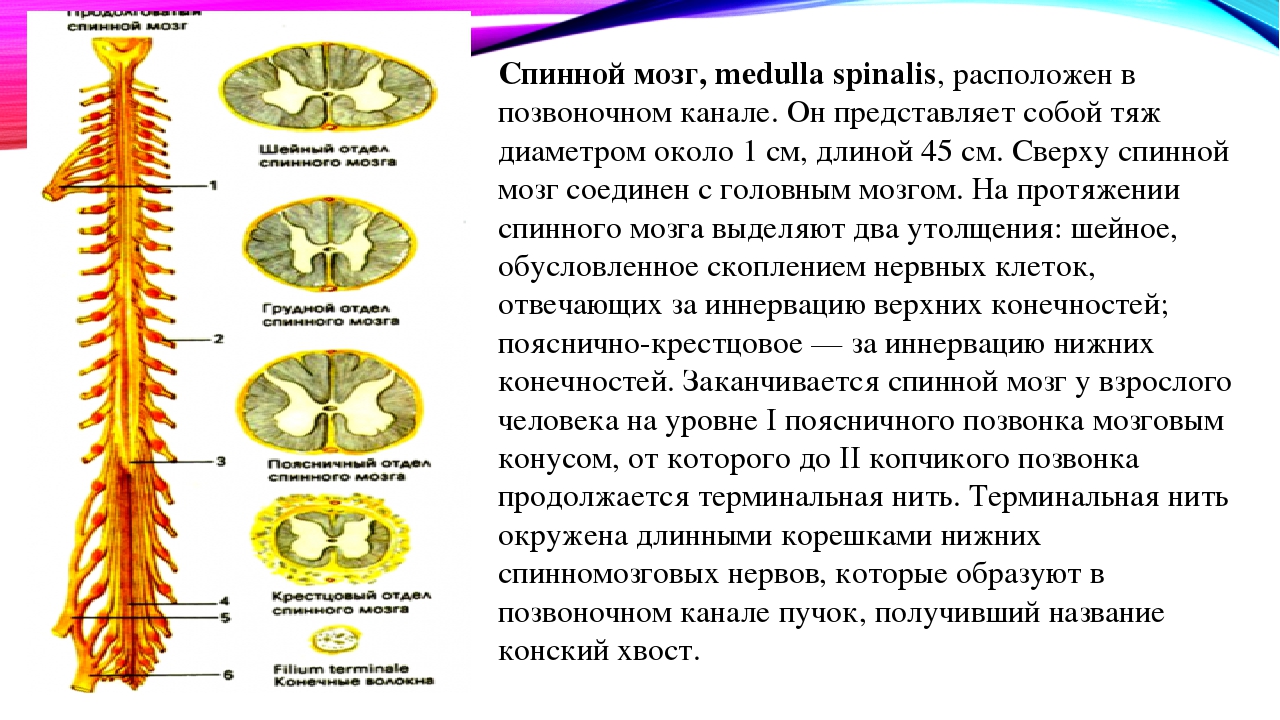 ) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.
) чаще подвергались повторной госпитализации по поводу пролежней (17,18).Дифференциация госпитализированных и не госпитализированных пациентов, наряду с лежащими в основе клиническими факторами, является важным отличием при оценке затрат с поправкой на риск.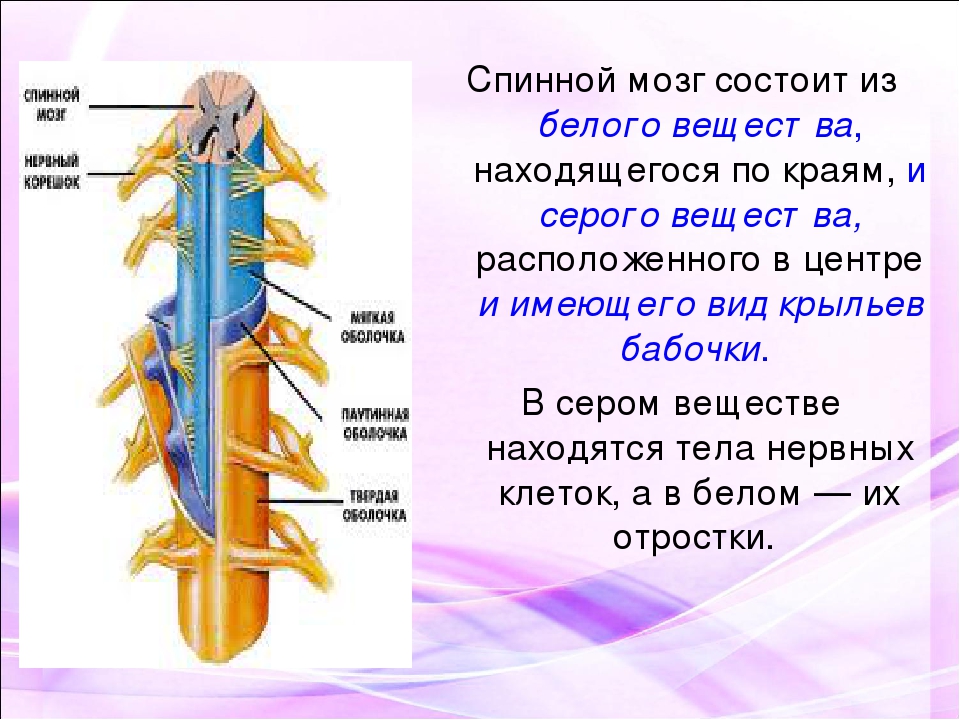 Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования.
Поскольку пациенты, зависимые от ИВЛ, и те, кто находится на постельном режиме более 1 месяца (например, из-за пролежней), не были в центре внимания этого исследования, вполне вероятно, что наши оценки затрат ниже, чем были бы, если бы эти относительно интенсивные уходы включены субпопуляции.Эти потенциально дорогостоящие пациенты будут в центре внимания будущего исследования затрат и использования. Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).
Наш анализ затрат, основанный на уровнях травм и их степени, согласовывался со средней стоимостью по стране. Тем не менее, следует отметить, что существуют значительные различия в средней стоимости лечения пациентов с травмой спинного мозга в сети интегрированных услуг для ветеранов (VISN). Для тех VISN, в которых в 2005 финансовом году было пролечено не менее 400 уникальных пациентов с ТСМ, средняя стоимость на одного пациента с ТСМ на уровне VISN варьировалась от 11 094 до 54 528 долларов США (интранет VHA) (19).