Рынок донорских почек | Colta.ru
Неимущих африканцев имеет смысл возить в США парами. Одному, здоровому, вырежут почку. Второму, больному, пересадят (и спасут тем самым жизнь, потому что где-нибудь в Нигерии пациентам с отказавшими почками врачи помочь не могут). После этой операции и необходимого послеоперационного ухода оба сядут в самолет и отправятся домой. Бесплатно. А американская система медицинского страхования сэкономит как минимум 125 тысяч долларов. В чем, спрашивается, выгода?
Автор этой идеи Элвин Рот, 64-летний профессор экономики в Стэнфорде, в 2012 году разделил с еще одним экономистом, Ллойдом Шепли, Нобелевскую премию за «дизайн рынков». Наверное, самый важный пример этого «дизайна» — действующая в США система пересадки почек со сложной схемой обмена донорами, на которую в 2014 году уже приходилась большая часть из 17 000 трансплантаций. Пока, правда, без приглашенных больных и доноров из третьего мира.
Почек у человека две, а выжить можно и с одной — и это создает редкую возможность стать донором органов при жизни, сознательно, не превращаясь в инвалида. Например, если она понадобилась вашему брату или любимой девушке, попавшим в аварию. Но ни в одной стране мира, кроме Ирана, донорскую почку нельзя легально купить или продать. Экономисту здесь делать вроде бы нечего: нет обмена денег на товар — нет предмета для разговора.
Жениться на любимой однокласснице неблагоразумно — просто потому, что вы выбирали из немногих вариантов, а в университете вас ждет «плотный рынок» невест.
В только что вышедшей книге «Who Gets What — and Why» профессор Рот возражает: рынки бывают не только там, где есть деньги. Покопавшись, экономист может их увидеть — и применить законы спроса и предложения, выведенные для самых что ни на есть «денежных» рынков вроде фондовой биржи, в таких ситуациях, как выбор жены или места для парковки.
Вот вы едете по городу в час пик и в нескольких кварталах от офиса видите одно пустое парковочное место в плотной гребенке машин вдоль обочины. Не пора ли припарковаться? Решение зависит от ваших представлений о том, как обстоят дела дальше по маршруту. Если вы подозреваете, что там все забито (предложение нулевое), то пора — потому что если вы двинетесь дальше на разведку и вернетесь ни с чем, то и это далекое от офиса место займет кто-нибудь вместо вас.
Такие задачи — про принятие стратегических решений, когда будущее зависит не только от нас, но и от непредсказуемой свободной воли других игроков (водителей на дороге, доноров почки, потенциальных невест, кого угодно), — решает теория игр, область математической экономики, в которой и специализировался Элвин Рот.
Если в девятом классе у вас случилась влюбленность со взаимностью, которая выдержала все испытания до самого 11-го класса, то, утверждает профессор Рот, жениться на однокласснице все равно неблагоразумно — просто потому, что вы выбирали из немногих вариантов, а в университете вас ждет «плотный рынок» невест, выбор из многих. И вероятность найти оптимальную пару выше. Как в известной задаче про шоу Монти Холла. Перед вами три двери, за одной автомобиль. Как только вы ткнете пальцем в одну, ведущий распахнет ту из двух оставшихся, за которой ничего нет, и спросит, не желаете ли вы изменить свое решение. Теория игр говорит, что на какую бы дверь вы ни указали вначале, решение надо менять: это повышает шансы на выигрыш вдвое.
Почему оперировать приходится одновременно? Потому что иначе один из доноров может передумать.
Пересадка почки — тоже пример игры. Здесь запрещена торговля, но возможен обмен, и это превращает медицинскую проблему в экономическую задачу про рынок.
Если любимой девушке или брату вдруг поставят диагноз «хроническая почечная недостаточность», одного вашего желания стать донором будет недостаточно. Как минимум у вас должны совпадать группы крови. Еще у медиков есть намного более жесткие критерии гистосовместимости — грубо говоря, чтобы организм не отторг пересаженный орган, иммунная система должна распознать его как «свой». Лучше всего, если донор почки приходится ее получателю братом-близнецом. Но уже у супругов гистосовместимость иногда нарушается при рождении ребенка: организм матери вырабатывает антитела к некоторым белкам ребенка, которые есть и у отца. Поэтому после родов вероятность отторжения органов выше.
Как минимум у вас должны совпадать группы крови. Еще у медиков есть намного более жесткие критерии гистосовместимости — грубо говоря, чтобы организм не отторг пересаженный орган, иммунная система должна распознать его как «свой». Лучше всего, если донор почки приходится ее получателю братом-близнецом. Но уже у супругов гистосовместимость иногда нарушается при рождении ребенка: организм матери вырабатывает антитела к некоторым белкам ребенка, которые есть и у отца. Поэтому после родов вероятность отторжения органов выше.
А полная гистосовместимость — большая редкость.
Возможность для обмена почками возникает тогда, когда обнаруживается другая такая же пара, где больному подходит ваша почка, а вашему брату или девушке — почка донора из этой второй пары. Врачи в США научились проводить такие обмены только в начале 2000-х, поскольку процедура довольно хлопотная. Нужны четыре операционные одновременно, где четыре бригады врачей-трансплантологов будут вырезать почки двум донорам и пересаживать их двум больным.
Почему оперировать приходится одновременно? Потому что почку нельзя забрать силой, какими бы ни были договоренности. Если между операциями будет хотя бы минимальный временной зазор, то у донора, чей родственник получил почку первым, будет время передумать. И тогда другая пара окажется в безвыходной ситуации — не только без почки для больного, но и без донора, способного участвовать в дальнейших обменах: вот первый критически важный теоретико-игровой вывод.
Пожизненный гемодиализ обходится в четверть миллиона долларов — вдвое дороже, чем операция.
Не будь риска отказа, пар «больной-донор» в цепочке пересадок могло бы быть и больше, чем две. От этого резко возрастает число допустимых комбинаций. Первый донор отдает почку второй паре, второй донор — третьей паре и так далее, пока все не закончится парой, где донор совместим с первым больным.
Профессор Рот нашел способ избавиться от требования одновременности. Выход из тупика — начинать цепочку с донора-альтруиста. Если тот отдает свою почку первой паре, то, в какой бы момент ни случился отказ, ни одна пара не окажется в безвыходной ситуации.
В 2007 году по этой схеме была запущена цепочка пересадок, растянувшаяся на несколько лет и закончившаяся только на 16-й почке (которую пересадили пациенту без партнера-донора). Рекорд по состоянию на апрель 2015-го — цепочка из 34 доноров и 34 пациентов.
В чем недостаток этой математико-медицинской идиллии? В том, что при 17 тысячах пересадок в год еще 100 тысяч человек только в США ждут своей очереди на операцию. Спрос превышает предложение. Нейтральное слово «ждут» означает, что каждый из них по три раза в неделю ездит в клинику на гемодиализ — процедуру очистки крови при помощи искусственной почки. Рот подсчитал, что системе медицинского страхования пожизненный гемодиализ обходится в четверть миллиона долларов — вдвое дороже, чем операция.
Более длинные цепочки пересадок могли бы исправить ситуацию. Пока не реализованная идея Рота с приглашенными африканцами (и вообще парами «больной-донор» из стран третьего мира, где трансплантация органов подавляющему большинству недоступна) — история про двойной выигрыш для обеих сторон. Про возможные практические препятствия в книге говорится мало, но нам, в отличие от нобелевского лауреата Рота, легко себе представить заголовки зимбабвийских или нигерийских газет «Американцы вывозят наших граждан, чтобы вырезать у них органы».
Понравился материал? Помоги сайту!
Подписывайтесь на наши обновления
Еженедельная рассылка COLTA.RU о самом интересном за 7 дней
Лента наших текущих обновлений в Яндекс. Дзен
Дзен
RSS-поток новостей COLTA.RU
При поддержке Немецкого культурного центра им. Гете, Фонда имени Генриха Бёлля, фонда Михаила Прохорова и других партнеров.
Трансплантация почки от живого донора в Сингапуре. Пересадка почки.
Законодательные требования к порядку проведения пересадки почки от живого донора в Сингапуре:
По требованию сингапурского законодательства между донором почки и реципиентом должна существовать «эмоциональная связь». Таким образом, в роли донора органа и пациента, нуждающегося в нем, могут выступать муж и жена, мать и отец, друзья, сотрудники одной компании и так далее.Перед проведением операции, каждый случай в виде собеседования рассматривается этическим комитетом госпиталя. Это делается по требованию законодательства для предотвращения торговли органами и исключения каких-либо коммерческих отношений между донором и пациентом.
Перед проведением операции донор почки и реципиент проходят тщательное обследование с осмотром нефрологами и хирургами-трансплантологами. Оценивая общее состояние здоровья, совместимость донора и реципиента и все другие аспекты пересадки, определяется наиболее подходящий план лечения для получения наилучшего результата при минимальном риске.
Возможности трансплантации почки при несовместимых группах крови и положительном кросс-матч тесте
В наших госпиталях проводят операции:
- Пересадка почки при несовместимых группах крови (в системе ABO) – пациентам не нужно иметь совместимую группу крови с донором
- Пересадка почки для сенсибилизированных больных – пациентов, у которых были пересадки в прошлом, беременности или множественные переливания крови – в этих случаях в крови могут вырабатываться антитела, которые осложняют последующее приживление пересаженного органа
Ранее, для трансплантации было необходимо наличие совместимости крови и совместимости тканей донора и реципиента. На сегодняшний день, несовместимость группы крови можно обойти, пройдя специальную иммунологическую терапию.
На сегодняшний день, несовместимость группы крови можно обойти, пройдя специальную иммунологическую терапию.
Благодаря нашему опыту и последним разработкам в медицине, стало возможным проводить осложненные операции по пересадке. Пациенту не обязательно иметь одинаковую группу крови с донором. Ранее возникали сложности при трансплантации почки, так как в крови реципиента вырабатывались антитела отвергающие донорскую почку, но как показали дальнейшие исследования причиной такой реакции были прежняя беременность, другие трансплантации или переливания крови. Таким образом, если выработку антител реципиента относительно донора не устранить, есть вероятность отторжения пересаженного органа.
Современные методы лечения, диагностики и планирования позволяют наиболее точно выявить и идентифицровать потенциально опасные донорские антитела. Трансплантация с несовместимыми группами крови и положительным кросс-матч тестом (пробы крови на перекрёстную совместимость ) сейчас стали возможны!
В наших госпиталях есть возможность сделать пересадку с несовместимыми группами крови и от неродственного донора.
- Перекрестная проба на совместимость крови (донора и реципиента) — 350 USD (результат готов на следующий день)
- Полное общее обследование, если необходимо — 700 USD
- Донору необходимо пройти КТ почек — 1200 USD
- Пересадка живой почки от донора — 48 000 USD
- Обследования перед проведением пересадки — 4800 USD
- Инъекция для предотвращения отторжения трансплантата для реципиента (если необходимо) — 5000 USD
- Послеоперационный контроль — 4800 USD
(Полная стоимость операции по трансплантации почки 65 000 — 70 000 USD)
Приведенные выше цены даны для реципиента и донора и включают следующие услуги в период госпитализации:
- Гонорары врачей
- Пребывание в операционной
- Пребывание в палате интенсивной терапии для донора и реципиента
- Материалы и хирургические инструменты
- Ежедневное лечение и уход после операции
- Медикаменты необходимые в период госпитализации
- Пребывание донора в госпитале в двухместной палате в течении одной недели
- Пребывании реципиента в госпитале в двухместной палате в течении 9 дней
- Послеоперационный контроль, включающий анализы крови, МРТ/КТ
- Снятие швов
Приведенные цены даны в сингапурских долларах и облагаются налогом 7%.
* Приведенные цены приблизительные и даны с учетом случаев без осложнений.
**Предоплат на территории России не требуется
Внимание: мы не занимаемся покупкой/продажей/поиском органов для трансплантации.
Трансплантация почки в Турции: цены и клиники, отзывы
Трансплантация почки – это хирургическая операция, в ходе которой здоровая почка от другого человека пересаживается пациенту, который страдает хронической почечной недостаточностью. Новая почка, как правило, работает за обе, которые утратили свою функцию.
Показания к пересадке
Трансплантация почки необходима при терминальных стадиях хронической почечной недостаточности при хроническом пилонефрите, хроническом гломерулонефрите, поликистозе почек, диабетической нефропатии, травмах и урологических заболеваниях, врожденных болезней почек. Так как почки не работают, пациент находится перед выбором, либо пожизненно проводить диализ, либо прибегнуть к трансплантации, если в его конкретном случае это возможно.
Трансплантация в 1,5-2 раза увеличивает продолжительность жизни, а также существенно улучшает ее качество
Подготовка к трансплантации
От пациента, которому проводится трансплантация, требуется лишь 2 условия:
- Иметь возможность прибыть на трансплантацию в максимально короткие сроки с момента вызова. (от 24 часов)
- Прийти на трансплантацию максимально здоровым.
Что это значит?
Необходимо неукоризненно следовать предписаниям врача, а также прописанному плану лечения. Пациент, находящийся на гемодиализе, не должен пропускать процедуры, должен четко следовать схеме прима препаратов. Обязательно соблюдение диета, так как даже питание влияет на состояние пацинта и его готовность к операции. Режим работы и отдыха также не должен быть нарушен. То есть пациент должен прийти на операцию в своей максимально лучшей форме, чтобы организм имел возможность принять почку без осложнений.
Противопоказания к трансплантации
Есть определенные противопоказания, в случае которых трансплантация почки становится невозможно для пациента. Основные из них: онкологические новообразования, оксалоз (активное образование камней в почках, в результате которого почки погибают. Данная патология возобновляется и после трансплантации в 100% случаев), инфекциях, не поддающихся терапии, нарушение обмена веществ, СПИД, вирус гепатита, туберкулез.
Необходима пересадка почки?
Заполните форму, через 10 мин. получите бесплатную консультацию о центрах трансплантологии в Турции и ценах
Критерии донорства
В Турции донором может выступать только родственник до 4-й степени родства.
В случае донора-родственника высока вероятность максимальной совместимости, что увеличивает шансы на полноценную долгую работу органа, отсутствия отторжения, а также дает возможность применения менее агрессивных режимов иммуносупрессии
Существует несколько параметров, по которым определяется совместимость органа:
- Совместимость по группы крови по AB0
- Рост, вес и возраст донора должны примерно совпадать.
- Человеческий лейкоцитарный антиген (HLA — антигены тканевой совместимости. Это генетический маркер, расположенный на поверхности лейкоцитов. 3 из них нам достаются нам от отца, три от матери. И чем выше их совместимость, тем дольше будет служить новая почка.
Какую подготовку проходит пациент?
Пациент госпитализируется, далее в течение недели, как правило 7-8 дней проходит облучение или химиотерапию, что разрушает раковые клетки и его собственный костный мозг. Точная доза и состав препаратов зависят от заболевания и назначаются пациенту по мировым протоколам лечения.
Как происходит операция
При пересадке родные почки не удаляются, а выполняется гетеротопическая трансплантация, когда новую почку обычно размещают в подвздошной ямке, при этом новую трансплантируют справа, а правую слева. Таким образом формировать соединение сосудов.
Таким образом формировать соединение сосудов.
Со временем неработающий орган усыхает, и это не мешает функционировать новому. Родные почки могут удалять в случае тяжёлой почечной гипертонии, наличии крупных кист, расположение почки мешает размещению трансплантата, и при инфекции почек
Операция длится в среднем 1,5-3 часа
После операции новая почка может сразу начать выделять мочу, но иногда для этого необходимо ее «запустить» с помощью гемодиализа. Пациент несколько дней проводит в реанимации. В случае отстуствия осложнений, ему необходимо будет провести в клинике еще 1-2 недели, но уже в палате.
Послеоперационное восстановление
После операции начинается реабилитационный период. Если нет осложнений, то донорская почка начинает полноценно работать через 5-10 дней. Однако в любом случае пациент должен принимать иммуносупрессивные препараты на протяжении всей жизни, чтобы уменьшить вероятность отторжения органа.
Как быстро восстанавливается донор?
Хирурги прибегают к микроинвазивной хирургии-лапароскопическим методам. Почку удаляют из брюшной полости через небольшие разрезы 5 и 6 см.
Хирурги в Турции пошли дальше. Сегодня в нескольких медицинских центрах практикуется супер современный метод удаления почки у доноров-женщин., уже родивших ребенка, когда доступ в брюшную полость проводится через влагалище без выполнения каких либо надрезов. Это значительно сокращает срок реабилитации донора. Данный метод уже зарекомендовал себя, как наиболее эффективный.
Трансплантация почки. Цена
Стоимость пересадки почек в Турции стоит от 20 000 долларов США. Для сравнения цены в других странах, которые также специализируются на международном туризме, выше. В Германии цена колеблется от 75 000 долларов США, в Израиле также от 80 000.
Хотим обратить внимание! Мы не занимаемся торговлей органов для трансплантации. Мы работаем исключительно согласно Турецкого законодательства, где торговля органами запрещена!
Если Вам показана трансплантация, обращайтесь к нам..jpg) Мы поможем вам в выборе клиники. Оставляйте заявку на сайте либо пиши нам в чат, где мы в режиме онлайн ответим на все ваши вопросы.
Мы поможем вам в выборе клиники. Оставляйте заявку на сайте либо пиши нам в чат, где мы в режиме онлайн ответим на все ваши вопросы.
Куплю почку. Дорого. | Коалиция гражданского общества Республики Таджикистан против пыток и безнаказанности
Таджикистан — одна из немногих стран Центрально-Азиатского региона, которая успешно практикует трансплантацию органов. Для этого в стране есть все необходимое оборудование и специалисты, а стоимость такой операции ниже, чем в других странах. Однако тысячи желающих не могут получить жизненно необходимую помощь, потому что нет доноров.
СИТУАЦИЯ такая: по закону продавать свои органы в Таджикистане запрещено, выступить донором можно только на безвозмездной основе и только являясь родственником реципиента. Второй вариант – получение органов умершего человека, но для таджиков это табу. Дело в том, что в Таджикистане любые манипуляции с телом покойного вызывают у родственников крайнее негодование, зачастую врачам даже не позволяют провести вскрытие трупа.
«Родственники умершего категорически отказываются проводить вскрытие тела, даже чтобы установить причину смерти, — рассказывал в интервью «АП» хирург высшей категории Абдукодир Джаббаров. — Во всем мире, в том числе и в Таджикистане, исследование в патологоанатомическом отделении – это обязательное правило. Но наши граждане, ссылаясь на религиозные соображения, провести это исследование не дают ни при каких условиях».
21-летний Эмомиддин Холов из Рашта, у которого в армии одна почка отказала полностью, а вторая работает только на 10-15 процентов, сейчас остро нуждается в трансплантации. Сегодня этого парня поддерживает только гемодиализ. Эмомиддин понимает, что спасти его может пересадка почки. Сначала донором хотел выступить его младший брат, он даже прошел все необходимые медицинские обследования, но потом семья пожалела мальчишку и отказалась от этой идеи.
Теперь у парня практически нет никакой надежды: найти донора в Таджикистане просто невозможно.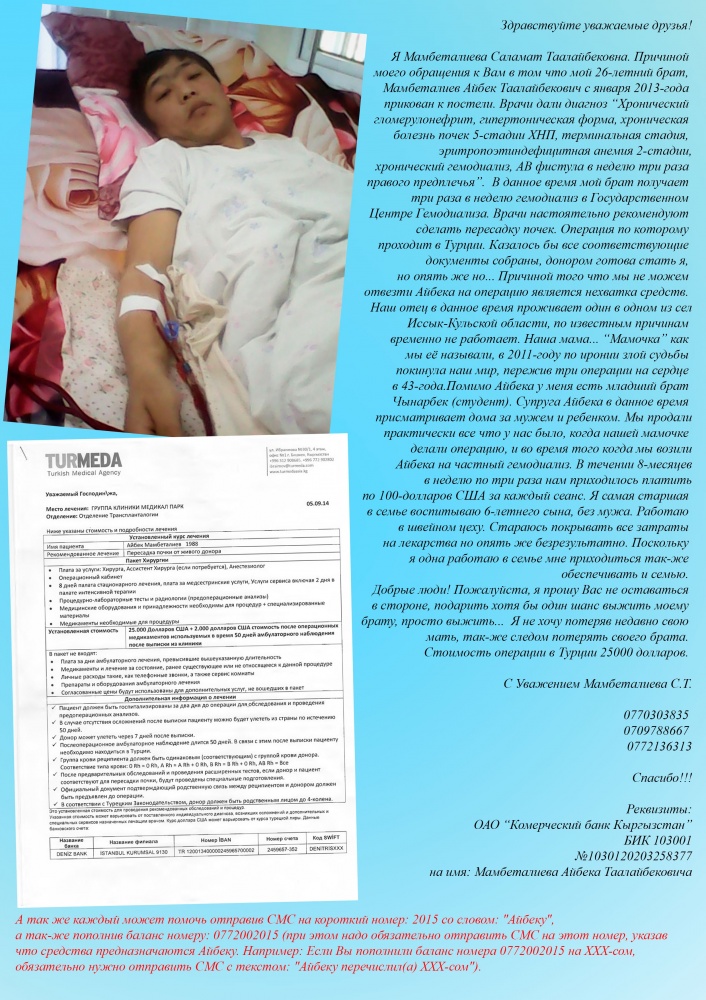 Здоровый человек на это вряд ли пойдет, а пересадка органов от мертвого невозможна ввиду категорического несогласия на трансплантацию родственников умерших. На сегодняшний день таких, как Эмомиддин, в Таджикистане порядка полутора тысяч.
Здоровый человек на это вряд ли пойдет, а пересадка органов от мертвого невозможна ввиду категорического несогласия на трансплантацию родственников умерших. На сегодняшний день таких, как Эмомиддин, в Таджикистане порядка полутора тысяч.
По словам исламоведа Саидахмада Каландарзода, с точки зрения ханафитского мазхаба – исламского течения, которое является официальным в Таджикистане, трансплантация органов недопустима.
Этот запрет объясняется тем, что человеку не дозволяется распоряжаться своими органами, поскольку он не владелец собственного тела.
Впрочем, исламоведы указывают на некоторые нюансы. Например, если человек находится на грани жизни и смерти и это состояние подтверждено официальной медициной, то это состояние «делает запретное дозволенным». То есть пересадка органов может быть осуществлена даже с позиции религии.
Тем не менее каждый такой случай требует тщательного рассмотрения со стороны духовных лиц, на что, как правило, зачастую просто нет времени.
В таких условиях, даже несмотря на уголовную ответственность за куплю-продажу органов, потенциальные реципиенты все равно пытаются купить органы.
Во дворе Научного центра по трансплантации органов и тканей человека (НЦТОТЧ), где и проводят операции по трансплантации, мы разговорились с родственниками больных.
«Мы очень долго ищем донора, и ничего не получается, — говорит Лутфулло из района Рудаки. – Однажды нам посоветовали девушку, которая согласилась отдать свою почку за $10 тысяч. Но когда ее привели в больницу, врачи наотрез отказались проводить операцию, т.к. выявили у нее психические отклонения. Теперь снова ищем».
Амриддин из Файзабада поведал другую историю:
«Один бизнесмен задолжал $12 тысяч. Расплатиться не мог, решил продать свою почку. Покупатель нашелся быстро. Прошли обследование, оформили документы о том, что донор и больной приходятся друг другу дальними родственниками. И все. Операция прошла успешно».
Впрочем, все наши собеседники соглашаются с тем, что найти органы за деньги – это большая и редкая удача.
ДИРЕКТОР НЦТОТЧ Саидмахмуд ИСМОИЛЗОДА в интервью «АП» отметил, что истории о продажи органов выдуманные.
«Кроме медицинского обследования на предмет совпадения показателей у реципиента и донора им необходимо пройти и этическую комиссию при Минздраве, — говорит С.Исмоилзода. — В комиссию входят специалисты-медики, а также юристы».
Возглавляет этическую комиссию заместитель министра здравоохранения и социальной защиты населения Насимджон ОЛИМОВ.
«Этические проблемы при трансплантации почки привлекли к себе внимание сразу после первых проведенных операций, — говорит Н.Олимов. — Альтернативой трупному донорству является трансплантация органов живых доноров. Этическая комиссия работает с 2009 года на базе нашего министерства. Она обращает внимание не только на биологическую сторону, но также на социальные и юридические аспекты трансплантации. Например, однажды у донора была обнаружена инвалидность второй группы – естественно, ему отказали; другой отказ был связан с возрастом донора – 17 лет и 10 месяцев, т.е. еще несовершеннолетний».
По словам руководителя юридического отдела Минздрава Шерали РАБИЕВА, предполагаемый донор детально прорабатывается и на предмет родства с реципиентом, ему разъясняется вся серьёзность ситуации, психиатром проверяется и оценивается психическое состояние, юристом берётся письменное согласие на донорство.
«В наши полномочия не входит расследование и точное определение степени родства или отсутствия материального интереса, — говорит Ш.Рабиев. — Юрист разъясняет права и обязанности, предупреждает об уголовной ответственности, берет соответствующую расписку, но мы не следственные органы, чтобы проводить глубокие расследования».
Что касается передачи органов от умершего человека нуждающемуся реципиенту, то, по словам С.Исмоилзода, в Таджикистане таких случаев еще не было. Для того чтобы как-то привлечь внимание населения к этому вопросу, недавно пятнадцать врачей Центра трансплантации оформили завещания, в которых указали, что в случае смерти свои органы разрешают отдать нуждающимся пациентам.
«На наших глазах умирали люди, которых можно было спасти, если бы были органы, — говорит С.Исмоилзода. — Статистические данные показывают, что ежемесячно в стране от гибели мозга погибают до пяти человек. Если бы было согласие родственников на использование их органов, то можно было бы спасти такое же количество людей. Законодательство это разрешает, но родственники погибших — нет».
Медицинский туризмМЕЖДУ ТЕМ в таджикистанский центр кроме соотечественников по вопросам трансплантологии обращаются и граждане других государств: Ливии, Кыргызстана, Узбекистана и Туркменистана. Недавно в центре была проведена пересадка органов двум кыргызстанцам.
Двадцатитрехлетний Урмет приехал в Душанбе из Бишкека, с раннего возраста он страдал хронической почечной недостаточностью (ХПН).
«У нас в Кыргызстане нет широкой практики трансплантологии, кроме каких-то единичных случаев, — рассказывает он. — От своей родственницы я узнал о существовании Центра трансплантологии в Душанбе. Она, кстати, тоже пользовалась услугами этого центра по пересадке почек и хорошо отзывалась о них. Я вместе со своим двоюродным братом приехал в Душанбе. Он решил подарить мне свою почку. Недавно нам сделали успешную операцию по пересадке. Операция обошлась мне в $7,3 тысячи».
Тридцативосьмилетняя Толукан — тоже из Кыргызстана, только из Джелалабада.
«Врачи поставили мне диагноз «цирроз печени», нужна была срочная операция, — говорит она. — О центре узнали в интернете, в январе этого года приехали в Таджикистан с братом, он стал моим донором, отдал часть печени. Операция прошла успешно, она обошлась нам в $15 тысяч».
В 2007 году в Таджикистане был принят Закон «О трансплантации органов и (или) тканей человека». Первая операция по пересадке почки была проведена в Республиканском урологическом центре 5 ноября 2009 года. Тогда 22-летнему Хабибулло Каралиеву — жителю Вахшского района пересадили почку. Донором выступила его родная сестра. Эта операция была проведена при поддержке президента Таджикистана Эмомали Рахмона. Научный центр по трансплантации органов и тканей человека открылся в Душанбе в 2011 году.
Эта операция была проведена при поддержке президента Таджикистана Эмомали Рахмона. Научный центр по трансплантации органов и тканей человека открылся в Душанбе в 2011 году.
Сейчас в Таджикистане проводятся операции по пересадке почек и части печени. Стоимость трансплантации почек – 49 тысяч сомони (более $6 тыс.). Пока такие операции проводят только в этом центре. На стадии становления – еще два центра: в Худжанде и Дангаре.
Трансплантология в Хабаровске убита
Представитель Новосибирского центра трансплантологии на ДВ Владимир Алексюк о жизни до и после пересадки:
— Я занимаюсь сопровождением и подготовкой к операции по пересадке органов пациентов с Дальнего Востока. Сегодня в вашем огромном регионе трансплантология убита. У вас в Хабаровске ещё в начале нулевых годов был очень сильный центр по пересадке. Но потом прогремели уголовные дела о якобы имевшей место торговле органами. Они ничем не закончились, но специалисты после этого скандала разъехались. И сегодня в Хабаровском крае в пересадке почки нуждаются тысячи пациентов, а самое ближайшее место, где можно сделать такую операцию — Сибирь.
Скованные страхом
Наше общество пока не готово к развитой трансплантологии. Общество сковывает страх. Бытует мнение, что трансплантология – это подвал с какими-то врачами, которые тайком вырезают у несчастного органы. На самом же деле, требуется сложнейшее оборудование. К месту смерти человека оперативно выезжают две бригады врачей. Изымают у умершего орган. И в специальном контейнере везут почку за 200 – 300 км. 72 часа срок жизни органа. Чем быстрее состоится пересадка, тем выше шанс на выздоровление больного.
Возможно, чтобы преодолеть необоснованные страхи перед трансплантацией органов, будет полезно понять, как живут люди с хронической почечной недостаточностью до и после операции. Я знаю это. Лично сам дважды прошёл через пересадку почки. Два органа у меня от чужих людей. Кстати, мой брат, видя мои страдания и моё выздоровление, решил также стать врачом, чтобы спасать жизни людей.
Два органа у меня от чужих людей. Кстати, мой брат, видя мои страдания и моё выздоровление, решил также стать врачом, чтобы спасать жизни людей.
Итак, что такое жизнь с хронической почечной недостаточностью (ХПН)? Ты не можешь сходить в туалет, продукты распада отравляют организм. Ты буквально привязан к аппарату искусственной почки в ближайшем диализном центре. Процедуры очищения приходится проходить трижды в неделю, 12 часов!
Кто в группе риска по почечной недостаточности и как с ней жить
14 марта 2018, 16:00 0
И вот ты наконец-то сдал анализы, тебя признали пригодным для операции по пересадке, поставили в лист ожидания. Ты продолжаешь жить своей обычной жизнью. И самое страшное – получить звонок из центра трансплантации. Спрашивают, когда последний раз были на диализе, нет ли температуры, о самочувствии. Начинается паника. Родственники помогают добраться до больницы. Ты лежишь в палате, готовишься к операции. Начинаются, как я их называю, расстрельные часы. И вот ты слышишь звук приближающейся кушетки. Называют твою фамилию, тебя везут накрытым по долгим больничным коридорам. Ты в этот момент думаешь о родных и близких. И вот ты в операционной, тебе дают наркоз. Просыпаешься через несколько часов от жуткой боли. А первое приятное ощущение, когда тебе удаётся сходить в туалет. Это непередаваемо. Чужая почка начала работать! Ведь ты не мог справить нужду из-за почечной недостаточности 5-6 лет! За несколько дней ты худеешь, спадают все отёки, и через две недели тебя выписывают.
Жизнь с чужой почкой
Первое время – эйфория. Ты понимаешь, что больше не привязан к аппарату искусственной почки. В понедельник тебе не нужно идти на процедуру диализа. Это словно преступник из колонии вышел по УДО. Ты начинаешь думать: я теперь свободный человек, куда мне поехать отдохнуть?
Но вскоре приходит понимание, что ты попал в мир безразличия! У нас в стране просто отсутствует система сопровождения людей, перенесших пересадку органов. Такие пациенты у нас стихийно объединяются в группы в социальных сетях и начинают друг друга «лечить». Я когда заглядываю туда, мне как врачу хочется кричать: что вы, идиоты, делаете! У меня было то, я попил это, мне помогло, тебе тоже поможет. Ну организмы-то у всех разные!
Такие пациенты у нас стихийно объединяются в группы в социальных сетях и начинают друг друга «лечить». Я когда заглядываю туда, мне как врачу хочется кричать: что вы, идиоты, делаете! У меня было то, я попил это, мне помогло, тебе тоже поможет. Ну организмы-то у всех разные!
А ещё существует практически не изученная проблема, связанная с памятью органов. Почка от другого человека нового хозяина постепенно меняет! Я это ощутил на себе, я это вижу на примере других людей после пересадки. Жизнь резко меняется. Кто-то начинает вдруг писать стихи или музыку сочинять, кто-то тут же уходит из семьи. Одни становятся более жёсткими, другие более мягкими. Если орган был пересажен не от родственника или знакомого, узнать, кому он принадлежал раньше, просто невозможно.
Раньше назначение диализа звучало как приговор, но теперь это не так
03 апреля 2017, 10:00 0
У нас в практике был случай, когда у человека после пересадки почки изменились даже сексуальные предпочтения. Парень слегка за 20 лет после такой операции вдруг начал позиционировать себя как женщину.
Это всё говорит о необходимости создания системы социально-психологической помощи людям, пережившим пересадку органов.Доноры, как бараны
Многие наши сограждане, столкнувшись с проблемой почечной недостаточности, ищут решения своих проблем за рубежом. Но, во-первых, жить после пересадки им придётся тут, а значит и сталкиваться с теми же вопросами. Во-вторых, это довольно дорого.
Я знаком с ситуацией, когда дочь решила пожертвовать свою почку для больной матери. На операцию отправились в Сингапур, нашли порядка 65 тысяч долларов США на саму операцию. И с чем они столкнулись? Там идёт целенаправленная борьба с продажей органов. За это можно получить срок. Их там в первую очередь встретила комиссия по этике. Закрыли в разных комнатах и начали допрос с пристрастием: не продала ли одна гражданка России свою почку другой. Мать вспоминает, что её морально пытали, ей плохо стало, пока она убеждала, что не брала деньги у своей дочери.
Мать вспоминает, что её морально пытали, ей плохо стало, пока она убеждала, что не брала деньги у своей дочери.
А вообще-то чёрный рынок органов, конечно, существует. Очень обострилась эта проблема во время войны в бывшей Югославии. Людей действительно захватывали в плен для продажи на органы. Сейчас у меня есть пациенты, которые ездили на пересадку почки в Пакистан! Их поселяют в коттедже. И начинают знакомить с людьми, которые готовы отдать свой орган за определённую сумму. Доноры как бараны, которых тебе предлагают купить на выбор. Ты платишь за почку 5 тысяч долларов. Тебе делают операцию. И через пять дней ты уезжаешь домой. Но у тебя ещё рана сочится, тебе вставать нельзя. Но рискуют некоторые таким образом своей жизнью. Потому что не видят другого выхода.
Трансплантация в Индии — пересадка органов в Индии
Специализация индийских клиник
Медцентры Индии показывают великолепные результаты в области трансплантологии. Здесь проводят огромное, по сравнению с другими странами, количество операций по пересадке почек, печени, кишечника, поджелудочной железы.
Возьмем для примера трансплантацию печени. Каждый месяц в ведущих индийских больницах выполняют до 25 таких операций. Успешно заканчиваются 95 процедур из 100 при 100% безопасности для донора! Это один из самых высоких показателей по всему миру, тогда как в других странах в среднем удачно заканчиваются 85-90% пересадок.
Интересные факты о трансплантологии в Индии:
-
В стране проводится около 5000 трансплантаций разных органов каждый год.
-
Индийские врачи вторые в мире провели комплексную пересадку сердца, почки и легких за одну операцию.
-
Только в одной больнице Аполло проведено около 40 удачных трансплантаций легких, из них 12 – вместе с сердцем (в России количество таких операций можно пересчитать по пальцам, и делают их только в Москве).

-
Впервые в мире выполнена трансплантация печени ребенку с поражением гена свертываемости крови (фактора VII).
-
Есть возможность пересадки сердца людям старше 60 лет, печени – пациентам старше 70 лет.
-
Есть доступ к общемировому банку доноров костного мозга. При необходимости проводят ТКМ от неполностью совместимых родственных доноров.
Для российских детей трансплантация сердца в Индии – зачастую их единственный шанс на жизнь. В России забор детских органов запрещен. Единственное, что может предложить государство – квоту на проведение операции за рубежом. Европейские клиники не берут наших детей, у них не хватает донорских органов для своих маленьких граждан. Остаются индийские трансплантологи.
Кроме трансплантологии местные больницы специализируются на лечении онкологических заболеваний и гепатита С. И результаты такие же впечатляющие!
Почему в Индии такие низкие цены на трансплантацию органов
Нет, не потому, что здесь можно дешево купить почку или печень. В Индии пересадку органов иностранному пациенту разрешено делать только в двух случаях:
-
Наличие родственного донора (до 4-го колена): почки, печень, костный мозг.
-
Органы умершего человека – сердце, легкие, поджелудочная железа – не подошли ни одному индийцу. Срок ожидания для взрослых составляет примерно 3 месяца, для детей – 6 месяцев.
Медпроцедуры осуществляются в строгом соответствии с законом и стандартами биоэтики. Если вам предлагают другое решение – знайте, с вами общаются так называемые «черные трансплантологи».
На самом деле, все просто. В Индии крайне низкие зарплаты. Около 25% индийцев работают за 60 центов в день, или 18 долларов в месяц. Еще 30% получают в месяц около 55-60 долларов. К среднему классу относятся люди, чей месячный доход превышает 80 долларов – при этом найти такую работу сложно. Квалифицированный врач получает от 230 долларов в месяц. Желающих войти в элиту общества очень много. Вот почему докторами становятся только лучшие из лучших, а кажущаяся нам мизерной зарплата является стандартной для среднего класса Индии.
Еще 30% получают в месяц около 55-60 долларов. К среднему классу относятся люди, чей месячный доход превышает 80 долларов – при этом найти такую работу сложно. Квалифицированный врач получает от 230 долларов в месяц. Желающих войти в элиту общества очень много. Вот почему докторами становятся только лучшие из лучших, а кажущаяся нам мизерной зарплата является стандартной для среднего класса Индии.
Низкий фонд оплаты труда всего персонала, большое число медцентров и внушительное количество пациентов – все это позволяет оптимизировать медобслуживание и поддерживать цены в 2-10 раз ниже, чем в европейских странах, Израиле и США.
Сравните стоимость пересадки органов:
-
Печень. В Индии стоит от $40 000, в Израиле – от $200 000, в США – свыше $500 000.
-
Почка. В Индии – от $20 000, в Германии – $30-40 000, в США – от $260 000.
-
Сердце. В Индии – от $95 000, в США – не меньше $1 000 000.
-
Костный мозг. В Индии – $25 000, в Израиле – около $60 000, в США – более $100 000.
Однако цена – далеко не единственный фактор принятия решения. Что еще?
Сильные стороны индийской медицины
Врачи
Врачи обучаются в США и в России, проходят стажировки в зарубежных клиниках. После окончания обучения их не допускают к пациентам без сдачи государственного лицензионного экзамена. По статистике, его сдают менее 25% отучившихся за границей, настолько он сложен. Жесткий отбор и высокая конкуренция приводит к тому, что в крупнейших медцентрах страны работают настоящие таланты, врачи от Бога.
В Индии есть доктора с невероятно обширным опытом: 100-200 пересадок сердца или 400-500 пересадок почек или 1000-2000 пересадок печени. Благодаря потоковым операциям у специалистов, что называется, «набита рука», а это значит, что они могут провести безошибочную операцию чуть ли не с закрытыми глазами.
Международные стандарты
Антисанитария, которая поражает обычных туристов, может царить на улицах, но не в медицинских центрах. Подтверждением безупречной гигиены служит международная аккредитация JCI, которую получили более 20 клиник Индии. Она говорит о том, что эти больницы предоставляют высокий уровень сервиса, обеспечивают безопасность пациентов и используют протоколы лечения, соответствующие мировым стандартам.
Оснащение
Медцентры великолепно оснащены. В операционных установлено оборудование с голосовым управлением, интраоперационные компьютерные томографы, системы «da Vinci» (роботы-хирурги для проведения операций в сложнодоступных зонах).
В распоряжении врачей самое современное диагностическое оборудование: МРТ, КТ с генерацией 3D-изображений, многофункциональные аппараты УЗИ. Это дает пациентам возможность проходить сложную диагностику и получать максимально достоверный результат.
Активно используется телемедицина – при необходимости доктора удаленно консультируются со своими коллегами, в том числе, из США.
Фармакология
В стране официально зарегистрировано около 20000 фармкомпаний, которые выпускают как оригинальные лекарства, так и дженерики (аналоги). Препараты местного производства доступны по цене и очень эффективны.
Над изобретением новых медикаментов, повышением эффективности и безопасности уже известных работают целые институты. Большие расходы на исследования – главная особенность фармацевтического рынка Индии, поддерживаемого государством.
Профильные клиники:
-
Global Hospital (Глобал Хоспитал) – мировой лидер по трансплантации печени, уже более 1200 подобных операций.
-
Manipal Hospitals (сеть больниц Манипал) – ежегодно принимает около 2 миллионов пациентов из Индии и других стран.
-
Fortis Healthcare (Фортис Хелскеа) – в группу входит 54 клиники, в том числе, исследовательский институт, который занимает 2 место среди самых высокотехнологичных клиник мира.

-
All India Institute of Medical Sciences (Всеиндийский институт медицинских наук) – проводит до 100 тысяч хирургических операций каждый год.
-
Apollo Hospital (больница Аполло) – крупнейший трансплантологический мировой центр, если не брать в расчет клиники США.
-
Artemis Health Institute (институт здоровья Артемис) – медцентр мирового уровня, первым в стране получивший лицензию на выполнение пересадки почек.
Индия вошла в топ-5 международного рейтинга стран, ориентированных на прием зарубежных пациентов. Низкие цены в сочетании с первоклассным сервисом и высокой успешностью лечения обеспечивают постоянный поток клиентов.
Сюда едут лечиться не только из России и постсоветских республик, но и из тех же европейских стран и из США. Считать деньги умеют все. Операции здесь обходятся в разы дешевле даже с учетом дополнительных расходов на визу, трансфер и медицинского посредника.
Хотите узнать подробности и подобрать клинику? Отправьте заявку и получите подробную бесплатную консультацию по лечению в Индии.
Автор Ольга Тонкушина
Маленькой Дарине поможет только пересадка почки
На лекарства для Дарины Зуйковой необходимо собрать 2 779 392 рубля
«БИЗНЕС Online» и Русфонд продолжают публикацию материалов о тяжелобольных детях республики. Дарине Зуйковой из Тюлячинского района Татарстана 6 лет, у нее хроническая почечная недостаточность. Спасти девочку может пересадка почки, но, чтобы не произошло отторжения донорского органа, требуются дорогостоящие лекарства. Сами Зуйковы купить их не могут. Им нужна наша помощь.
Шестилетняя Дарина Зуйкова живет в Тюлячинском районе Татарстана. Девочка очень похожа на сказочную Пеппи Длинныйчулок
Девочка очень похожа на сказочную Пеппи Длинныйчулок
ЛЕЧЕНИЕ РЕЗУЛЬТАТА НЕ ДАЛО
Родители Дарины Зуйковой познакомились в поселке Узяк, где живут и сейчас. Оксана — местная, а Евгений каждое лето приезжал к бабушке из Ульяновска. До поры до времени молодые люди друг друга не замечали, но, когда пришло время ходить на танцы в местный клуб, Оксана обратила внимание на симпатичного молодого человека. Познакомились, и оказалось, что им интересно друг с другом. Оксана поступила на заочное отделение пединститута. В местной школе ей предложили поработать для начала воспитателем группы продленного дня, а на третьем курсе доверили преподавание русского языка и литературы у пятиклассников. Тем временем Евгений отслужил, а когда вернулся в 2007 году, они поженились. Жить стали в доме Оксаниной мамы. Оксана работала в школе, а Евгений стал вахтовиком — строил дороги в Москве.
В 2008 году родился сын Валерий, а в 2014-м — Дарина. Когда дочке исполнился месяц, мама повезла ее на плановый медосмотр в Тюлячи, и вскоре после него девочку положили на обследование в районную больницу — врачи предположили воспаление почек. Лечение антибиотиками результата не дало. Дарину перевезли в казанскую детскую больницу. Там ей поставили диагноз «нефротический синдром» и попробовали лечить гормонами, что не дало никаких результатов, кроме большого количества отеков.
В 2017 году Дарину направили на обследование в московский ФГАУ «Национальный медицинский исследовательский центр здоровья детей» (НМИЦ), где девочке сделали биопсию почки. Генетический анализ показал, что заболевание вызвано мутацией в гене. Из трех фильтров в почке два не работало. Наконец-то удалось поставить точный диагноз: генетически детерминированный врожденный нефротический синдром. За Дариной решили понаблюдать, пробовали лечить иммуносупрессантами, но эффекта это не давало. В 2019 году, когда Зуйковы опять поехали в НМИЦ, выяснилось, что анализы ухудшились. Стало ясно, что поддерживать ребенка лекарствами не удастся. Единственный выход — пересадка почки.
В 2019 году, когда Зуйковы опять поехали в НМИЦ, выяснилось, что анализы ухудшились. Стало ясно, что поддерживать ребенка лекарствами не удастся. Единственный выход — пересадка почки.
Дарине сначала поставили диагноз «нефротический синдром» и попробовали лечить гормонами, но это только вызвало большое количество отеков, а уровень белка в моче так и не снизился
СВОЮ ПОЧКУ ОТДАСТ БАБУШКА
После обследования родственников выяснилось, что лучше всего для пересадки подходит почка мамы Евгения Марины Александровны Зуйковой. Операцию собирались сделать в марте 2020 года, но у Дарины резко ухудшились анализы — поднялся уровень креатинина, что говорило о «зашлакованности» почек. Девочку срочно госпитализировали в казанскую детскую больницу. Состояние Дарины удалось стабилизировать, и в октябре этого года она вновь поехала в НМИЦ. Там решено было провести операцию по пересадке почки в ноябре, но как минимум две недели до этого девочке необходимо было принимать иммунодепрессанты «Алемтузумаб» и «Экулизумаб», которые позволят пересаженной почке прижиться.
«У Дарины хроническая почечная недостаточность в терминальной стадии, — говорит руководитель отдела трансплантации органов детям НМИЦ здоровья детей Михаил Каабак. — Требуется пересадка родственной почки. Донором выступит бабушка девочки. Чтобы снизить риск отторжения донорского органа и увеличить срок его службы, необходимо применение специальных препаратов».
Увы, эти лекарства за госсчет не выдаются, а стоят очень дорого — 2 779 392 рубля. Зуйковым не собрать таких денег.
У Дарины живут четыре кошки, она их очень любит. А еще ей нравится кормить кукол, раскладывая им еду в игрушечный сервиз. Но и маме тоже помогает — стоит той вместе с бабушкой затеять печь пироги, Дарина тоже просит себе кусок теста и раскатывает его маленькой скалочкой, чтобы потом сказать отцу: «Держи, папа! Это я специально для тебя испекла!»
Родители очень надеются, что с пересадкой почки жизнь их дочки войдет в нормальную колею — она сможет гулять, ходить в школу, общаться с друзьями. Но без лекарств Дарине не обойтись, поэтому Зуйковым очень нужна наша с вами помощь.
Но без лекарств Дарине не обойтись, поэтому Зуйковым очень нужна наша с вами помощь.
Реквизиты для помощи Дарине Зуйковой вы можете получить, нажав на красную кнопку «Как помочь», расположенную ниже, или по следующим адресам и телефонам: 8 937 619-00-18, [email protected] (Казань) или 8 800 250-75-25 (звонок по России бесплатный), [email protected] (Москва).
живых доноров — Национальный регистр почек
Обзор
Вы можете изменить мир к лучшему, присоединившись к более чем 50 000 живых жертвователей, которые пожертвовали свои почки людям, столкнувшимся с почечной недостаточностью. С 1954 г., когда появился первый успешный живой донор. трансплантация прошла в Бостоне, живые доноры дарят жизнь и делают разница.Эта традиция позволила тысячам людей, столкнувшихся с почечной недостаточностью, прожить дольше. более здоровый образ жизни, свободный от сложных процедур диализа. Пожертвование почки не только помогает человек, который получает почку, но также сокращает список ожидания умершего донора, помогая другим получить умершая донорская почка раньше. Кроме того, все живые доноры получают баллы за свои пожертвования, поэтому, если им когда-нибудь понадобится почка в более позднем возрасте, они будут иметь приоритет в списке умерших доноров.
Виды пожертвований
Существует четыре типа донорства живой почки: прямое донорство, парное обменное донорство, хорошее Самаритянское пожертвование и предварительное пожертвование.
Прямое пожертвование
При прямом пожертвовании донор обычно знает получателя и делает пожертвование напрямую ему. Если
донор совместим, донорская почка может быть пересажена непосредственно реципиенту.Одна проблема
с прямым пожертвованием заключается в том, что прямые доноры часто несовместимы или плохо совместимы со своими
предполагаемые получатели — это означает, что они не той группы крови или не прошли перекрестный тест
с предполагаемым получателем. Тем не менее, донор все еще может помочь своему предполагаемому получателю получить
пересадите, если они несовместимы, участвуя в парном обмене. Ниже приведена иллюстрация
из трех препятствий, которые прямые доноры должны преодолеть, прежде чем они смогут пожертвовать свою почку прямым
пожертвование.
Если
донор совместим, донорская почка может быть пересажена непосредственно реципиенту.Одна проблема
с прямым пожертвованием заключается в том, что прямые доноры часто несовместимы или плохо совместимы со своими
предполагаемые получатели — это означает, что они не той группы крови или не прошли перекрестный тест
с предполагаемым получателем. Тем не менее, донор все еще может помочь своему предполагаемому получателю получить
пересадите, если они несовместимы, участвуя в парном обмене. Ниже приведена иллюстрация
из трех препятствий, которые прямые доноры должны преодолеть, прежде чем они смогут пожертвовать свою почку прямым
пожертвование.
Здоровый
Препятствие # 1
Совместимость с кровью
Препятствие № 2
Пас кросс-матч
Препятствие № 3
Парное пожертвование на обмен
При парном обмене донор передает свою почку другому получателю в обмен на совместимая почка для любимого человека.В примере справа первая пара, мать и ее сын несовместимы. Вторая пара, муж и жена тоже несовместимы. При этом обмене мать жертвует жене второй пары, а муж жертвует сыну в первой паре. Часто совместимые пары вступают в парный обмен, чтобы получить лучше подобрать донора.
щелкните изображение, чтобы увеличитьРасширенное пожертвование
Advanced Donation — это парный обмен почек, разделенный во времени.Существует четыре типа дел по расширенному пожертвованию:
- Стандартный ваучер, если предполагаемый реципиент находится на диализе или неизбежно нуждается в почке пересадка.
- Short Term Swap Saver, где парный донор делает пожертвование, чтобы сохранить оставшуюся часть обмена по графику, но реципиент остро нуждается в пересадке почки.
- Семейный ваучер, предполагаемые получатели в настоящее время не нуждаются в трансплантации почки и могут никогда не понадобится пересадка.Оба типа случаев ADP позволяют донорам пожертвовать свою почку раньше. их предполагаемый получатель получает почку.
- Voucher Swap Saver, когда парный донор вносит пожертвование, чтобы сохранить оставшуюся часть обмена. график после того, как предполагаемый реципиент будет трансплантирован другим донором или получит трансплантация от умершего донора, в результате которой пациент больше не нуждается в почке пересадка.
Пожертвование доброго самаритянина
При пожертвовании Доброго Самаритянина жертвователь делает пожертвование незнакомцу, который инициирует цепочка трансплантатов. Цепи — это способ для одного Доброго Самаритянина-донора (также известного как Non Направленный донор), чтобы помочь многим пациентам пройти трансплантацию. Цепи также революционизируя процесс парного обмена, способствуя улучшению донор-реципиент совпадений, включая около шести совпадений антигенов, что важно, потому что отличное совпадение позволяет пересаженной почке прослужить дольше.
Многие добрые самаритянские спонсоры предпочитают запускать цепочки, потому что это способ помочь больше чем один человек, страдающий почечной недостаточностью. Одна цепочка обычно способствует от 2 до 30 трансплантатов.
Чтобы стать добрым самаритянским доноромЩелкните здесь щелкните изображение, чтобы увеличить
Как мы помогаем и поддерживаем живых доноров почек
Мы пожертвовали
Два высокопоставленных лидера организации НКР, включая генерального директора, являются живыми донорами почек, которые пожертвовали свои почки и запустили цепочки.Таким образом, мы глубоко понимаем процесс донорства живого донора и стремимся обеспечить удобный и безопасный опыт донорства для всех живых доноров почек.
Мы ваша подстраховка
НКР обеспечивает «приоритизацию почек» для всех доноров НКР по обмену, что предусмотрено нашей политикой Медицинского совета, которая гласит, что, если у донора НКР когда-либо откажет почка, они будут иметь приоритет в программе НКР на получение живой донорской почки.Это в дополнение к пунктам приоритизации, которые живой донор получает в национальном списке ожидания умерших доноров. Исследования показывают, что трансплантация почки живого донора длится примерно в два раза дольше, чем почка умершего донора. Приоритет НКР для почки живого донора дает дополнительную уверенность в том маловероятном случае, когда донору когда-либо понадобится трансплантация почки.
Осуществляем пожертвование по страхованию жизни
Любому донору, который зарегистрируется через DCN и сделает пожертвование через НКР, будет автоматически предоставлено базовое страхование жизни при пожертвовании почки, которое приобретается НКР.Страхование включает основную сумму в размере 500 000 долларов США на период 365 дней после пожертвования. Уведомление о претензии должно быть предоставлено в течение 90 дней с момента страхового случая.
Предоставляем страховку по инвалидности при пожертвовании
Любому дарителю, который зарегистрируется через DCN и сделает пожертвование через НКР, автоматически будет предоставлено базовое страховое покрытие по инвалидности при пожертвовании, которое приобретает НКР. Страхование временной полной нетрудоспособности включает в себя максимальное еженедельное пособие в размере 1500 долларов США в течение 365 дней с учетом доходов доноров за последние 12 месяцев с 30-дневным периодом ожидания.
Возмещаем потерю заработной платы
Доноры, которые делают пожертвования через обмен в НКР, могут иметь право на возмещение до 4 недель потери заработной платы, с возмещением за 3 и 4 недели, требующие разрешения центра трансплантации. Возмещение ограничено до 1500 долларов в неделю. Потерянная заработная плата определяется и ограничивается документально подтвержденным ожидаемым заработком, который донор потерял из-за пропущенного на работе времени в результате донорства почки.
Обеспечиваем компенсацию проезда и проживания
Доноры, которые делают пожертвования посредством обмена в Нагорном Карабахе, имеют право на возмещение расходов на проезд и проживание для них и их сопровождающего в связи с донорством почки на основании представленных квитанций на сумму до 2000 долларов США.Дополнительные расходы и расходы на предметы роскоши исключены. Расходы на вождение возмещаются по ставке медицинских миль IRS. Компенсация за проживание покрывает отели в непосредственной близости от центра трансплантации.
Обеспечиваем финансовую защиту
В том маловероятном случае, если у донора почки возникнут послеоперационные осложнения (например, грыжа и т. Д.), Связанные с донорством почки, медицинские расходы должны быть оплачены за счет медицинской страховки реципиента.Иногда страховые компании избегают оплаты этих расходов, ограничивая период времени, который они будут платить за донорские осложнения, а иногда они просят донора внести сооплату за донорские осложнения. Хотя эти случаи очень редки, они случаются. Посредством Программы защиты доноров НКР мы гарантируем, что любого донора, участвующего в обмене НКР, никогда не попросят заплатить за послеоперационные осложнения, возникшие в результате донорства их почки. Центры-члены, которые принимают участие в Программе защиты доноров НКР, соглашаются либо покрыть все выявленные донорские осложнения для доноров НКР, которые проходят операцию на доноре в больнице Центра-участника, либо с центра-члена взимается плата, которая добавляется к используемому Фонду защиты доноров НКР. оплатить донорские осложнения НКР.Если у вас есть выявленное осложнение, связанное с донорством почки в рамках обмена NKR, обратитесь в программу трансплантации, которая выполнила вашу операцию, чтобы мы могли гарантировать, что вас не попросят оплатить какие-либо расходы, связанные с осложнением.
Возмещение расходов на проезд, проживание и потерю заработной платы в связи с осложнениями доноров
Доноры имеют право на возмещение расходов на проезд, проживание и потерю заработной платы для лечения любых осложнений, связанных с донорством, в случае их возникновения.Возмещение потери заработной платы, расходов на проезд и проживание в связи с осложнениями, связанными с пожертвованием, соответствует тем же критериям, что и возмещение, связанное с пожертвованием.
Оказываем юридическое сопровождение
Обычно большинство работодателей и страховых компаний поддерживают донорство живой почки. Некоторые работодатели (например, Федеральное правительство, Национальный регистр почек и т. Д.) Предлагают оплачиваемый отпуск работникам, которые жертвуют почку. Однако мы видели ситуации, когда работодатели не оказывали такой поддержки.В одной ситуации НКР сыграла важную роль в победе в деле о незаконном увольнении, когда донор, участвовавший в обмене живыми товарами в НКР, был уволен за то, что взял отпуск для пожертвования. Мы также понимаем, что некоторые доноры после того, как они сделают пожертвование, теряют свою медицинскую страховку или видят увеличение страховых взносов из-за пожертвования почки. Эти случаи очень редки, но ошибочны. Если вы пожертвуете свою почку в рамках обмена НКР и у вас незаконно расторгнут, вы увидите рост страховых взносов или потеряете свою медицинскую страховку в результате вашего пожертвования, НКР поддержит вас, и наш юрисконсульт будет защищать ваши от имени.
ПРЕСС-РЕЛИЗ
Добрый самаритянин-донор выиграл судебный процесс
Донор почки был уволен работодателем за то, что нашел время, чтобы пожертвовать почку
(Вавилон, штат Нью-Йорк, 26 марта 2012 г.) — объявлен Национальный реестр почек и компания Zabell & Associates. сегодня положительное разрешение судебного процесса, финансируемого Национальным реестром почек, в поддержку Хорошего Самаритянский донор, связанный с незаконной дискриминацией и местью на рабочем месте.Донор инициировал цепочку трансплантатов, организованных Национальным реестром почек, когда ее почка была пожертвована незнакомцу в марте. 8 ноября 2011 г.
Работодатель, предварительно утвердив отпуск для донорства почки, позже изменил свою позицию, и отклонила просьбу донора использовать накопленный отпуск для восстановления после операции. Донор впоследствии обжаловал отмену решения работодателя и был уволен.
Подводя итоги ситуации, Дайан Зоккиа, директор по связям с донорами в Национальном реестре почек, и сама донор почек сказала: «Очень редко работодатели не полностью поддерживают доноров почек. которые дарят жизнь, перенеся серьезную операцию.Важно, чтобы мы, как общество, защищали доноров. и поддерживать их всеми возможными способами ». Развивая это, Саул Забелл, возглавлявший судебную команду, сказал: «Мы здесь, чтобы бороться за то, что правильно, и рады видеть, что это дело было полностью разрешено в благосклонность нашей клиентки, которая рискнула своей работой, чтобы пожертвовать почку незнакомцу ».
О Национальном реестре почек
Национальный реестр почек — это некоммерческая организация, миссией которой является: спасти и улучшить жизнь людей, сталкивающихся с почечной недостаточностью, за счет повышения качества, скорости и количества трансплантаты от живых доноров в мире, а также защита всех живых доноров почек.
Мы вас слушаем
Вы когда-нибудь замечали, что организации, которые регулярно исследуют уровень удовлетворенности клиентов, обычно предоставляют более качественные услуги? Если вас направят в центр трансплантологии с веб-сайта НКР, вам будет предоставлена возможность предоставить прямую обратную связь центру через «опрос пяти звезд». Опрос отправляется донору по электронной почте после завершения следующих ключевых этапов процесса пожертвования: обследование, предоперационное тестирование, операция + 3 дня и операция +30 дней.Опрос удовлетворенности разработан, чтобы заполнить его менее чем за 5 минут и позволяет Центрам участников постоянно улучшать процесс пожертвований.
Мы упрощаем процесс
Скрининг доноров на бумажных носителях и сбор данных из истории болезни неудобны для доноров. Что еще хуже, многих кандидатов в доноры просят заполнить анкеты истории болезни несколько раз в процессе приема. В НКР эта проблема решена путем сбора данных обследований и истории болезни в удобном для использования веб-формате.После того, как кандидат завершит обследование и заполнит историю болезни, данные в электронном виде передаются в центр трансплантологии.
Сеть донорской помощи
Центры сети донорской помощи (DCN) Excellence (COE) — это сеть элитных центров трансплантации, которые согласились с DCN. обязательства и поддерживаем программы, ориентированные на высшее уровень жизни, поддержка и обслуживание доноров почек.COE DCN представлены на карте ниже.
Донорский щит
Центры программы «Щит доноров» обеспечивают защиту доноров вне зависимости от того, жертвуют ли они напрямую получателю или через НКР. обмен. Все доноры, которые делают пожертвования в Центре защиты доноров, представленном на карте ниже, получат следующие меры защиты. всем донорам НКР уже предложено:
- Компенсация потери заработной платы за период до 4 недель с возмещением не более 1500 долларов в неделю
- Компенсация расходов на проезд, проживание и пробег до 2000 долларов для доноров и их сопровождающего / сопровождающего
- Страхование жизни с основной суммой 500 000 долларов
- Страхование по инвалидности на сумму не более 1500 долларов в неделю на срок до 52 недель
- Юридическая поддержка
- Покрытие непокрытых донорских затрат на осложнения
Почему Национальный реестр почек
Если вы хотите сделать пожертвование кому-то, кому нужна почка, НКР предоставит вам лучшую возможность помочь большинству пациентов с вашим подарком.НКР предоставляет пациентам наилучшие шансы на безопасное поиск подходящего донора, который увеличивает выживаемость трансплантата и коррелирует с большим количеством почек годы жизни. НКР работает со всеми ведущими трансплантологическими больницами США и имеет способствовал большему количеству обменных трансплантатов, чем любая другая программа обмена в мире. Кроме того, результаты лечения пациентов после трансплантации при содействии Национального реестра почек. превышают средний U.Результаты трансплантации S. от живого донора. Мы считаем, что это вызвано улучшенные совпадения донор-реципиент, доступные через Национальный регистр почек, который является крупнейший в мире пул живых доноров.
Есть несколько центров трансплантологии, которые пытаются предоставлять услуги парного обмена из одного центр ». Такой подход может упростить логистику (нет необходимости отправлять почки или координировать даты операции с другими центрами), но этот подход «единого центра» не может сравниться с НКР способность улучшать соответствие HLA и возрасту донора, что улучшает результаты трансплантации (т.е. почка длится дольше). Это потому, что парный обмен по своей сути игра в числа, и НКР является крупнейшей программой парного обмена в мире и у НКР, безусловно, самый большой пул доноров. Чем больше пул доноров, тем лучше Спички. Программы с одним центром имеют ограниченную возможность «исправить» сбой подкачки в реальном времени (например, реципиент испытывает осложнения во время операции и не может получить почку).Если один программа центра не может «исправить» неудачный обмен, пациент, чей парный донор уже сдана, осталась без почки. Программы с одним центром не имеют объема для ремонта быстро провалились свопы. НКР успешно устранила многие сбои свопинга в реальном времени. НКР решение для устранения сбоев подкачки в реальном времени изложено в нашем Медицинском Правила Совета.Кроме того, парный обмен представляет собой уникальные проблемы, связанные с защита доноров от финансовых рисков, связанных с незастрахованными донорскими осложнениями. НКР имеет программу защиты доноров что устраняет это воздействие. Если вы подумываете о регистрации в одном центре в паре программы обмена, вы должны запросить письменную копию 1) политики центра по ремонту неудачные свопы и 2) политика защиты доноров от скрытых донорских осложнений.Если письменная копия этих политик недоступна немедленно или если они заполнены юридическими язык, который защищает больницу, вам следует подумать о регистрации в программе НКР, где эти важные риски четко рассматриваются.
щелкните изображение, чтобы увеличить
Доноры парной биржи, участвующие в НКР, будут уверены, что:
- Вас подберут как можно быстрее, чтобы вашего парного реципиента можно было пересадить, как только возможный.
- Ваш парный реципиент получит наиболее подходящего донора, потому что в НКР самый крупный донор. живой донорский пул в мире.
- Вам не нужно будет ехать в центр получателей для участия в обмене.
- Мы сведем к минимуму риск сбоя подкачки в реальном времени, когда пациент может остаться без почка.
- Вам будет предоставлена защита доноров через обмен НКР.
Добрые самаритянские доноры, участвующие в НКР, будут уверены, что:
- Вам бесплатно будет предоставлен полис страхования пожертвований.
- Вы будете подобраны в соответствии с графиком вашего пожертвования, чтобы дата вашей операции и период восстановления соответствует вашему графику.
- Пациенты, которым вы поможете, получат максимально подходящего донора, потому что в НКР самый крупный донор. живой донорский пул в мире.
- Мы будем усердно работать над максимальным увеличением вашего пожертвования, облегчая как можно больше трансплантаций в вашем цепь.
- Вы можете сделать пожертвование в любом из наших многочисленных центров для участников, что минимизирует ваше время и расходы на поездку.
- Вам будет предоставлена защита доноров через обмен НКР.
| Программы | |||||
| Содействующие программы донорства почек НКР | Другое | ||||
| Парный обмен почек через обмен NKR в Центре передового опыта DCN или Центре защиты доноров | Парный обмен почек через обмен НКР | Пожертвование в центре в Центре защиты доноров | Пожертвование в центре DCN Center | Большинство других центров трансплантологии | |
Дополнительные точки приоритизации в Списке умерших доноров почки, если живому донору когда-либо понадобится почка. | |||||
Приоритезация почки живого донора, если донору из НКР когда-либо понадобится почка. Почки живых доноров обычно перечисляют дважды пока умершие донорские почки. | |||||
Любые осложнения, связанные с донорством почки (например,грамм. грыжи и т. д.), не покрытые страховкой получателя, будут застрахованы. | |||||
Доноры имеют право на компенсацию потери заработной платы в течение 4 недель с максимальным возмещением 1500 долларов в неделю. Потеря заработной платы — это заработок, который донор потерял из-за пропущенного на работе времени в результате донорства почки. | |||||
Доноры имеют право на возмещение до 2000 долларов США на проезд и проживание, связанные с донорством почки, для них и попутчика. | |||||
Полис страхования жизни пожертвований включает основную сумму в размере 500 000 долларов США на период 365 дней после пожертвования. | |||||
Полис страхования от потери трудоспособности при пожертвовании покрывает недельный доход до 1500 долларов в течение 52 недель после операции. | |||||
Если вас по ошибке уволили из-за донорства почки или ваша медицинская страховая компания повысила причитающиеся вам страховые взносы по поводу донорства почки НКР окажет юридическую поддержку. | |||||
Льготы получателю
Диализ против трансплантата
Люди, страдающие почечной недостаточностью и имеющие медицинскую квалификацию для операции по трансплантации, имеют два основных варианты: остаться на диализе или пройти трансплантацию.Трансплантация намного превосходит долгосрочную диализ. Реципиенты трансплантата обычно живут вдвое дольше, чем те, кто остается на диализе и реципиенты трансплантата не ограничены сложной рутиной диализной терапии. Эти Факторы и улучшение качества жизни побуждают многих людей обращаться за трансплантацией.
Умерший донор vs.Трансплантаты Живого Донора
Существует два варианта проведения трансплантации: трансплантация от умершего донора или от живого донора. пересадка. Почки, пересаженные от живых доноров, лучше, потому что они служат почти в два раза. пока почки пересажены от умерших доноров.
щелкните изображение, чтобы увеличить
Время имеет значение
Когда человек принял решение о проведении трансплантации, время имеет значение.Исследования указывают на то, что чем меньше времени пациент находится на диализе, тем лучше результат трансплантации. Получение превентивной трансплантации и отказ от диализа приводит к более высокому успеху трансплантации. тарифы.
щелкните изображение, чтобы увеличить
Матч имеет значение
Имеет значение не только время, но и соответствие донора и получателя.Самый значительный Переменная соответствия, которую можно улучшить с помощью парного обмена, — это соответствие HLA. Возраст донора менее значительный, но также может быть улучшен с помощью парного обмена. Ниже приведены диаграммы, показывающие влияние соответствия HLA и возраста донора на результаты трансплантации.
щелкните изображение, чтобы увеличить
щелкните изображение, чтобы увеличить
Донорские риски
Ожидаемая продолжительность жизни
Донорство почки — серьезная операция, но не было доказано, что она снижает продолжительность жизни донора.Интересно, что люди, которые пожертвовали почку, живут дольше обычного человека. (Ссылка: Fehrman-Ekholm, Ingela 2,3; Transplantation, 64 (7): 976-978, 15 октября 1997 г.) Этот факт вызвал постоянные дискуссии о том, почему доноры почек живут дольше, чем ожидалось. Некоторые эксперты считают, что это просто систематическая ошибка отбора, поскольку в качестве живых доноров могут быть выбраны только здоровые люди. Другие утверждают, что альтруистический акт дарения жизни и последующего счастья и удовлетворения оказывает положительное влияние и ведет к более здоровой и долгой жизни.
Осложнения
Доноры сталкиваются с возможностью послеоперационных осложнений, таких как кровотечение, раневая инфекция, лихорадка и т. Д. Большинство послеоперационных осложнений, как правило, краткосрочны и могут быть устранены с помощью качественной медицинской помощи.
Время восстановления
Два типа процедур удаления почки, лапароскопическая и нелапароскопическая, имеют очень разное время восстановления. Лапароскопическое удаление почки менее инвазивно и позволяет выписать донора через 1-2 дня после операции, что позволяет донору вернуться к работе через одну-четыре недели в зависимости от профессии донора.Время восстановления после нелапароскопической хирургии больше. В центрах-членах НКР обычно используется лапароскопическая процедура.
Смертность
Хотя более 5000 живых доноров в США ежегодно жертвуют свои почки, эта процедура сопряжена с определенными рисками. В статье 2015 года, опубликованной в Американском журнале трансплантологии; Смертность донорской хирургии составляет 0,007% (т.е. 7 на 100 000). Для сравнения: по данным Бюро переписи населения США, уровень младенческой смертности в США в 2007 г. составляет.64% (например, 64 из 10 000) указывают на то, что родиться в США примерно в 200 раз опаснее, чем отдать почку.
Долгосрочные результаты
Хотя донорство почки не влияет на ожидаемую продолжительность жизни, исследования показывают, что пожертвование почки со временем увеличивает риск ТПН. В статье 2015 года, опубликованной в Журнале Американского общества нефрологов; Пожизненный риск для среднего человека ТПН составлял 326/10 000 (примерно 1 из 30), 90/10 000 (примерно 1 из 110) для тех, кто пожертвовал почку, и 14/10 000 (примерно 1 из 700) для здоровых недоноров.Причина, по которой доноры почек имеют более низкий риск ТПН по сравнению с населением в целом, заключается в том, что доноры почек обычно более здоровы, чем средний человек, из-за процесса скрининга доноров. Когда сравниваются доноры и здоровые недоноры, предполагается, что риск ТПН увеличивается на 76/10 000 (90–14) от донорства почки. Ниже приведены информационные документы, касающиеся долгосрочных рисков донорства почки:
Журнал Американского общества нефрологов — 2015
Переоценка медицинского риска у живых доноров почек
Американский журнал трансплантации — 2015
Периоперационные осложнения после живой почки
Пожертвование: национальное исследование
Журнал Американской медицинской ассоциации — 2014
Риск терминальной стадии почечной недостаточности после донорства живой почки
Медицинский журнал Новой Англии — 2009
Долгосрочные последствия донорства почки
Расширенное донорство
Ваучерная программа, также называемая Advanced Donation, представляет собой обмен почек, разделенный во времени.Когда донор делает пожертвование в рамках программы ADP, в зависимости от ситуации будет предоставлен либо стандартный ваучер, либо семейный ваучер (ы):
- Когда донор делает пожертвование для предполагаемого реципиента, которому, вероятно, понадобится трансплантация в течение следующего года, для этого единственного реципиента будет предоставлен стандартный ваучер. Стандартные ваучеры также могут быть предоставлены, когда цепочка разрывается, и донор продолжает свое пожертвование, чтобы сохранить часть своей цепочки в соответствии с графиком, даже если их парный получатель был удален из этой цепочки.
- Когда донор делает пожертвование предполагаемому реципиенту (ам), которому, скорее всего, не понадобится трансплантация в течение следующего года, Семейные ваучеры будут предоставлены максимум пяти предполагаемым реципиентам.
Оба типа ваучеров ADP позволяют донорам пожертвовать свою почку до того, как предполагаемый реципиент получит или даже потребует трансплантации почки.
Основные требования и условия Ваучерной программы
- Нет никакой гарантии, что предполагаемый реципиент (и) может быть совмещен или трансплантирован.
- Донор ADP и предполагаемый получатель (и) должны заполнить и вернуть формы согласия, чтобы подать заявку на участие в программе ADP.
- Мы рекомендуем вам прочитать опубликованные отчеты о случаях болезни Standard Voucher ADP.
- Мы рекомендуем вам прочитать опубликованные отчеты о случаях семейного ваучера ADP.
- Донор ADP может указать одного предполагаемого получателя стандартного ваучера или до пяти предполагаемых получателей семейных ваучеров из числа их ближайших родственников.
- Независимо от количества предоставленных ваучеров, на одно пожертвование можно использовать только один ваучер. После погашения первого ваучера все остальные ваучеры от того же пожертвования аннулируются.
- До пяти доноров ADP могут идентифицировать одного и того же предполагаемого получателя.
- Донор ADP и предполагаемый реципиент могут находиться в разных центрах трансплантации, но оба центра должны быть центрами, участвующими в ADP.
Щелкните здесь, чтобы просмотреть список центров трансплантологии, участвующих в программе Advanced Donation Program.
Щелкните здесь, если вы являетесь владельцем сертификата ADP или ваучера ADP.
Удаленное пожертвование
Удаленное донорство почки позволяет кому-то, кто хочет пожертвовать почку другу или член семьи в отдаленном городе, не требуя от донора поездки в центр трансплантологии в далекий город. В дистанционном донорстве используются проверенные логистические системы, впервые примененные в обмене почками. Национальный регистр почек за последнее десятилетие для безопасной транспортировки почки из местного донорского отделения. от больницы до центра трансплантологии в далеком городе.кликните сюда для получения дополнительной информации.
Ниже представлена карта центров, участвующих в дистанционном пожертвовании. сеть.
Мифы о живом пожертвовании
Авторы Илана Сильвер Левин, LMSW и Мэриан Чарльтон, RN, CCTC
Цель трансплантации почки — дать здоровую почку человеку с заболеванием почек. А успешная трансплантация почки может предотвратить необходимость в диализе и осложнения, связанные с почечная недостаточность.Многие годы пересаженная почка должна была принадлежать умершему человеку, от «умершего донора». Но умерших доноров не хватает на количество нуждающихся. пересадка почек. Хотя трансплантация почки от живого донора более распространена, ее все еще много. мифы, связанные с трансплантацией почки от живого донора.
Миф № 1: Донору почки придется принимать лекарства всю оставшуюся жизнь
Факт №1: Донору почки будут выписаны рецепты на обезболивающие и стул. пластификаторы при выписке из роддома.Это только для ближайшего послеоперационного периода, после в этот раз донору не нужно принимать лекарства.
Миф № 2: Донор почки будет испытывать изнуряющую боль в течение длительного периода времени.
Факт № 2: Донор почки после операции будет испытывать некоторую боль как в разрезе, так и в связанные с газами и вздутием живота. Эта боль уменьшится в первые дни после операции, и ее можно контролировать. при необходимости с обезболивающим.
Миф № 3: Донор почки после операции будет находиться в постельном режиме.
Факт № 3: Донор почки будет вставать с постели и самостоятельно ходить перед выпиской. из больницы.
Миф № 4: Донор почки будет находиться в больнице в течение длительного периода времени после операция.
Факт № 4: Донор почки будет госпитализирован на две ночи (т.е. если операция на Вторник, донор обычно выписывается в четверг).
Миф № 5: Донор почки больше не может заниматься спортом или заниматься спортом.
Факт № 5: Донор почки должен иметь возможность вернуться к обычной деятельности и физическим упражнениям в примерно через 4-6 недель после операции.
Миф № 6: Донор почки должен будет следовать новому плану диеты после донорства.
Факт № 6: Донор почки должен придерживаться здоровой, хорошо сбалансированной диеты. Нет диетических ограничения после пожертвования.
Миф № 7: Донор почки больше не может употреблять алкоголь после сдачи крови.
Факт № 7: Хотя чрезмерное употребление алкоголя всегда опасно, донор почки может употреблять алкоголь в умеренных количествах.
Миф № 8: Женщина-донор почки не должна забеременеть после донорства.
Факт № 8: Донор женского пола должен подождать 3–6 месяцев после донорства, чтобы стать беременная. Организму нужно время, чтобы оправиться от операции и приспособиться к жизни с одной почкой. до беременности.
Миф № 9: Донорство почки отрицательно скажется на сексуальной жизни донора почки.
Факт № 9: Донор почки может вступать в половую жизнь, когда чувствует себя достаточно хорошо для этого. так.
Следующие шаги
Нажмите здесь, чтобы получить направление участвующие центры трансплантации почек.
Что нужно знать о донорстве почки от живого
Каждые 10 минут в национальный список ожидания трансплантации добавляется новый человек. И с каждым годом разрыв между количеством доступных органов и получателями, ожидающими органы, увеличивается. Сейчас донорство органов сейчас важнее, чем когда-либо прежде.Сегодня в эфире At the Forefront Live мы поговорим о донорстве органов и о том, насколько это, конечно, важно. Мы также познакомим вас с пациентом, который сегодня жив благодаря донору органов, и поговорим с одним из наших хирургов и представителем Gift of Hope. Это следующий альбом At the Forefront Live.[ТЕМАТИЧЕСКАЯ МУЗЫКА]
И помните, мы принимаем ваши вопросы в прямом эфире, так что начните вводить их в разделе комментариев. Мы постараемся охватить как можно больше в ближайшие полчаса или около того. Теперь к нам присоединяется доктор.Талия Бейкер, директор программы трансплантации печени Калифорнийского университета в Чикаго. У нас есть Ихеома Океке-Бэнкс из Gift of Hope и получатель трансплантата печени Брэд Гудман.
Приветствую всех вас в программе. Мы ценим то, что вы здесь.
Спасибо, что пригласили нас.
Спасибо.
Ага.
Что ж, давайте сразу перейдем к делу. Потому что я уверен, что мы получим немало вопросов от наших зрителей, и первый довольно легкий и кажется очевидным ответом.Но зачем нам повышенная осведомленность о донорстве органов? И Iheoma, может, ты нас выгнешь.
Что ж, спасибо, что пригласили меня. Мне очень нравится быть здесь. Что действительно важно в донорстве органов и тканей, так это то, что оно меняет жизнь и жизнь — и, как мы видим, спасает жизни — благо для очень многих людей. Каждый год у нас есть люди, которые ждут этой прекрасной возможности просто получить шанс в жизни. Прямо сейчас в Иллинойсе 4100 человек ждут трансплантации жизненно важных органов.Поэтому нам действительно нужно сообщить всем, насколько это важно и что мы можем сделать, чтобы помочь, и просто дать всем понять, что это важная часть потребностей нашего сообщества.
Доктор, давайте перейдем к вам. Я предполагаю, что мой вопрос будет заключаться в том, что бы вы сказали тому, кто, возможно, находится в опасении по поводу того, чтобы стать донором органов. Потому что здесь у людей есть опасения.
Я думаю, что самое важное, что нужно помнить об образовании о донорстве органов, — это то, что люди действительно должны понимать огромную пропасть между потребностью в органах таких людей, как Брэд, у которых есть конечная стадия заболевания печени или конечная стадия заболевания органов и которые будут только спасены благодаря спасительному подарку и реальной нехватке доступных донорских органов.Так что, пока люди действительно не поймут этот разрыв, трудно убедить кого-то, что им следует подумать о том, чтобы действительно изменить трагедию члена семьи, превратившегося в замечательный подарок, который может спасти не только одного, но часто от шести до восьми потенциальных получателей. Я думаю, что это те вещи, о которых нам действительно нужно знать и узнавать, как лучше обучать людей и приводить людей к взаимопониманию. Я думаю, что Gift of Hope проделал замечательную работу в Иллинойсе, чтобы действительно повысить эту осведомленность, повысить уровень образования и, в конечном итоге, увеличить количество органов, доступных для трансплантации.
Это фантастика. И та статистика, которую вы только что упомянули, от шести до восьми человек, которым могут помочь пожертвования, невероятна. И это действительно показывает вам, как вы действительно можете повлиять на людей и помочь им, если у вас будет возможность сделать это.
Брэд, я хочу немного поговорить с вами о вашей ситуации. Потому что вы уникальны для этой группы тем, что являетесь получателем.
Да.
Печень, верно?
Да. Так что расскажите нам немного о своей истории и о том, как она появилась.
Ну, я долгое время был пациентом в больнице Чикагского университета. И мне поставили диагноз — и доктор Бейкер может подробнее рассказать о его медицинских особенностях — очень редкое заболевание, называемое первичным склерозирующим холангитом, из-за которого моя печень отказала. И если бы не очень щедрый человек, который … чья семья или они сами сделали выбор пожертвовать свои органы, меня бы здесь сегодня не было. И самое главное, вы знаете, что это никогда не было обо мне, это было о трех моих домашних девочках, которым пять лет и младше.
Я вижу эти фантастические картинки.
Ага.
У вас милые дети.
И теперь они тоже становятся больше. И еще я думаю о дюжине племянниц и племянников, если сложить все это. Так что для нашей семьи это действительно было потрясающе. И мы просто чувствуем себя благословленными каждый день.
Да, это потрясающая история. И, очевидно, здесь у вас все получилось. Ты выглядишь фантастически.
Честно говоря, в некотором роде я рад, что не вижу ни одной из старых картинок.Потому что я действительно выглядел другим человеком. Когда вы думаете о ком-то, кто очень болен и не выживет, я выгляжу именно так. Думаю, сейчас я в порядке.
Отлично.
Это удивительное благословение, и оно могло произойти только благодаря щедрости кого-то и его готовности делать пожертвования.
Знаешь, Ихеома, мы были на мероприятии. Я встретил вас на прошлой неделе на мероприятии, которое было действительно особенным и очень трогательным. И это был ужин в честь доноров.
Да.
Опять же, я думаю, что нужно подготовить почву для этого — потому что часто люди думают о донорстве органов, они думают о людях, получивших органы, — но очевидно, что есть семьи, которые сильно пострадали. на донорской стороне. И было действительно здорово видеть, как люди собираются вместе. И я думаю, у нас есть видео об этом, если мы сможем его прокрутить.
И это мне показалось довольно интересным. Это одеяло, которое люди шили вместе.Вы можете сказать нам, что это такое?
Да. Итак, Gift of Hope, несколько лет назад мы начали проект, в котором просили семьи доноров помочь нам создать лоскутное одеяло. Каждый квадрат на этом одеяле был создан семьей-донором, которая рассказывала что-то о своем любимом человеке. Это может быть картинка. Это может быть поговорка. Это может быть что угодно. И мы добавляем к этому одеялу каждый год. Мы стараемся создавать новые одеяла для разных больниц. И мы делаем это сейчас для Чикагского университета.
Одна из вещей, которая произошла — которую вы увидите здесь — это было довольно аккуратно, члены семьи делали открытки, которые вы все вешали, и я думаю, что они собираются побывать в разных местах по всему миру. больница, если не ошибаюсь.
Совершенно верно. Итак, это наша первая ежегодная семейная церемония поминовения доноров. И мы попросили всех членов нашей семьи сделать открытку еще раз, рассказывая что-нибудь о своем любимом человеке. И на каждом мероприятии-реципиенте мы будем делиться карточками наших донорских семей.
Да, некоторые из них там висят. И в чем опять значение свечей?
Итак, мы зажгли свечу за каждого донора тканей или органов в больнице за последние три года.И все присутствующие зажгли свечу в знак щедрости жертвователей и их семей.
Это было действительно трогательно. Одна из вещей, которая была интересна в этом мероприятии, заключалась в том, что членам семьи была предоставлена возможность встать и немного рассказать о своей ситуации. Была женщина, которая говорила — и давайте посмотрим ее клип. Она говорила о ней — я полагаю, она была реципиентом легких. Так что давайте послушаем это очень быстро.
[ВОСПРОИЗВЕДЕНИЕ ВИДЕО]
— И я жив по трем причинам — милость Бога, невероятный, щедрый, любящий дух моего донора и медицинский опыт моей команды трансплантологов здесь, в Чикагском университете.
[КОНЕЦ ВОСПРОИЗВЕДЕНИЯ]
А затем несколько членов семьи также рассказали о своих близких, которые сделали пожертвования, что снова было очень трогательно. И я просто считаю, что это было прекрасное мероприятие. И снимаю шляпу перед вами и вашей организацией, и всеми людьми, которые делают эту замечательную работу. Расскажите нам немного о процессе подбора донора органов реципиенту, если хотите, и о том, как это работает.
Хорошо, я начну, а потом передам доктору Бейкеру для подробностей.
Идеально.
Когда семья говорит нам «да» на донорство органов и тканей, мы тратим первые 24 часа на то, чтобы убедиться, что у нас есть правильные анализы крови, лабораторные работы, все, что нам нужно сделать, чтобы узнать больше об этом доноре. Затем мы подключаемся к United Network of Organ Sharing, которая представляет собой организацию, которая сообщает нам ожидающих получателей. А самые тяжелые пациенты подбираются с нашим подходящим донором. Весь этот процесс занимает от 24 до 48 часов. Я позволю докторуБейкер расскажет немного подробнее о некоторых его клинических аспектах. Но это начало процесса.
Когда мы получаем предложение, мы получаем предложения для наших пациентов с совместимой группой крови. И снова, как сказал Ихеома, мы должны в первую очередь посмотреть на самых больных, которые подходят для распределения органов в верхней части списка. И для нас важно действительно принимать продуманные решения о том, как лучше всего согласовать этот потенциальный подарок с тем, кто получит наибольшую выгоду. Это одна из настоящих привилегий хирурга-трансплантолога, которая, я думаю, позволяет нам действительно отличаться от других хирургических специальностей.Потому что мы не только заботимся о наших пациентах, но и несем ответственность за этот невероятно щедрый подарок, который люди дарят. И мы несем ответственность за их правильное размещение.
Да, это замечательный процесс, когда видишь конечный результат. Брэд, очевидно, является тому примером. Брэд, расскажи нам, если сможешь, расскажи, когда тебе оказали помощь. Каким был для вас процесс? И как сложно … Я понимаю, ты был немного сварливым.
[СМЕХ]
Я слышал это до того, как мы начали шоу.
Доктор Бейкер мог бы рассказать вам об этом больше.
[СМЕХ]
Я прошу пятого.
[СМЕХ]
Расскажите нам о процессе. Каково вам было работать над этим процессом здесь, в Медицинском университете Чикаго?
В больнице есть фантастика — очевидно, есть много разных органов, которые можно пожертвовать. Я могу сказать конкретно о трансплантации печени. В больнице работает фантастическая команда гепатологов. У них есть первоклассная бригада трансплантологов.И что делает больницу такой особенной, так это то, что люди работают вместе, чтобы обеспечить заботу о пациенте, заботу о семье пациента, чтобы все знали, что происходит, чтобы все были вовлечены в процесс.
Что касается меня, когда я узнал, что мне нужно пересадить печень, у меня было трое очень, очень, очень маленьких детей. И это было действительно очень страшное время. И возможность приходить к людям здесь и получать мнения экспертов, и когда им говорят, что это может сработать, это был просто потрясающий процесс.И я могу вам сказать, что по всей стране, безусловно, есть много очень хороших больничных систем. Но в любом другом месте я никогда не чувствовал себя лучше, чем здесь. И иногда я действительно удивляюсь, как мне так повезло.
Одна из вещей, которые вы упомянули, что я считаю важным, вы говорили о коммуникации. И я снова и снова слышал, разговаривая с пациентами и нашими врачами, что общение здесь так важно. И я не знаю, что так везде.Но я знаю, что он здесь. И держать не только пациента, но и его семью в курсе процесса, и как бы проходить через все этапы пути. Вы чувствовали себя так же, когда проходили через это?
Да, конечно. И я ценю этот вопрос. У меня действительно большая семья. Как я уже сказал, у меня есть три дочери, и куча племянниц и племянников, и четыре сестры, и два родителя, которые очень активны в моей жизни, и двое родственников мужа, которые очень активны в моей жизни, и моя жена, очевидно, тоже очень активен в моей жизни.И поэтому, когда вы получаете — хорошо это или плохо для доктора Бейкера, когда вы получаете Брэда Гудмана в качестве пациента, вы также получаете около 20 других людей.
[СМЕХ]
И все чувствовали, что о них заботятся так хорошо, что все всегда было под контролем. И хотя трансплантация печени и удаление основного органа из вашего тела и замены его другим — это очень пугающий процесс, но когда вы знаете, что у вас есть опыт, что люди делали это, это дает вам уровень — способность к уметь сохранять спокойствие в шторм.И люди, которые занимаются трансплантологией, скромно относятся к тому, что они делают. Но они часто действительно не знают, какое влияние они оказывают на жизнь других людей и на их способность жить, процветать и отдавать своему сообществу. И это действительно очень особенный вид медицины.
И Иеома, я полагаю, когда вы делаете свою работу, вы, вероятно, слышали подобные истории снова и снова. И должно быть очень трогательно узнать, как человек может повлиять на такое количество людей даже после их смерти.Вы можете немного поговорить об этом?
Совершенно верно. Одна из вещей, которые мы обнаружили в «Дар надежды» — и я вижу это каждый день, когда работаю с донорскими семьями, — это то, что ничто не меняет трагическую потерю любимого человека. Но возможность узнать, что часть из них живет с кем-то еще, может действительно изменить жизнь самой семьи. Многие из наших донорских семей считают своих близких героями. Потому что они спасли жизнь тому, кого даже не знают.В большинстве случаев они не знают и, возможно, никогда не узнают. Так что для меня это большая честь. Для меня большая честь работать с такими щедрыми людьми. Но это также так … Мне нравится видеть и сидеть рядом с Брэдом, потому что я вижу, чем на самом деле заканчивается это тяжелое решение. Это действительно меняет жизнь.
Еще один от зрителя, является ли живое донорство хорошим вариантом для тех, кто находится в очереди на лечение печени или почек?
Таким образом, живое донорство всегда является прекрасным вариантом для любого, кто включен в список доноров почек или печени.Живое пожертвование — это продолжение этого удивительного дара, который делают люди. В итоге люди действительно щедрые. Люди отличные духом. Они действительно выходят из себя, чтобы стать частью всего этого. Живое пожертвование — это очевидный способ сделать это, делая подарок и действительно видя его преимущества лично.
Итак, что касается почки, у всех — у большинства людей две почки. Вам нужен только один, чтобы вести очень здоровую жизнь. Итак, имеете ли вы право на пересадку почки, вы можете узнать в любом из ваших местных центров трансплантации.
Печень — это тоже потенциал для живого донорства. Вариантов живого пожертвования много. Есть варианты для молодых реципиентов, реципиентов в педиатрии, но также взрослые могут получить трансплантаты от живых доноров. Так что я считаю, что это чрезвычайно важная часть всего донорского процесса.
Это фантастика. Так что это от члена семьи Гудманов. «Мы любим вас, доктор Бейкер», — говорится в сообщении.
[СМЕХ]
Итак, поехали. Это мило.
Спасибо.
И на самом деле это был фантастический переход, ваш комментарий, сделанный минуту назад, о ситуации с живыми донорами к видео, которое у нас есть. И я хочу немного это настроить. Это история о мужчине, которому потребовалась почка. И снова, я думаю, когда люди думают о пожертвовании почки, они хорошо думают, как это повлияет на меня? И это отличная история, потому что эти двое — бегуны — и я не хочу все рассказывать. Давай просто прокатим и посмотрим.
[ВОСПРОИЗВЕДЕНИЕ ВИДЕО]
[ВОСПРОИЗВЕДЕНИЕ МУЗЫКИ]
— Мы оба снова бежим.Нам обоим очень хорошо.
— Я очень быстро устаю, потому что мои времена стали намного медленнее. Это один из первых проявившихся симптомов. У меня поликистоз почек, это наследственное заболевание. Кисты растут на почках и в конечном итоге как бы подавляют реальную функцию почек. Это просто потрясающая жертва. Унизительно видеть, что он готов к этому и просто отличный друг. И это просто да, я имею в виду, это просто потрясающе.
— Он действительно отличный парень.И, как я уже сказал, он никогда не оказывал на тебя никакого давления и как будто никогда не жаловался. Так что да, он действительно хороший парень. Так что моя почка нашла хороший дом.
— Рич не только участвовал, заботясь о себе, с точки зрения здорового питания, поддерживая свой вес в здоровом состоянии и оставаясь активным, он также участвовал в нашей программе «Чемпион живых доноров». Это уникальная программа Чикагского университета. И мы учим получателей, как рассказывать свою историю и как просить других потенциально пожертвовать орган.Это очень сложная вещь. Я имею в виду, вы не просите кого-нибудь одолжить вам чашку сахара. Вы просите кого-нибудь пройти хирургическую процедуру.
— Операция прошла хорошо. Успешно, мы оба снова на ходу, мы оба чувствуем себя очень хорошо, и мы оба очень довольны всем, что произошло в Чикагском университете.
— Это действительно одна из поистине альтруистических вещей, которые совершаются. Это подарок. Это дар жизни. И это величайший альтруистический дар.
[КОНЕЦ ВОСПРОИЗВЕДЕНИЯ]
И мне нравится эта история, потому что она показывает, что вы можете вести очень активную жизнь в качестве живого донора, а также какой это замечательный подарок. Еще несколько вопросов от зрителей.
Пациенты с высоким уровнем антител ждут дольше. Это почему?
Хочешь взять или мне?
Я позволю тебе взять это.
ОК. С иммунологической точки зрения, я полагаю, это в основном вопрос о трансплантации почки. Но, безусловно, для сердец это очень актуально, и для легких тоже.Таким образом, сенсибилизированные пациенты, которые подверглись воздействию других антител в результате беременности или переливания крови, становятся высокосенсибилизированными. Наш лист ожидания на пересадку почки составлен таким образом, чтобы действительно замечательно учитывать, насколько вы сенсибилизированы. Очевидно, что найти совпадение труднее, если у вас высокая чувствительность в списке. Но есть много способов уменьшить эту сенсибилизацию. И в Чикагском университете, например, мы участвуем во многих национальных исследованиях, изучающих способы снижения чувствительности людей, чтобы сократить время ожидания в списке, но, что более важно, улучшить их результаты в конечном итоге после трансплантации.
Интересно. Итак, вот вопрос, который я не ожидал, очень интересный вопрос. Этот человек является реципиентом двойного легкого, а также зарегистрированным донором и хочет знать, возможно ли повторную трансплантацию легких.
Отличный вопрос. Я думаю, что каждый поступающий донор проходит тщательную оценку Gift of Hope. Это настоящее искусство того, что они делают. Исходное предположение всегда таково, что кто-то является донором органов. Таким образом, хотя было бы очень необычно даже рассмотреть вопрос о повторной трансплантации этих легких, хотя мы никогда не скажем никогда, есть другие органы, которые могут рассматриваться для трансплантации, и, конечно же, ткани, которые могут рассматриваться для трансплантации.Поэтому мы призываем всех подписаться на роль донора органов, если вы хорошо осведомлены об этом процессе и действительно считаете, что это то, что вам удобно. Это прекрасное занятие. И спасибо за вопрос. И я думаю, что вернуть полученный подарок — это потрясающий импульс.
Да, это невероятная мысль.
Совершенно верно.
Ихеома, не могли бы вы объяснить, как работает лист ожидания национального органа?
Итак, когда такой человек, как Брэд, находится в ситуации, когда он знает, что ему понадобится орган, он идет в больницу, например U of C, и проходит полное обследование.Они проходят различные физические и психологические тесты, чтобы убедиться, что они готовы принять орган. Как только они попадают в список ожидания, они работают со своими врачами-трансплантологами, чтобы быть готовыми к возможному пожертвованию, когда у Gift of Hope будет подходящий донор. Это может занять короткий период времени или более длительный, в зависимости от медицинского профиля каждого отдельного пациента.
А Брэд, ты был в списке долгое время? Не могу вспомнить, спрашивал ли я вас об этом.
Ага. Раньше я запоминал точное количество дней, сколько дней я был в списке, и они двигались довольно медленно, если честно. Но я знаю, что прошло всего два года.
Ух ты.
Да, всего два года.
Так что поговорите с нами, Iheoma, если хотите, немного о том, как … мы уже упоминали возрастные ограничения, так что это было хорошо. Но какие органы и ткани больше всего нужны, когда вы смотрите на свой список?
Хорошо. Итак, в Иллинойсе, безусловно, люди ждут — самый большой процент людей, ожидающих в списке, ждут почки.Поэтому мы постоянно смотрим на людей, которые ждут органов брюшной полости, в частности, почек и печени. Но у нас большое количество людей ждут пересадки сердца, пересадки легких, пересадки поджелудочной железы. У нас даже есть люди, ожидающие пересадки кишечника. Итак, есть множество людей, множество органов, которым можно пересадить.
И ткани, хотя мы много говорим о донорстве органов, ткани также являются трансплантатами, изменяющими жизнь. У нас есть реципиенты-педиатры, которые ждут сердечных клапанов, которые на самом деле могут стать мостом к пересадке сердца.У нас есть люди, которые, особенно в Чикагском университете, являются ожоговым центром, которым нужна пересадка кожи. Также пересаживаются кость и хрящ. И, конечно же, пересадка роговицы для людей, страдающих диабетом, глаукомой и другими проблемами.
Ага. Итак, доктор Бейкер, я хотел немного развенчать здесь миф, потому что я думаю, что люди — опять же, одно из опасений, которые люди испытывают, если они опасаются пожертвовать органы, — это они беспокоятся, что, возможно, это повлияет на их лечение, которое они получают, если они попали в автомобильную аварию или что-то в этом роде.Не могли бы вы ответить на этот вопрос?
Итак, я думаю, что могу с полной уверенностью сказать, что никогда не будет ситуации, при которой лечение, которое вы получаете в условиях больницы, будет каким-либо образом изменено вашим решением стать донором органов. Gift of Hope невероятно добросовестен и подходит только тогда, когда у пациента явно нет других возможностей для получения медицинской помощи. Поэтому я хотел бы еще раз подчеркнуть, что это никоим образом не повлияет на медицинское обслуживание, которое вам будет оказано в каком-либо конкретном медицинском центре.
Так есть ли у донора и реципиента один и тот же врач?
Это интересный вопрос, потому что при живом донорстве мы очень осторожно разделяем хирургов и бригад на доноров и реципиентов.Причина этого в том, что живое пожертвование — это такой удивительный подарок, и действительно важно, чтобы у донора был защитник, эмоционально и профессионально отделенный от потребностей получателя. Хирург-донор должен учитывать только интересы и результаты донора, пока он проводит обследование, оценку, подбор, а затем, в конечном итоге, хирургическую помощь и послеоперационный уход. Таким образом, при живом донорстве хирурги-доноры и реципиенты всегда разделены.При донорстве умершего могут быть ситуации, когда хирургическое вмешательство совпадает.
И делается это, конечно, всегда с величайшим уважением и достоинством. И Iheoma, было интересно, что во время мероприятия, на которое я был, и которое вы вели, один из специалистов по закупкам встал и коротко выступил. И он упомянул, что даже время от времени они будут играть музыку, которая, может быть, нравится дарителю, что действительно тронуло меня, я должен быть честен с вами.
Итак, для каждого донора у нас есть так называемый тайм-аут.Мы просим все донорские семьи написать что-нибудь о своих близких, чем мы сможем поделиться с персоналом больницы, который будет извлекать органы их близких. А иногда и стихотворение. Часто это песня. И всегда в двух словах у нас есть шанс выразить нашу признательность как профессионалам, которые были удостоены щедрости этой семьи доноров.
И я должен сказать, как хирург, который участвовал в этом, это время, которое действительно является одной из самых замечательных частей работы хирурга-трансплантолога.Находиться в такой ситуации действительно унизительно.
Итак, у нас почти закончилось время, и вы все проделали фантастическую работу. Просто хочу знать, есть ли у вас какие-нибудь напутствия для наших зрителей.
Вкратце — это была действительно интересная и неожиданная поездка, чтобы стать пациентом после трансплантации печени и успешно. Но когда люди думают о том, собираются ли они пожертвовать свои органы, они должны думать, что такие люди, как я, которые в остальном молоды и здоровы, часто оказываются наиболее полезными для них.Это не люди, злоупотребляющие своим телом. Это просто люди, которым не повезло. И я могу сказать вам, люди моего возраста, я знаю племянника одного из моих хороших друзей, которому шесть лет, и он перенес операцию по пересадке печени и многие другие. И нет ничего более щедрого, чем быть донором органов.
Еще раз, хочу поблагодарить вас троих. Вы проделали фантастическую работу. Это все время, которое у нас есть на программу. Я хочу поблагодарить всех вас за прекрасные вопросы.Чтобы узнать больше, вы можете посетить наш веб-сайт uchicagomedicine.org или позвонить по телефону 888-824-0200, чтобы записаться на прием. Также не забывайте следить за обновлениями на нашей странице в Facebook, чтобы узнать о будущих программах At the Forefront Live. Еще раз спасибо за просмотр. Удачной недели.
Потенциал спасения жизни менее чем идеальных донорских почек
В 2017 году Трейси Эванс-Симмонс больше не могла избегать диализа из-за своих поврежденных почек. Она жила с заболеванием, известным как гломерулонефрит, которое нарушало ее функцию почек, с момента ее диагноза 16 лет назад.В течение последних трех лет почти каждую ночь она подключалась к машинам, которые заменяли ее функционирующие почки. Это всегда было временным решением. В конце концов, как предупредил ее нефролог, Эванс-Симмонс потребуется пересадка, чтобы обеспечить наилучшее качество жизни.
«Вы не можете находиться на диализе бесконечно долго», — сказала она.
Итак, 51-летний житель Шарлотты, Северная Каролина, обратился за доступом к листу ожидания трансплантации — первым шагом для пациентов с хронической болезнью почек, надеющихся на замену органа.Весной 2019 года ее добавили в список ожидания трансплантации в университете Уэйк-Форест.
Во время планового осмотра в Уэйк Форест в начале этого года, чтобы подтвердить свое право на трансплантацию, она узнала, что, хотя она неуклонно продвигалась вверх в списке ожидания, так как те, кто выше ее получили трансплантаты — или умерли во время ожидания, — она все еще была довольно низкой состав. Команда также сказала Эванс-Симмонс, что ее время ожидания, вероятно, будет больше, потому что было труднее найти совпадение для ее конкретной группы крови.Ее сердце упало.
Этот сериал является совместным продуктом Undark и Scientific American при поддержке гранта на подготовку отчетов Национального института управления здравоохранением.
И затем ее команда спросила Эванс-Симмонс о том, о чем она никогда не задумывалась: захочет ли она принять почку от донора, у которого был гепатит С, вирусная инфекция печени? Координатор по трансплантации сказал, что лист ожидания органов от доноров, инфицированных гепатитом С, обычно был короче — привлекательная морковка для того, кто только что узнал, что у нее, вероятно, будет длительный период ожидания.Эванс-Симмонс никогда не слышал о почках, инфицированных гепатитом С, и о том, какие риски они представляют. «Я сразу сказала:« Нет », — сказала она.
Во время двухчасовой поездки обратно в Шарлотту она позвонила члену семьи, который немедленно поискал в Интернете и описал Эванс-Симмонсу информацию, которую она нашла. Вариант она тоже обсуждала с мужем. По ее словам, Эванс-Симмонс хотела пересадку. Но вот чего она не могла решить, так это того, стоит ли дорого обходиться почка, инфицированная гепатитом С.
С тех пор, как 23 декабря 1954 года Джозеф Мюррей успешно пересадил первую почку от одного однояйцевого близнеца другому, потребность в органах всегда превышала их предложение. Даже с использованием новейших технологий сохранения органов в современной медицине около 13 американцев умирают каждый день в ожидании трансплантации почки.
Исторически основу донорской системы почек составляли молодые люди, внезапно умершие — например, в дорожно-транспортном происшествии или от огнестрельного ранения.Их органы тщательно проверяются на наличие болезней, и в случае обнаружения инфекции — или даже в тех случаях, когда она считается более вероятной, как в случае с органами жертв передозировки наркотиков, — органы обычно исключаются из рассмотрения для основного трубопровода трансплантации. Некоторые исследования показали, что США выбрасывают больший процент почек умерших доноров, чем в сравнительно развитых странах, таких как Франция.
Хирурги-трансплантологи, такие как Джейми Локк из Университета Алабамы в Бирмингеме, в первую очередь беспокоились о передаче вируса от трех патогенов, передающихся с кровью: ВИЧ, гепатита B или гепатита C.Последнее вызывало наибольшее беспокойство, поскольку было наиболее распространенным. По оценкам Центров по контролю и профилактике заболеваний, в 2016 году около 2,4 миллиона американцев жили с гепатитом С.
Однако рост опиоидной эпидемии заставил задуматься по-новому. С трагическим увеличением числа смертей от передозировки произошло аналогичное увеличение предложения доступных донорских органов — хотя и из демографических групп, которых врачи традиционно избегали. Но с появлением более качественных тестов на ВИЧ и гепатит С, а также с новым поколением противовирусных препаратов от гепатита С, которые лечат более 95 процентов инфицированных, теперь есть такие врачи, как Локк, и пациенты, такие как Эванс-Симмонс, — учитывая, что почки только всего несколько лет назад, никогда бы не был на столе.«Каждый год мы выбрасываем намного больше органов, инфицированных гепатитом С, чем используем. Так что, вместо того, чтобы выбрасывать их, могли бы мы на самом деле передать их кому-то, кто может принести пользу? — сказал Локк.
В острой стадии гепатит С часто протекает бессимптомно. Но поскольку он становится хроническим у более чем половины инфицированных людей, гепатит С может привести к циррозу или рубцеванию печени, раку и даже смерти. По иронии судьбы, это также может вызвать заболевание почек. И хотя большинство случаев излечимы — и некоторые люди выводят вирус из своего организма без лечения, — в 2016 году CDC было зарегистрировано не менее 15 700 смертей, связанных с гепатитом С.
Тем не менее, защитники говорят, что преимущества почек от доноров, инфицированных гепатитом С, значительно перевешивают риски. С учетом появления новых мощных лекарств для лечения и контроля вирусной инфекции, даже ранее отрицательный по гепатиту С реципиент почки с положительным гепатитом С гораздо чаще умирает в ожидании диализа, чем от инфицированной почки. И этот аргумент, похоже, набирает обороты: данные Сети закупки и трансплантации органов (OPTN) — государственно-частного партнерства под надзором Министерства здравоохранения и социальных служб, которое объединяет специалистов здравоохранения, работающих в США.Программа трансплантации S. показывает рост числа доноров почек с положительным результатом на гепатит С каждый год с 2011 г. по настоящее время.
Но даже при таком росте барьеры на пути к использованию этих неидеальных почек сохраняются — и не все эксперты одобряют их использование. Согласно опросу, опубликованному в журнале Kidney360 в ноябре, только 58 процентов ответивших программ по пересадке почки заявили, что они предлагают органы, положительные для гепатита С, неинфицированным реципиентам.
Дэвид Рот, нефролог из Университета Майами, как таковой не против использования почек от доноров, инфицированных гепатитом С, но он также обеспокоен тем, что отчаяние некоторых его пациентов отказаться от диализа может привести к их появлению. принимать менее звездную почку.По его словам, многие из его пациентов не имеют сложного медицинского образования, которое знакомит их с наукой, а это значит, что он несет ответственность за объяснение риска в терминах, которые они могут понять.
«Процесс принятия решений может быть скомпрометирован», — сказал Рот. «В медицине это очень опасно, потому что тогда пациенты идут по дороге, с которой они, возможно, не смогут выбраться. И это настоящая проблема ». Почти каждый человек, с которым разговаривал Эванс-Симмонс, придерживался своего мнения по этому поводу.Один из родственников сказал ей: «Не думаю, что тебе следует это делать». Врач в медицинском кабинете, где она работала, посоветовал Эванс-Симмонс пойти на это. Мнения, как она знала, были легкими, но ей придется смириться с исходом. Каждый вариант имел как свои преимущества, так и серьезные недостатки.
«Перспектива получить почку одновременно и волнует, и пугает», — сказала она. «Хотя я очень рад, что мне не придется каждую ночь заниматься сексом, я немного опасаюсь, что если я возьму эту почку, я не заболею гепатитом?»
Наряду с профессиональными медицинскими справками и фотографиями его семьи со стен кабинета Тимоти Пруэтта в Университете Миннесоты видны портреты Томаса Старзла и Джона Наджаряна, пионеров американской трансплантологии.По его словам, они напоминают ему о том, как эта область началась в 1950-х и 60-х годах — в то время, когда хирурги, такие как Старзл и Наджарян, пошли на невероятный риск, чтобы найти своим пациентам печень или почку, которые потенциально могли бы спасти их жизни. Хирурги, ищущие трансплантируемый орган, имели стандартные, но строгие критерии того, кем должны быть идеальные доноры, и классическим примером может быть человек моложе 35 лет без хронических заболеваний, погибший в автомобильной катастрофе. Считалось, что эта демографическая группа будет иметь самые здоровые органы, и те, которые, скорее всего, будут хорошо работать после стресса после трансплантации.
Проблема, по словам Пруэтта, в том, что «очень немногие люди умирают таким образом в этой стране». (По оценкам OPTN, только три из 1000 смертей допускают донорство органов.) «Наш донор по стандартным критериям, — сказал Пруэтт, — не является стандартной смертью».
Около половины американцев в настоящее время зарегистрированы в качестве доноров органов, по данным Donate Life America, некоммерческой группы по защите интересов доноров органов. Многие из них зарегистрировались с помощью знакомого флажка во время продления водительских прав.Но даже этот процент снижается из-за естественных препятствий, главным из которых является место смерти. Поскольку органы потенциального донора должны питаться богатой кислородом кровью, чтобы оставаться жизнеспособными, обычно только те потенциальные доноры, которые умирают в больнице, после того, как все потенциальные спасательные вмешательства были опробованы и потерпели неудачу, которые даже будут их органы считают — и планка обязательно высока. Бригада трансплантологов оценит состояние здоровья такого пациента, чтобы убедиться, что он является кандидатом на донорство органов и что причина его смерти не повредила его органы.В процессе оценки также проверяются на наличие заболеваний, передающихся с кровью, таких как гепатит B, гепатит C и ВИЧ, а также на недавнее рискованное поведение, такое как употребление инъекционных наркотиков.
Если они являются одним из немногих кандидатов, бригада трансплантологов обсудит варианты донорства с их семьей. Если умерший пациент санкционировал донорство или если ближайшие родственники пациента соглашаются на донорство, организация, занимающаяся закупкой органов, может предоставить информацию Объединенной сети обмена органами (UNOS) — частной некоммерческой организации, которая управляет OPTN для федеральное правительство — о группе крови и размере тела донора.Затем компьютерный алгоритм UNOS сопоставляет органы с получателями на основе типа крови и ткани, размера тела, того, насколько отчаянно кому-то нужен орган и как долго они ждали.
Если UNOS находит потенциальное совпадение, они отправляют электронное сообщение хирургу-трансплантологу реципиента, который может принять или отклонить орган. Если хирург решает не использовать почку (например, потому что хирург не считает, что она функционирует достаточно хорошо для пациента), UNOS переходит к следующему совпадению в списке и повторяет процесс до тех пор, пока хирург не согласится.Если какой-либо орган полностью отвергнут, пациент может никогда не узнать, что он доступен. В больнице донора хирурги извлекают органы, в которые затем вводят специальный раствор для удаления крови, упаковывают на льду и доставляют в больницу реципиента. Когда почка приближается к трансплантации, врачи могут провести дополнительные анализы для оценки ее функции и могут в последнюю минуту сообщить, что орган не подходит, даже после того, как потенциальный реципиент уже зарегистрировался в больнице.
Даже если врачи и адвокаты упорно трудились, чтобы расширить круг доноров, так и Starzl Наджарян начали выполнять трансплантацию 50 лет назад, спрос на органы далеко не превышает предложение, и нигде этот разрыв удручающий, чем в мире операций по пересадке почек.Около 750 000 американцев живут с терминальной стадией почечной недостаточности (ТПН), а это означает, что их почки больше не могут поддерживать их жизнь самостоятельно. Некоторые из этих людей слишком больны для трансплантации или не заинтересованы. Но по состоянию на декабрь 2020 года почти 92000 американцев находились в списке, ожидающем пересадки почки. И хотя живое донорство — когда член семьи или другой живой донор предоставляет почку больному реципиенту — помогло тысячам людей прекратить диализ, кто-то в Соединенных Штатах все еще умирает каждые 110 минут, ожидая, когда почка так и не появится.
С таким количеством пациентов, находящихся на грани смерти, хирурги годами раздвигали границы. В то время как нефрологи и хирурги-трансплантологи были — и продолжают быть — гораздо более разборчивыми при выборе донорских почек для детей и молодых людей, например, потому что этим органам нужно будет функционировать гораздо дольше, они пришли к выводу, что органы, которым не хватает идеала эпохи Старзла и Наджариана все еще может обеспечить пожилым реципиентам десятилетие качественной жизни. Чтобы предоставить хирургам-трансплантологам количественный показатель качества почек, в 2014 году был введен Индекс профиля доноров почек (KDPI).Индекс, основанный на данных о результатах трансплантации из системы отслеживания UNOS, объединяет информацию о доноре (его возраст, индекс массы тела, этническая принадлежность, функция почек, причина смерти и другие переменные состояния здоровья. KDPI варьируется от 0 до 100 процентов). , где 0 процентов — орган наилучшего качества. С другой стороны, показатель KDPI, равный 85 процентам, означает, что у органа риск неудачной трансплантации превышает 85 процентов восстановленных почек.
Со временем улучшенные иммунодепрессанты позволили расширить круг потенциальных партнеров без риска отторжения.Но всплеск смертности от передозировки опиоидов в США, начавшийся в конце 1990-х годов, привел к беспрецедентному притоку потенциальных донорских органов и поставил новые сложные вопросы для врачей-трансплантологов и потенциальных реципиентов. Поскольку большинство смертей от передозировки приходится на людей в возрасте от 25 до 34 лет, а органы в целом находятся в хорошей форме, большинство жертв передозировки могут стать идеальными донорами органов — с одним небольшим уловом. Люди, долгое время употреблявшие инъекционные наркотики, часто так же долго делились с другими потребителями, подвергая их различным инфекциям, передающимся через кровь.Глобальное исследование 2019 года показало, что около 40 процентов людей, употребляющих инъекционные наркотики, в настоящее время инфицированы вирусом гепатита С.
Такие показатели уже давно настораживают трансплантологов. В конце концов, первое поколение диагностических тестов, используемых для выявления инфекций гепатита С, основывалось на выявлении антител, вырабатываемых организмом в ответ на инфекцию. Но по оценкам CDC, для выработки достаточного количества антител для получения положительного результата теста может потребоваться от 8 до 11 недель, а это означает, что кто-то может быть инфицирован гепатитом С, но все равно иметь ложноотрицательный результат, потому что у них еще не выработалось достаточно антител для вирус.Большой промежуток между воздействием и положительными результатами тестов означал, что тот, кто вводит наркотики несколько раз в день, может подвергаться воздействию вируса несколько раз, но все равно тест отрицательный, пояснила Кристин Дюран, врач-инфекционист из Университета Джона Хопкинса. В результате CDC классифицировал орган любого человека, употребляющего инъекционные наркотики по немедицинским причинам, как орган с высоким риском.
Исследование, проведенное в 1998 году группой французских ученых, показало, насколько опасной может быть случайная инфекция гепатита С у реципиентов трансплантата почки.Исследователи из Hôpital Necker в Париже наблюдали за 499 пациентами, получившими почку в период с 1979 по 1994 год. Анализ крови пациентов на антитела к гепатиту C с момента трансплантации показал, что 22 процента уже инфицированы. Их анализ показал, что у этих пациентов была в 2,8 раза больше шансов умереть в течение периода наблюдения за исследованием, в основном из-за печеночной недостаточности и сепсиса. Ранние исследования, проведенные в США, показали, что результаты не были лучше, когда они оценивали трансплантацию почек от людей с положительным гепатитом С пожилым людям с отрицательным результатом.Согласно исследованию 2011 года, у семи из 13 пожилых людей, получавших почки от доноров с гепатитом С в период с 2003 по 2009 год, развилась положительная вирусная нагрузка гепатита С, и только шесть из них выжили через полтора года после трансплантации по сравнению с 85 процентами аналогичных пациентов. взрослые люди пожилого возраста, получившие почку от неинфицированного донора.
Но новые диагностические тесты на гепатит С, которые могут обнаружить вирус на очень низких уровнях, значительно сократили латентный период с шести месяцев до одной или двух недель, а также возможность непреднамеренного заражения гепатитом С через трансплантат, который номинально считался болезнью. -free тоже упало.По данным OPTN, вероятность того, что кто-то заразится вирусом гепатита С после ложноотрицательного теста, сейчас составляет примерно 1 из 1000. Примерно то же самое и с ВИЧ.
«У вас больше шансов получить удар молнии, чем заразиться от донора с повышенным риском», — сказал Дюран. Тем не менее, OPTN отмечает, что количество неожиданных передач от донорских органов увеличилось в последние годы, и рекомендует медицинским работникам с осторожностью относиться к отрицательным тестам.
Признавая улучшения в лечении гепатита С при трансплантации, U.Служба общественного здравоохранения S. Public Health Service, которая издает руководящие принципы под эгидой Министерства здравоохранения и социальных служб США для оценки органов и снижения риска передачи заболеваний в сети OPTN, в 2013 году начала использовать термин «донорский орган повышенного риска» вместо термина «высокий риск». использовался для лечения любого органа, полученного от кого-то, у кого был отрицательный результат на гепатит С и другие заболевания, но который отвечал одному или нескольким критериям фактора риска, включая введение инъекционных наркотиков по немедицинским причинам в течение последних 12 месяцев. Идея заключалась в том, чтобы сделать этикетку более точной и менее стигматизирующей, но это изменение не повлияло ни на доверие, ни на изменение.«Простое наложение этого ярлыка уменьшит — уменьшит вероятность того, что люди примут этот орган», — сказал Дюран.
Сопротивление исходит не только от пациентов. Действительно, сами врачи иногда не решаются использовать донорские органы повышенного риска, потому что они тоже могут переоценить риск заражения. Однако передача потенциально опасного органа снижает этот риск.
Однако за океаном ВИЧ заставил пересмотреть точку зрения.
Элми Мюллер, практикующий врач из Южной Африки, понимает, как вирус может разрушить организм.Хотя показатели снижаются, около 13 процентов населения страны инфицировано ВИЧ, и, как специалист по заболеваниям почек, многие пациенты Мюллера страдали от ВИЧ-ассоциированного заболевания почек. ВИЧ в их организме напрямую атакует почки, вызывая внезапную необратимую почечную недостаточность. Их единственная надежда на выживание — диализ и трансплантация. В 2001 году, когда Мюллер начал свою практику в Кейптауне, в Южной Африке было всего несколько диализных центров для лечения примерно 50-миллионного населения. По ее словам, диализ предназначен только для пациентов, которым может быть сделана трансплантация.Хотя новые антиретровирусные препараты превратили СПИД, наиболее распространенную стадию ВИЧ, из смертного приговора в хроническое заболевание в США и Европе, лекарства оставались недоступными намного дольше в Южной Африке. В результате любой человек с ВИЧ был де-факто лишен права на диализ — даже после того, как в 2004 году в стране стали доступны антиретровирусные препараты.
Для Мюллера это было пародией. «Я чувствовал, что пациенты с ВИЧ, как правило, довольно молоды, они были экономически активными людьми, и у них часто были молодые семьи.И мне показалось, что наши критерии диализа, исключение их было проблемой », — сказала она.
Мюллер не только приходилось наблюдать, как ее собственные ВИЧ-инфицированные пациенты с почечной недостаточностью умирают от потенциально поддающегося лечению состояния, она также видела, как в остальном здоровые почки от ВИЧ-положительных доноров отбрасываются. Для Мюллера решение было очевидным: трансплантировать ВИЧ-инфицированные почки ВИЧ-инфицированным пациентам, которые в них нуждались.
В 2008 году Мюллер сделал именно такую трансплантацию. Затем, примерно через месяц, она исполнила еще одну.Операции прошли с оглушительным успехом, но прежде чем Мюллер смогла насладиться своей победой, ей пришлось столкнуться с очень реальной реакцией начальства, считавшего ее работу пустой тратой ограниченных ресурсов здравоохранения. «Реакция на местном уровне была весьма негативной», — сказал Мюллер. Поддержка ее босса Дель Кана, а также нескольких местных жителей и многих международных врачей спасла ее работу и карьеру.
Но использование Мюллером «скомпрометированных» органов при трансплантации, тем не менее, нашло отклик во всем мире.Последующие исследования, опубликованные в Медицинском журнале Новой Англии, показали, что ВИЧ-положительные реципиенты Мюллера жили так же хорошо, как и их неинфицированные коллеги, что поднимает вопрос о том, может ли то же самое относиться к трансплантатам, связанным с инфекциями гепатита С.
Как раз в то время, когда была опубликована работа Мюллера о ВИЧ, на рынке появился новый препарат для лечения гепатита С, известный как противовирусные препараты прямого действия. По сравнению с существующей терапией, в которой использовались иммуностимуляторы, называемые интерферонами, новые лекарства были более эффективны в подавлении репликации вирусов и имели меньше побочных эффектов.Впервые, сказал Нирадж Десаи, хирургический директор по пересадке почек и поджелудочной железы и доцент хирургии в Johns Hopkins Medicine, врачи, лечащие людей с гепатитом С, могут говорить о лечении. Однако ключевой вопрос заключался в том, будут ли препараты эффективны у реципиентов трансплантата почки.
Было бы неэтично трансплантировать почку от гепатита С-положительного донора пациенту с отрицательным гепатитом С, не зная, подействуют ли лекарства, поэтому исследователи начали с набора небольшой группы реципиентов почечного трансплантата, у которых ранее был гепатит С. их трансплантация в контролируемом исследовании.Они обнаружили, что препараты подавляют болезнь у пациентов с трансплантатами так же хорошо, как и у здоровых взрослых. «Следующим шагом, — сказал Дюран, — был вопрос:« А как насчет того, чтобы на самом деле намеренно провести трансплантацию там, где, как вы знали, будет ожидаемая передача? »»
В нескольких испытаниях, в том числе в Университете Пенсильвании и в другом в Университете Джона Хопкинса, несколько пациентов просили сделать именно это. В обоих испытаниях пациентам бесплатно предоставлялись противовирусные препараты прямого действия в течение 12 недель.Испытание UPenn начало лечение препаратами после подтверждения передачи гепатита С после операции, тогда как участники Johns Hopkins приняли свою первую дозу непосредственно перед этим. Даже с учетом всех возможных рисков в обоих испытаниях не было проблем с поиском участников. Через год после трансплантации ни у одного из пациентов, участвовавших в исследованиях UPenn и Johns Hopkins, не развились какие-либо признаки и симптомы гепатита C. У некоторых даже не было никаких признаков вирусной РНК гепатита C в крови — признак того, насколько эффективны лекарства. по подавлению вирусной репликации, говорит Десаи, который вместе с Дюраном руководил исследованием Хопкинса.
«У нас был действительно хороший успех — 100 процентов успеха», — сказал Десаи. У него были веские основания полагать, что лекарства сработают, как он надеялся, но «доказательством является то, что у вас есть данные», — сказал он.
Исследования пациентов, которые получили гепатит С-положительные почки, но не участвовали в клинических испытаниях, были почти такими же хорошими. По словам Меган Сайз из Массачусетской больницы общего профиля, серьезное различие заключалось в том, что для некоторых пациентов их страховые компании одобряли дорогие лекарства только после положительного результата теста на гепатит C, несмотря на тот факт, что трансплантация практически гарантированно передает вирус.Хотя у пациентов наблюдались преходящие признаки нарушения функции печени, у всех в конце концов инфекция исчезла. В одном исследовании, впервые опубликованном в Интернете в августе, новые почки пациентов также остались здоровыми через шесть месяцев.
«Риск смерти во время ожидания в очереди на самом деле выше, чем риск смерти от одной из этих передаваемых инфекций», — сказал Майкл Айсон, врач-инфекционист из Северо-Западного университета, занимающийся трансплантацией. «Ограничивая использование этих органов, мы действительно могли причинить вред пациентам.”
Врач-инфекционист по трансплантологии Дэниел Каул из Мичиганского университета говорит, что с интересом наблюдал за этими испытаниями. Результаты показали, что новые противовирусные препараты сделали пересадку менее совершенных органов жизнеспособным вариантом — гораздо безопаснее, чем оставаться на диализе. Однако убедить пациентов — это совсем другое дело.
Действительно, там, где Кауль видел пользу, некоторые пациенты видели риск. Угрозы диализа были знакомы — многие из тех, кто фигурировал в списке трансплантатов, пытались их преодолеть годами.Однако о потенциально смертельной инфекции, особенно связанной с десятилетиями стигматизации, было совершенно неизвестно. В результате, согласно исследованию Кауля и его коллег, опубликованному в 2017 году в журнале Transplantation, каждый год отбрасывались сотни совершенно исправных органов, помеченных как «повышенный риск». С точки зрения пациента нетрудно понять, почему «повышенный риск» может быть проблематичным, говорит Кауль. Этот термин может создать впечатление, что вероятность заразиться гепатитом С от трансплантата составляет 10 или 20 процентов, тогда как на самом деле это больше похоже на 1 из 1000 — или 0.Вероятность 1 процент.
«Это намного ниже, чем риск органной недостаточности, и на самом деле, он, вероятно, примерно такой же, как риск заражения гепатитом С, если вы останетесь на диализе еще на год или два», — сказал Каул. «Таким образом, вы на самом деле не снижаете риск заражения гепатитом С, говоря« нет »этому органу повышенного риска, но вы увеличиваете риск смерти и никогда не получите трансплантат».
Это одна из причин, по словам Дэвида Классена, главного врача UNOS, что U.Служба общественного здравоохранения и OPTN отказываются называть эти органы «повышенным риском». В этом году Служба общественного здравоохранения выпустила новые руководящие принципы, включающие рекомендацию консультативного комитета по устранению терминологии «донор повышенного риска», которую OPTN планирует внедрить в марте. Согласно заявлению, предоставленному Undark Шридхаром В. Басавараджу, директором Управления по безопасности крови, органов и других тканей CDC, не рекомендуется использовать какой-либо конкретный термин для описания доноров с факторами риска.Вместо этого, в заявлении отмечалось, что «организации, закупающие органы, должны установить факторы риска доноров, если они возникают в течение 30 дней до донорства органов (например, если кто-то употреблял наркотики внутривенно в течение 30 дней до донорства органов), и передать эту информацию. в центры трансплантации. Центры трансплантологии должны в рамках стандартного информированного согласия разъяснять эту информацию реципиентам трансплантата ».
Классен говорит, что старый термин является пережитком дней до KDPI, когда органы считались либо «повышенным риском», либо не в бинарной парадигме, а не в спектре потенциального риска.Классен отметил, что орган практически любого донора может передать гепатит С, если кто-то заразился за несколько дней до смерти. И независимо от того, является ли донорская почка положительной на гепатит С или нет, появление противовирусных препаратов прямого действия значительно снизило риск заражения вирусом гепатита С, что еще больше сделало этот термин устаревшим.
Но для таких людей, как Эванс-Симмонс, проблема не в терминологии; ей предложили почку от донора, инфицированного гепатитом С.В группе поддержки трансплантологии Facebook Эванс-Симмонс прочитал историю одного плаката, который сказал, что взял орган от донора с положительным гепатитом С и впоследствии дал положительный результат сам, прежде чем его вылечили курсом противовирусных препаратов прямого действия.
«Хотя я чувствовал, хорошо, верю, что есть лекарство, но в то же время я не хочу иметь дело с гепатитом, помимо восстановления после серьезной операции и всего того, что приходит с лекарствами, которые вам нужно принимать», она сказала.
Торн, Эванс-Симмонс наткнулся на газетную статью, в которой описывалась Шэрон Прайс, 74-летняя пенсионерка, получившая первую донорскую почку с положительным гепатитом С в Atrium Health, крупнейшей системе здравоохранения Шарлотты, в 2019 году.Эванс-Симмонс вспоминал, что у Прайса были внуки, и у него все было хорошо. Принятие этой почки означало, что Прайс смог получить трансплантат до того, как ему когда-либо пришлось начинать диализ. Он начал принимать противовирусные препараты от гепатита С сразу после трансплантации, и на сегодняшний день у него не было побочных эффектов от лечения или от вируса.
«У меня нет никаких оговорок — вообще никаких — по поводу гепатита С почек», — сказал Прайс в последующем телефонном разговоре с Undark.
Тем не менее, есть нерешенные проблемы.С одной стороны, нефролог из Университета Майами Рот говорит, что он поддерживает идею использования гепатит C-положительных и других донорских органов, которые функционируют нормально, но не в первозданном состоянии. По его словам, это один из способов частично облегчить хроническую нехватку органов в стране. Но Рот обеспокоен тем, что некоторые пациенты могут быть настолько заинтересованы в том, чтобы избежать тягот диализа, что они готовы принять субпопулярную почку.
«Когда у вас есть группа пациентов, которые уязвимы в этом отношении, мы действительно обязаны нарисовать очень четкую картину», — сказал Рот.«Многие из них так стремятся прекратить диализ, что принимают многие вещи, которые, возможно, не уверены на 100 процентов в том, что они принимают, и я думаю, что с этим нужно быть очень осторожным».
Хотя исследования населения в целом показывают, что показатели излечения от противовирусных препаратов прямого действия колеблются на уровне более 95 процентов — высокий показатель, особенно по сравнению с предыдущими показателями излечения от гепатита С, — это все еще не 100 процентов. Сисе признала, что два участника одного из испытаний Сисе не излечились после единственного курса противовирусных препаратов прямого действия, хотя оба были излечены после следующего курса.Другой проблемой может быть развитие устойчивости к противовирусным препаратам, особенно когда ученые пробуют более короткие курсы лечения. «Чем больше времени вирус должен существовать в чьем-то организме, либо если только подвергать пациентов чрезвычайно коротким курсам терапии, это потенциально может вызвать резистентность», — сказал Сис.
В обзоре 2018 года, опубликованном в журнале Clinical Liver Disease, команда хирургов-трансплантологов и врачей из Пенсильванского университета утверждала, что в настоящее время органы от доноров с положительным гепатитом С следует использовать только в рамках официальных клинических исследований.Авторы писали, что в процедурах слишком много неизвестного, включая лучшие протоколы того, какие противовирусные препараты и как долго принимать, а также долгосрочные результаты тех, кто получил эти почки. Учитывая, насколько мало исследователи знают об использовании почек от доноров, инфицированных гепатитом С, авторы писали: «Без достаточных знаний для разработки всеобъемлющих планов посттрансплантационного лечения любое дальнейшее использование доноров, инфицированных ВГС, будь то через протокол исследования или что-то подобное — так называемый стандарт лечения, возможно, эксперимент.В следующем году гепатолог Дэвид Голдберг, один из соавторов этого обзора, принял участие в совещании, на котором были выработаны консенсусные мнения об использовании таких органов, одно из которых предполагало трансплантацию положительных по гепатиту С органов в гепатит С-отрицательные органы. пациенты разрешены, пока есть «строгое информированное согласие».
Но все оставшиеся квалификаторы по-прежнему принимают решение признать несовершенный орган весомым для пациентов, страдающих заболеванием почек и находящихся в условиях диализа.Эванс-Симмонс говорит, что она рассматривала возможность сожаления — как о том, приняла ли она почку с положительным результатом на гепатит С, так и о том, что она этого не сделает. Но после дополнительных разговоров со своим нефрологом и семьей она решила добавить свое имя в список людей, желающих рассмотреть возможность получения почки от донора с положительным гепатитом С.
Это не исключало ее из другого, «обычного» списка, и не обязывало ее принять почку. Ее поставщику медицинского страхования также необходимо согласиться оплатить высокую стоимость противовирусных препаратов прямого действия, прежде чем Эванс-Симмонс сможет получить почку от донора, инфицированного гепатитом С.
Она все еще не на 100 процентов убеждена в своей идее, но, ожидая того дня, когда зазвонит телефон с новостями о доступной почке — любой почке, — Эванс-Симмонс говорит, что она сохраняет непредвзятость. «Это все еще очень беспокоит меня», — сказала она о перспективе получения почки от донора с положительным результатом на гепатит С. «Но в то же время я лучше попробую это, чем буду на диализе».
Что нужно знать потенциальным донорам о донорстве живой почки | Transplant
Поп-певица Селена Гомес в середине сентября 2017 года поделилась личными новостями, которые шокировали ее поклонников: 25-летней девушке недавно сделали пересадку почки из-за осложнений волчанки, хронического аутоиммунного заболевания.А донор? Ее лучшая подруга, 29-летняя актриса Франсия Раиса.
Начали поступать вопросы о состоянии старлетки: Как у такого молодого человека может быть почечная недостаточность? Какой теперь будет жизнь Раисы с одной почкой?
Хотя история Гомес была громкой, ее ситуация на самом деле довольно обычная. По данным United Network for Organ Sharing (UNOS), в октябре 2017 года в листе ожидания по поводу почки стояло более 96000 человек. А в 2016 году почти 30 процентов из более чем 19 000 почек, пересаженных в США.С. произошла от живых доноров почек, таких как Раиса — людей с двумя здоровыми почками, которым добровольно удалили одну для трансплантации человеку, у которого отказали почки.
Для тех, кому нужна трансплантация почки, очень важно попросить любимого человека или друга. Точно так же это огромный подарок, когда даритель соглашается. Живое донорство почки может быть действительно прекрасным, связывающим переживанием. А донорство почек от живых организмов невероятно безопасно для доноров — менее 1 процента доноров сами перейдут на диализ в будущем, что лишь немного выше среднего риска для человека с двумя здоровыми почками.
Но не каждый может пожертвовать почку. Требуется строгий скрининг, и у потенциальных доноров часто возникает множество вопросов об их праве на участие и о том, как донорство повлияет на их здоровье в будущем. Давайте рассмотрим некоторые из часто задаваемых вопросов, а также факторы риска и преимущества живого донорства почки.
Что лучше для друга или любимого сделать пожертвование, чем для незнакомца?
Не обязательно лучше, но иногда проще.Многие из нас хотели бы помочь нуждающемуся члену семьи, пожертвовав почку. Но мы часто видим пожилых людей, которые отказываются брать почку у своего сына, дочери или супруга. Они предпочтут дождаться списка трансплантатов, чем подвергнуть члена семьи предполагаемому риску. К сожалению, людям часто приходится ждать несколько лет в списке трансплантатов, чтобы получить почку. Согласно данным Сети доноров почек, ежегодно 4500 человек умирают, находясь в очереди на пересадку почки. Одна тяжелая инфекция, когда пациент находится на диализе, может вызвать болезнь, от которой он или она не выздоровеют.
Донорство живой почки — невероятно избирательный и безопасный процесс. Менее 4 процентов живых доноров с 2006 по 2008 год испытали осложнения, которые потребовали медицинского вмешательства или госпитализации через шесть недель после сдачи крови.
Мы просто не позволяем людям жертвовать почки, если мы думаем, что их здоровье в будущем будет под угрозой, даже если получателем является тот, кого они действительно любят. Фактически, мы (группа оценки доноров) не встречаемся с потенциальными получателями, чтобы весь процесс оценки был полностью отделен от него или нее.Это сделано для того, чтобы избежать конфликта интересов, который может повлиять на решение о праве донора. Моя главная цель в моей роли в нашей бригаде нефрологов-трансплантологов — это безопасность донора. Мы определяем, кто может безопасно делать пожертвования, с помощью нашего строгого процесса подачи заявок.
Как узнать, безопасно ли пожертвовать почку?
Здесь, в Юго-Западном Юго-Западном университете, первым шагом в нашем процессе проверки потенциальных доноров является подача заявки на донорство почки. Это приложение позволяет принять участие более широкой сети потенциальных доноров, даже если они проживают по всей стране от получателя. Относительно здоровый человек в возрасте от 30 до 50 лет, скорее всего, пролетит сквозь форму. Приложение запрашивает основные данные о состоянии здоровья, такие как возраст, рост и вес. Мы также просим предоставить личный анамнез, особенно в отношении заболеваний, которые могут привести к проблемам с почками в будущем, например:
- СПИД / ВИЧ
- Рак
- Диабет
- Болезнь сердца
- Гепатит
- Высокое кровяное давление
- Заболевание почек
- Камни в почках
- Ожирение
- Курение или вейпинг
- Проблемы с мочеиспусканием
Ожирение и курение могут быть исключением для некоторых потенциальных доноров, поскольку эти факторы риска иногда можно обратить вспять. Курильщики и вейперы могут бросить курить с помощью врача и могут подать заявление повторно, в зависимости от их общего состояния здоровья.
Иногда мы отказываем потенциальным донорам, которые не страдают ожирением, но имеют умеренный избыточный вес и факторы риска других заболеваний, таких как диабет или высокое кровяное давление.Если потенциальный донор в возрасте 30 лет с избыточным весом и факторами риска высокого кровяного давления или СД и со значительным увеличением веса в будущем будет подвержен более высокому риску заболевания, повреждающего почки, такого как диабет и высокое кровяное давление. Если у потенциального донора сегодня нет других факторов риска, кроме избыточного веса, человек может обратиться к врачу или специалисту, чтобы начать худеть, а затем снова подать заявление.
На самом деле мы довольно часто видим заявителей на возврат. Для кого-то может быть сложно бросить курить или похудеть, но спасение жизни другого человека — довольно серьезная мотивация!
Какие анализы мне нужно сдать, если я хочу пожертвовать почку?
Мы тестируем потенциальных доноров.Некоторые из молодых доноров, которые приходят к нам, никогда раньше даже не обращались к врачу первичной медико-санитарной помощи, так что это может быть шоком! Сначала мы связываемся с потенциальными донорами, которые подали онлайн-заявку, чтобы мы могли проверить их историю приема лекарств и операций. Если они выглядят приемлемыми, мы просим их провести лабораторную работу. Мы запрашиваем лабораторные работы до того, как потенциальные доноры приедут к нам, по двум причинам: это проще и экономит время и деньги в поездках. Лабораторная работа будет включать анализ крови и мочи для проверки функции почек, показателей крови и урологического здоровья, а также для выявления дополнительных медицинских проблем.
Многие доноры хотят знать, кто оплачивает все это тестирование. Страховка получателя должна покрывать медицинские расходы донора, включая обследование, операцию и ограниченные контрольные визиты и анализы. Донору, возможно, придется заплатить за последующие услуги, если в результате донорства возникнут проблемы со здоровьем. Имейте в виду, что страховка донора также может не покрыть эти расходы. Также имейте в виду, что страховка получателя обычно не покрывает проживание, транспорт, потерю заработной платы или уход за детьми.С финансовыми вопросами и проблемами следует обращаться к социальному работнику центра трансплантологии. Помощь также можно получить через Национальный центр помощи живым донорам.
Мы приглашаем потенциальных доноров, прошедших лабораторное тестирование, в Юго-Западный университет штата Калифорния для двухдневного дальнейшего обследования. Кажется, это много, потому что это так. Мы хотим быть абсолютно уверены в том, что доноры достаточно здоровы, чтобы делать пожертвования, и чтобы они были полностью довольны своим решением участвовать.
Когда потенциальные доноры прибывают в университетский городок, они встречаются с социальным работником и посещают учебный класс для обзора всего процесса.Они также проводят часть первого дня, встречаясь с двумя членами нашей команды:
- Нашим защитником живых доноров, который гарантирует, что доноры понимают процесс и получают соответствующую информацию относительно информированного согласия, хирургических и медицинских рисков и последующих действий требования.
- Наш фармацевт по трансплантологии, который расскажет, как лекарства, которые в настоящее время принимают доноры, влияют на их функцию почек, а также лекарства, которых следует избегать. Некоторые из них включают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
Я говорю потенциальным донорам, что их встреча со мной — самая сложная часть всего процесса. Я последний человек, которого они видят, прежде чем мы дадим добро на пожертвование. Их сеансы со мной включают подробные медицинские и личные обзоры и обследования, с детства до настоящего времени, а также прогнозное моделирование для оценки их будущих рисков почек на основе этой информации.Мы также обсуждаем будущие риски заболевания почек и важность долгосрочного наблюдения для наблюдения за их общим состоянием здоровья.
Каково долгосрочное влияние на донора, живущего с одной почкой?
Хотя многие потенциальные доноры могут чувствовать себя эгоистичными, если они беспокоятся о своем будущем здоровье после пожертвования, я уверяю их, что это определенно не так. На самом деле, это обычное дело среди потенциальных доноров и врачей. Хотя мне очень нравится моя работа, я шучу, что каждый год, когда я работаю на этой должности, я старею на 10 лет. Удивительно, но больше всего меня беспокоят потенциальные доноры не старше 50 лет. Это те, кто моложе 40 лет и здоровы. Хотя сейчас эти доноры здоровы, мы не можем предсказать со 100-процентной уверенностью, что через 20 лет у них не разовьется диабет или высокое кровяное давление, или что они не попадут в автомобильную аварию, которая повредит их оставшуюся почку.
Что мы действительно знаем, так это то, что риск развития почечных осложнений у донора в более позднем возрасте лишь немного выше, чем у здоровых людей, которые не сдают кровь.Причина этого в том, что мы очень избирательны в том, кто может делать пожертвования. И мы внимательно следим за донорами в течение как минимум двух лет после донорства, чтобы гарантировать, что их качество жизни на уровне или выше, чем было раньше. Кроме того, мы рекомендуем им обратиться к врачу первичной медико-санитарной помощи, чтобы они оставались здоровыми.
Мы также подробно говорим с женщинами-потенциальными донорами о беременности. По большей части их риск осложнений во время беременности не отличается от риска для населения в целом. Исследования показали, что предыдущие доноры имеют более высокий риск высокого кровяного давления во время беременности (также известного как гестационная гипертензия) и преэклампсии.Женщины детородного возраста не исключаются из донорства, но это важное соображение, которое следует обсудить с их супругами, и их акушеры должны быть проинформированы о планах на беременность при жизни с одной почкой. Тем не менее, многие женщины продолжают делать пожертвования, и я попросила нескольких писем написать мне, что через несколько лет у них родятся беспрепятственные дети.
После пожертвования большинство доноров могут довольно быстро вернуться к своей обычной деятельности. Многие из жертвователей, которых мы видели в UT Southwestern, являются спортсменами, и в течение нескольких месяцев они могут вернуться к бегу, йоге, плаванию и многому другому.Я призываю тяжелоатлетов медленно возвращаться в спорт, чтобы избежать травм, и мы советуем всем спортсменам быть осторожными с потреблением белка, потому что слишком много белка может повлиять на функцию почек. Мой главный совет по возобновлению занятий спортом — не делать ничего, что может повысить кровяное давление вашей мамы — например, прыжки с парашютом или прыжки с тарзанки — без предварительной консультации с врачом!
Потенциальные доноры также часто спрашивают, нужно ли им бросить пить. Общественное пьянство — это нормально, но следует избегать пьянства (это более одного напитка в день для женщин и более двух напитков в день для мужчин).
Большинство доноров могут вернуться к работе через четыре-шесть недель. Мы помогаем любым потенциальным донорам, которые нуждаются в особом приспособлении — например, тем, у кого работа требует тяжелой работы — проработать эти детали, прежде чем они решат сделать пожертвование.
Что, если бы меня попросили сделать пожертвование, но я действительно не хочу?
Эта ситуация действительно разозлила меня от имени донора. Никто никогда не должен принуждать или запугивать кого-либо, чтобы он пожертвовал почку, независимо от состояния здоровья или семейного положения.Это решение должен принимать только потенциальный донор.Если кто-то оказывает давление на донора, будь то друг, член семьи или даже врач, я хочу знать это. Мы абсолютно не позволим делать пожертвования никому, кто не на 100 процентов удовлетворен этим решением и кого мы не уверены на 100 процентов, на кого не оказывается давление.
Чтобы бороться с этой уродливой ситуацией, все потенциальные доноры встречаются с социальным работником, а также с нашим живым защитником доноров, психологом, работающим независимо от программы трансплантации UT Southwestern.Защитник — это еще одна пара глаз и ушей, которая помогает донорам понять краткосрочные и долгосрочные риски и преимущества. И если доноры скажут «да» на пожертвование, но передумают, даже в день операции, это нормально.
Каковы преимущества донорства почки для доноров?
Хотя удаление органа вряд ли может улучшить качество жизни человека, именно это и происходит со многими донорами. Во-первых, они навсегда разделяют особую связь с кем-то, с кем невозможно сравниться.Во-вторых, они проходят тщательную подготовку по вопросам здоровья и благополучия до и после донорства, часто узнавая то, чего они никогда не знали. Люди часто отказываются от нездоровых привычек, чтобы делать пожертвования, таких как курение, чрезмерное употребление алкоголя или нездоровая диета. Я заставлял жертвователей терять целых 30 фунтов, чтобы сделать пожертвования. Позже они сказали мне, что никогда не думали, что смогут похудеть так сильно, и что у них была мотивация поддерживать его.
В-третьих, они получают возможность защищать интересы других. В 2017 году у нас был наш первый «альтруистический» донор почки в Юго-Западном университете штата Вашингтон — она не думала о конкретном доноре и хотела отдать себя, чтобы помочь кому-то другому.Этот человек связался с нами, потому что она сказала, что провела свое исследование и была впечатлена опытом наших врачей и уровнем обслуживания, которое мы предоставляем потенциальным донорам. Хотя у нее не было любимого человека или друга, нуждающегося в почке, она очень хотела пожертвовать ее, чтобы помочь нуждающемуся незнакомцу.
Мы провели ее через стандартный процесс подачи заявления, и она прошла успешно. На сегодняшний день она через восемь месяцев после операции и вернулась к своему обычному распорядку, при этом она является замечательным защитником живого донорства почки.
Донорство живой почки невозможно без команды разноплановых специалистов, которые так же увлечены программой, как и заботой о пациентах. Я благодарен своим коллегам по кардиологии, эндокринологии и другим специалистам, которые регулярно работают в своих клинических графиках потенциальных доноров, нуждающихся в специальном тестировании. Мы предоставляем нашим потенциальным донорам лечение «рок-звездой», потому что это меньшее, что мы можем сделать для того огромного подарка, который они преподносят сами.
Хотите стать донором почки? Запросите встречу с нашей командой трансплантологов для получения дополнительной информации.
Пересадка почки — NHS
Трансплантация почки — это перенос здоровой почки от одного человека в тело человека, у которого функция почек недостаточна или отсутствует.
Основная роль почек — фильтровать отходы из крови и превращать их в мочу. Если почки теряют эту способность, могут накапливаться продукты жизнедеятельности, что потенциально опасно для жизни.
Эта потеря функции почек, известная как терминальная стадия хронической болезни почек или почечная недостаточность, является наиболее частой причиной необходимости пересадки почки.
Можно частично воспроизвести функции почек с помощью процедуры фильтрации крови, известной как диализ. Однако это может быть неудобно и отнимать много времени, поэтому трансплантация почки является методом выбора при почечной недостаточности, когда это возможно.
Информация:Совет по коронавирусу
Кому может быть сделана пересадка почки?
Большинство людей, которым требуется пересадка почки, могут ее сделать, независимо от их возраста, если:
- они достаточно хорошо себя чувствуют, чтобы выдержать последствия операции
- трансплантат имеет относительно хорошие шансы на успех
- человек готов соблюдать рекомендуемые процедуры, необходимые после трансплантации, такие как прием иммунодепрессантов и регулярные контрольные визиты
Причины, по которым выполнение трансплантации может быть небезопасным или эффективным, включают наличие продолжающейся инфекции ( это необходимо сначала вылечить), тяжелое заболевание сердца, рак, распространившийся на несколько частей вашего тела, или СПИД.
Пожертвование почек
В отличие от многих других типов донорства органов, пожертвовать почку можно при жизни, потому что для выживания вам нужна только 1 почка. Это называется живым пожертвованием.
Люди, которые хотят считаться донорами почки, проходят тщательное тестирование, чтобы убедиться, что они являются подходящими донорами и подходят для операции, необходимой для удаления почки.
В идеале живые доноры поступают от близких родственников, потому что они с большей вероятностью будут иметь тот же тип ткани и группу крови, что и реципиент, что снижает риск отторжения почки организмом.
Донорство почек также возможно от людей, которые недавно умерли. Это называется донорством почки от умершего. Однако у этого типа донорства почки немного меньше шансов на долгосрочный успех.
Подробнее о пожертвовании почки.
Ожидание почки
Людям, которым требуется пересадка почки, но у которых нет подходящего живого донора, придется подождать, пока не появится подходящая почка умершего донора.
В среднем время ожидания трансплантации почки от умершего донора составляет от 2 с половиной до 3 лет. Время ожидания так велико, потому что спрос на донорские почки в Великобритании намного превышает доступное предложение доноров.
Доноры почек особенно востребованы от людей небелого этнического происхождения, поскольку заболеваемость почек особенно высока у людей этнического происхождения из Южной Азии, Африки и Карибского бассейна. Однако доноров из этих сообществ не так много.
Подробнее о листе ожидания трансплантации почки.
Процедура трансплантации
Если вы получите почку от живого донора, это будет тщательно спланированная операция.
Если вы ждете умершую донорскую почку, центр трансплантологии свяжется с вами, когда подходящая почка появится. Это может произойти в любое время дня и ночи. Персонал центра проверит, что у вас нет новых проблем со здоровьем, и попросит вас отправиться в центр, где будут проведены заключительные проверки, чтобы убедиться, что трансплантация будет продолжена.
Затем вам предстоит операция по вставке новой почки и соединению ее с кровеносными сосудами и мочевым пузырем. Новая почка будет помещена в нижнюю часть живота (живот). Ваши собственные почки обычно остаются на месте.
Трансплантация почки — это серьезная хирургическая процедура с широким диапазоном потенциальных рисков. В краткосрочной перспективе эти риски включают образование тромбов и инфекцию. Более долгосрочные проблемы, в том числе диабет и повышенный риск инфекций, обычно связаны с лекарствами, которые необходимо принимать, чтобы снизить вероятность отторжения.
Из-за риска дальнейших проблем людям, перенесшим трансплантацию почки, требуются регулярные осмотры на всю оставшуюся жизнь.
Узнайте больше о том, что происходит во время трансплантации почки, и о рисках, связанных с трансплантацией почки.
Жизнь с трансплантатом почки
Ведение здорового образа жизни после трансплантации почки значительно снижает риск осложнений.
Таким образом, вам рекомендуется:
- бросить курить, если вы курите
- придерживаться здоровой диеты
- похудеть, если у вас избыточный вес или ожирение
- принять меры для снижения риска развития инфекций
Подробнее о живущие с трансплантатом.
Сколько длится пересадка почек?
На продолжительность жизни пересаженной почки влияет ряд факторов.
К ним относятся: получена ли почка от живого донора, насколько хорошо почка соответствует группе крови и типу ткани, а также возраст и общее состояние здоровья человека, получающего донорскую кровь.
Если у вас неудачная трансплантация почки, вы обычно можете быть внесены в лист ожидания на повторную трансплантацию.Тем временем вам может потребоваться диализ.
Регистр доноров органов NHS
В Великобритании для сдачи органов требуется согласие. Человек может дать свое согласие стать донором органов после смерти, присоединившись к Реестру доноров органов NHS или обсудив свои пожелания с близкими.
В качестве альтернативы, органы человека могут быть переданы в дар, если после его смерти будет получено согласие уполномоченного лица, например, родственника или друга.
Присоединиться к Реестру доноров органов NHS можно быстро и просто, и это займет всего несколько минут вашего времени. Вы можете удалить себя из реестра в любое время и указать, что вы готовы пожертвовать.
Последняя проверка страницы: 20 августа 2018 г.
Срок следующего рассмотрения: 20 августа 2021 г.
Живое донорство почки
Поскольку больница Froedtert стремится сделать трансплантацию доступной для всех пациентов-кандидатов, наша программа живого донора почки помогает удовлетворить острую потребность в органах.Он также предлагает опыт ухода за пациентами-живыми донорами, что делает этот опыт «беспроигрышным» для доноров и реципиентов.
Донорство живой почки возможно, если живой человек жертвует почку кому-то, кому нужна трансплантация. Оставшаяся у донора почка способна адекватно выводить отходы из организма. Донорство одной почки является наиболее часто выполняемой процедурой от живого донора и происходит все чаще из-за растущей потребности в почках для трансплантации. Доноры не обязательно должны быть биологически связаны с реципиентом, чтобы делать пожертвования.
Достаточно нескольких простых шагов, чтобы узнать больше о том, как стать живым донором трансплантата почки.
Живые доноры почек увеличивают возможности трансплантации
Если для кандидата на трансплантацию подтвержден живой донор, кандидат может быть удален из списка ожидания почки умершего донора. Это впоследствии сокращает время ожидания в списке для другого кандидата. Если кандидат не подходит, но все же готов сделать пожертвование, наше участие в программах обмена почек через Национальный реестр почек (НКР) и Объединенную сеть по обмену органами (UNOS) обеспечивает пул доноров по всей стране.В НКР проводится больше обменных трансплантатов, чем в любой другой программе обмена в мире. UNOS — это частная некоммерческая организация, работающая по контракту с федеральным правительством для управления системой трансплантации органов в стране.
Эксперты по уходу за живыми донорами почек
Десятилетия передового опыта в хирургии почек делают больницу Froedtert признанным лидером в области предоставления донорам трансплантата почки выдающихся результатов, исключительного ухода и пожизненного послеоперационного ухода. Специализированные координаторы по трансплантации проводят с донорами все этапы, связанные с донорством, и остаются рядом с ними после донорства, чтобы поддержать их выздоровление.
Все операции по донорству в больнице Froedtert проводятся лапароскопически — без большого разреза — что означает более быстрое выздоровление и минимальное образование рубцов. Специалисты по уходу за донорами почек привлекаются до, во время и после операции, а забота о донорах проводится в больничном отделении, предназначенном для пациентов с трансплантатами. Узнайте больше об опыте доноров почек.
Живое пожертвование повышает показатели успешности трансплантации почки
Десятилетняя выживаемость трансплантата (органа) для почек, полученных от живого донора, на 15 процентов выше, чем для почек, полученных от умершего донора, по данным U.S. Сеть по закупке и трансплантации органов (OPTN) и Научный регистр реципиентов трансплантата (SRTR). Есть много причин, по которым донорство живой почки улучшает результаты и является предпочтительным подходом к трансплантации почки.
- Оптимальное здоровье для донора и реципиента — Трансплантация от живого донора может быть тщательно спланирована, чтобы реципиент и донор были в наилучшем состоянии.
- Живые доноры проходят оценку в соответствии со строгими правилами, и доноры с потенциальными медицинскими проблемами не принимаются.
- Почки, взятые у живых доноров, находятся в отличном состоянии и сразу же пересаживаются, что сводит к минимуму возможное повреждение органа.
- Трансплантация от живого донора может быть выполнена «упреждающе» — до того, как состояние кандидата на трансплантацию ухудшится и потребуется диализ, — что может сказаться на здоровье кандидата и повлиять на результаты.
- Меньше шансов на отторжение — Тестирование перед операцией гарантирует, что почка донора будет более подходящей для реципиента и менее уязвимой для отторжения.
- Эмоциональная мотивация к самообслуживанию после трансплантации — Реципиенты часто эмоционально связаны со своим донором, зная, что ради них были принесены огромные жертвы. Было показано, что это побуждает реципиентов лучше заботиться о себе после трансплантации.
Кто может быть живым донором почки?
Многие люди могут подумать, что они недостаточно здоровы, чтобы пожертвовать почку, что это не в их финансовых возможностях или что они должны быть родственниками получателя.Живые доноры тщательно проверяются. Они проходят всестороннее обследование, чтобы убедиться, что пожертвование почки для них безопасно с медицинской и психологической точки зрения. Что касается финансовых проблем, страховая компания получателя оплачивает обследование донора, госпитализацию, операцию и последующее наблюдение. Донорство почек безопасно и хорошо регулируется. Доноры не обязательно должны быть родственниками получателя, но могут быть близкими друзьями или участниками обмена или цепочки доноров.
Поиск подходящего донора почки (варианты, типы, список ожидания)
Есть 2 типа донорства почки для людей, нуждающихся в трансплантации.- Донорство от живого донора почек — Живое донорство — это когда здоровая почка удаляется хирургическим путем у живого донора почки, в результате чего одна здоровая почка остается нетронутой. Для здорового образа жизни человеку нужна только 1 функционирующая почка. Донорство почки — наиболее распространенный вид донорства живых органов.
- Донорство от умершего донора — пожертвование умершего — это когда здоровая почка поступает от недавно умершего донора органов.
Как долго я буду стоять в списке ожидания трансплантации почки?
После того, как вы зарегистрируетесь в списке ожидания трансплантации почки, вам может потребоваться значительное время.В списке ожидания около 95 000 человек, а среднее время ожидания умершей почки составляет от 3 до 5 лет. Вы можете попасть в лист ожидания трансплантации почки, когда ваша СКФ составляет 20 или ниже — до почечной недостаточности. Чем раньше вы попадете в список, тем лучше.
Объединенная сеть обмена органами (UNOS) ведет национальный список людей, ожидающих трансплантации органов. Трансплантация обычно проходит более успешно, когда время транспортировки доступной почки к месту трансплантации минимально.Таким образом, система согласования UNOS также учитывает расстояние между донором и центром трансплантации при выборе соответствия. Если вы живете в районе, имеющем доступ к более чем одному центру трансплантации, рекомендуется пройти обследование и принять в как можно большем количестве центров трансплантации, чтобы иметь больше шансов найти донора почки раньше. Разные центры трансплантологии предъявляют разные требования к приему пациентов с трансплантатами.
Как работает живое пожертвование?
Живой донор почки пройдет полное медицинское обследование, чтобы убедиться, что он или она совместимы с реципиентом почки и достаточно здоровы для операции.Если операция разрешена и для донора, и для реципиента и соблюдены все критерии соответствия трансплантата почки, донору будет проведена 2-3-часовая операция по удалению 1 здоровой почки. Затем эта здоровая почка будет трансплантирована реципиенту. В случае успеха трансплантация от живого донора почек длится в среднем 15–20 лет и может длиться дольше.
Каковы критерии соответствия донора почки?
Существуют определенные требования, чтобы донор почки подходил для трансплантации. Живой донор почки должен иметь хорошее физическое и эмоциональное здоровье.Вам и вашему донору также необходимо иметь:
- Один и тот же тип ткани — кроме однояйцевых близнецов, нет двух людей с одинаковым типом ткани, хотя совпадение считается «одинаковым», если ткани соответствуют 12 определенным белковым маркерам.
- Совместимая группа крови — некоторые группы крови совместимы, что означает, что их антитела не атакуют друг друга.