Добровольное медицинское страхование беременности и роды
Главная / ДМС индивидуальное / ДМС беременных женщин и роды
Страхование беременных смотри здесь: цены, программы, клиники
Добровольное медицинское страхование беременных женщин — это полис ДМС по страхованию беременности и родов. Предлагаем оптимальный подбор:
— поликлиник,
— множество вариантов страхования беременности,
— ДМС беременных с различным сроком прикрепления к клинике,
— ДМС роды.
Страховка для беременных женщин оформляется уже с 8 недели. В программу страхования ведения беременности включены все плановые осмотры и исследования, необходимые по сроку беременности и возраста будущей мамы. Страховка для беременных женщин включает существующие нормы и правила медицинского обслуживания по беременности, согласно требованиям Минздравсоцразвития России и действует до момента наступления родов.
Стандартная программа страхования по ведению беременных женщин и дальнейшие роды может быть расширена следующими услугами:
— стоматологией,
— амбулаторно-поликлинической помощью (дополнительные наблюдения у терапевта и врачей-специалистов),
— помощью на дому и др. (индивидуальный заказ)
Для будущих мам очень важно, чтобы ведение беременности по ДМС проходило в специализированном лечебном учреждении, был хороший врач и обслуживание, были сделаны все необходимые анализы и исследования. Программа ДМС беременных женщин и родов обеспечит будущим мамам качественную помощь по ведению беременности в специализированных центрах, даст возможность качественного наблюдения во время родов.
Преимущества страхования беременности
Обязательное соответствие медицинского обслуживания беременных женщин требованиям Минздравсоцразвития России.
Специализированные центры и квалифицированные врачи.
Учет возраста и общего состояния здоровья будущей мамы.
Расширенная страховка для беременных включает стоматологию, помощь на дому, амбулаторно-поликлиническое обслуживание по заболеваниям и др.
Полный контроль своевременности и целесообразности проведения исследований и дополнительных анализов.
Районная женская консультация и ближайший роддом — не всегда соответствуют предпочтениям будущей мамы, когда речь идет о самом значимом событии в жизни. С другой стороны, в платных клиниках могут навязать дорогостоящие, но совсем необязательные процедуры и обследования.
У нас другое предложение: вы выбираете медицинский центр, а мы берем на себя расходы и внимательно следим, чтобы вы получили лучшее обслуживание, не переплачивая за лишние услуги.
Одновременно с ведением беременности предлагаем добровольное медицинское страхование родов, которое может включать в себя:
- Доставку в родильное отделение на скорой помощи;
- Оптимальный вид анестезии;
- Услуги акушера высшей категории;
- Присутствие супруга;
- Прикладывание к груди;
- Рекомендации по вскрамливанию грудью;
- Палата повышенной комфортности.

Цена полиса по программе роды ДМС определяется следующими факторами:
- Возраст;
- Текущее состояние здоровья, хронические заболевания;
- Степень риска возникновения профессионального заболевания;
- Состояние на учете в перинатальной консультации;
- Выбор медучреждений;
- Срок и последовательность беременности;
- Выбранные сервисы.
Страхование по беременности и родам.
Получить консультацию по ДМС беременности и родам, стоимости программ можно в рабочие дни по тел. 8(915) 424-24-16 или отправьте заявку.
Добровольное медицинское страхование в Москве ДМС
Галерея программ индивидуального медицинского страхования
ДМС 2021 | Рассчитать стоимость добровольного медицинского страхования и оформить ДМС в Росгосстрах
Добровольное медицинское страхование — современный способ получить качественную многопрофильную медицинскую помощь. Оформить полис ДМС
можно в любом офисе «Росгосстраха».
Оформить полис ДМС
можно в любом офисе «Росгосстраха».
ДМС можно разделить на индивидуальное страхование (страхователь — физическое лицо) и коллективное, когда работодатель оформляет ДМС для сотрудников своей организации (страхователь — юридическое лицо).
Полис ДМС компании «Росгосстрах» обеспечивает:
- широкий выбор медицинских учреждений: наша договорная база охватывает практически всю территорию России — это около 8 000 договоров в более чем 300 городах, включая специализированные, многопрофильные, частные, ведомственные ЛПУ;
- прямой доступ застрахованного лица в выбранные лечебные учреждения;
- широкий спектр оплачиваемых услуг по программе страхования, в том числе современные диагностические и лечебные методы;
- круглосуточную поддержку застрахованным, оказываемую медицинским контактным центром ПАО СК «Росгосстрах».
Компания «Росгосстрах» защищает интересы застрахованных лиц и проводит постоянный мониторинг качества предоставляемых услуг в области медицины.
Преимущества ДМС в «Росгосстрахе»
- Надежная защита здоровья в крупной российской страховой компании для вас, ваших родственников, детей и сотрудников.
- Купить полис добровольного медицинского страхования по доступной цене можно в любом офисе нашей широкой региональной сети.
- Поддержка застрахованного в режиме «24/7/365» и организация медицинской помощи по всей стране.
- Широкий спектр специализированных программ по полису ДМС для физических лиц и сотрудников организаций.
Полис добровольного медицинского страхования в компании «Росгосстрах» обеспечивает высококачественные медицинские услуги.
Как купить ДМС
Наши специалисты проконсультируют Вас по страховым продуктам.
Страховые компании — Ава-Казань — «Скандинавия» Казань
В клинике ««Скандинавия» («Ава-Казань»)» можно получать медицинские услуги, приобретая Полис добровольного медицинского страхования
 Полис действует в течение года и позволяет получать медицинские услуги в рамках следующих программ:
Полис действует в течение года и позволяет получать медицинские услуги в рамках следующих программ: - Амбулаторно-поликлинические услуги;
- Консультативно-диагностические услуги;
- Помощь на дому для взрослых и детей;
- Оперативное лечение в условиях стационара;
- Ведение беременности;
- Услуги родильного дома.
Наличие полиса ДМС дает право на получение услуг, которые не входят в программу обязательного медицинского страхования. В данном случае страхователем выступают как физические лица — дееспособная часть населения, так и юридические лица – предприятия, которые страхуют своих сотрудников. Чаще всего страхователем выступает организация. Это ЭКОНОМИЯ, КАЧЕСТВО и СЕРВИС.
Добровольное медицинское страхование позволяет полностью или частично покрывать расходы на медицинское обслуживание. При наступлении страхового случая (заболевания), Вам гарантированно будет оказан полный спектр лечебных услуг, доступный по страховому полису.
При наступлении страхового случая (заболевания), Вам гарантированно будет оказан полный спектр лечебных услуг, доступный по страховому полису.
По полису ДМС в нашей Клинике Вы можете получить высококачественные медицинские услуги:
Страховые компании-партнёры:
- ООО «Медико-сервисная компания «Татассистанс»
- АО «СОГАЗ»
- ПАО «Росгосстрах»
- ЗАО «СМО «Спасение»
- ООО «Группа Ренессанс Страхование»
- ООО «СК «Ак Барс-Мед»
- ООО «Савитар Груп»
- САО «ВСК»
- АО «Национальная страховая компания ТАТАРСТАН» (НАСКО)
- СПАО «Ингосстрах»
- АО «АльфаСтрахование»
- ООО СК «Альянс Жизнь»
- СПАО «РЕСО-Гарантия»
- ООО СГ «АСКО»
- «ВТБ Страхование»
- ООО «СК «Капитал-полис»
- ООО «Страхования компания «ГРАНТА»
- ООО СК «Независимая страховая группа»
- ООО РСО «ЕВРОИНС»
- АО «Либерти Страхование»
- ООО Страховая компания «Практика»
- АО «СГ» УралСиб»
- ООО «ПРОМИНСТРАХ»
- ОАО «СГ» МСК»
- АО СМО «Чулпан-Мед»
- ООО «СК «СОГЛАСИЕ»
- ОАО «САК «Энергогарант»
- ОАО «СК» ИТИЛЬ»
- АО «ВТБ Страхование жизни»
- ЗАО «Медэкспресс»
Менеджер по работе со страховыми компаниями
Бабынина Екатерина Владимировна
Режим работы:
пн-пт: с 9. 00 до 18.00
00 до 18.00
Роды по программам ДМС
Интервью
– Медицинское обслуживание в нашей стране считается бесплатным, а какова ситуация с родами?
– Если у роженицы имеется полис обязательного страхования (ОМС), то она вправе рожать абсолютно бесплатно. В данном случае роды будет принимать врач, который окажется на дежурстве в момент, когда беременная со схватками будет доставлена в родильный дом.
– Безусловно, в распоряжении будущих мам благоустроенных роддомов с квалифицированным персоналом немало, но большинство женщин, которые решили рожать «бесплатно», все же жалуются на плохое отношение медицинского персонала и на отсутствие удобств, с чем это связано?
– В день акушеры-гинекологи могут принимать по 25 родов, представьте, какое это напряжение, а надо ведь успеть всех принять, тут не до душевых разговоров. А насчет удобств, если женщине нужны, какие-то особенные удобства, собственная палата и т. д., то она может заключить контракт на программу по ведению родов, в которой всё предусмотрено до мелочей.
д., то она может заключить контракт на программу по ведению родов, в которой всё предусмотрено до мелочей.
– Расскажите нам, подробнее, за что именно платят женщины, которые идут рожать по контракту?
– В первую очередь, можно выбрать роддом, в котором хотелось бы рожать, далее врача, который будет ознакомлен с историей протекания беременности и, соответственно, будет готов к различным неожиданным ситуациям во время родов. В контракт, так же можно внести пожелания, касающиеся удобств.
– С кем именно заключается контракт на роды?
– Если речь идет о выборе государственного роддома, то необходимо заключить договор ДМС со страховой компанией или её посредником. В таком случае женщина попадает в платное отделение, где процесс родов проходит в комфортабельном родблоке, а после родов она будет переведена в отдельную палату.
– Предусматривается ли контрактом по ДМС на ведение родов, присутствие мужа или другого человека во время родов, и что для этого нужно?
– Если роженица изъявила желание рожать в присутствие третьего лица, то это возможно и предусмотрено контрактом . Единственное только, если, например, женщина решила рожать с мужем или кем-то другим, то этому человеку необходимо будет сдать анализы крови на гепатит, сифилис, ВИЧ, а так же пройти флюорографию.
Единственное только, если, например, женщина решила рожать с мужем или кем-то другим, то этому человеку необходимо будет сдать анализы крови на гепатит, сифилис, ВИЧ, а так же пройти флюорографию.
– Исходя из вашей практики, какие роды сегодня преобладают – с осложнениями или без?
– В среднем от 30-40% родов протекают без осложнений. С осложнения – 70%.
– Какие опасные непредвиденные ситуации, могут возникнуть во время родов?
– Их может быть очень много. Но к основным причинам согласно ВОЗ можно отнести: акушерское кровотечение, в этом случае за 3-5 минут можно потерять до 2-3 литров крови; отслойку плаценты во время родов, появляется риск смерти, как матери, так и плода; резкий подъем артериального давления, который может привести к судорогам и остановке дыхания; гипоксию плода, при которой младенец не может самостоятельно дышать; выпадение петель пуповины.
– Можно ли как-то предугадать и оградить себя от этих неприятных ситуаций?
– Не стоит забывать, что роды у всех проходят по-разному, все зависит от протекания беременности и подготовленности организма. Не последнюю роль, здесь играет профессионализм врача. Главное попасть в хорошие руки!
Не последнюю роль, здесь играет профессионализм врача. Главное попасть в хорошие руки!
Если вы готовитесь к рождению ребенка, хорошая страховка для вас важна более чем когда-либо. На нашем сайте вы можете сравнить и выбрать более пятидесяти программ по ведению беременности и родов.
ДМС: дополнительное медицинское страхование.
Что такое ДМС?
ДМС — это программа обеспечивающая получение дополнительных медицинских и иных услуг сверх программы обязательного медицинского страхования, гарантированных государством
Что такое Страховой случай?
Страховым случаем признается обращение Застрахованного в течение срока действия договора страхования в медицинское учреждение (из числа предусмотренных договором страхования) при остром заболевании, обострении хронического заболевания, травме и других несчастных случаях за получением медицинской помощи, предусмотренной договором страхования.
Что включает программа ДМС?
Программа ДМС предусматривает ряд медицинских услуг: амбулаторно-поликлиническое обслуживание; медицинское обслуживание в условиях стационара; скорая помощь, помощь на дому; ведение беременности и родовспоможения; детские программы. Более подробно она прописана в Вашем договоре, также в нем указаны учреждения, где Вы можете получить медицинскую помощь и стоимость Вашей страховки. Программа обязательно прикладывается к страховому полису. Ознакомьтесь с ней!
Что не входит в Программу ДМС?
В зависимости от программы страхования Ваша страхования компания может не оплачивать:
- Услуги, заказанные по Вашему желанию, без назначения врача
- Срочные исследования (исследования с пометкой cito!)
- Лечение и диагностику бесплодия или импотенции
- Лечение и/или процедуры, способствующие или предотвращающие половое зачатие, подбор методов контрацепции, искусственное оплодотворение, введение внутриматочной спирали (ВМС)
- Ведение беременности и родовспоможение.
 Диагностические исследования, консультации и тесты, связанные с беременностью и дородовым наблюдением, климакс и его последствия, осложнения и все состояния с ним связанные
Диагностические исследования, консультации и тесты, связанные с беременностью и дородовым наблюдением, климакс и его последствия, осложнения и все состояния с ним связанные - Догестационную подготовку (подготовку к беременности) и др.
- Получение этих услуг обязательно необходимо согласовать со страховой компанией
Как получить медицинскую помощь по полису ДМС?
- Уточните у врача-куратора своей страховой компании включены ли ЗАО «Медицинская компания ИДК» и ООО «Центр семейной репродукции» в Ваш договор на обслуживание. Если Вы их не нашли, то можете обратиться к своему страховому агенту с просьбой заключить договор с ЗАО «Медицинская компания ИДК» и ООО «Центр семейной репродукции» на оказание медицинских услуг по ДМС.
- Перед приходом в клинику узнайте в страховой компании, как проходит Ваше обслуживание — по прямому прикреплению (спискам) или по гарантийным письмам.
- Если по прямому прикреплению — Вы можете записаться на прием к врачу по телефону 8-800-600-9-006
- Если по гарантийным письмам — Вам необходимо попросить страховую компанию заранее направить гарантийное письмо на необходимые Вам услуги в ЗАО «Медицинская компания ИДК» или ООО «Центр семейной репродукции».

- С собой на прием к врачу необходимо иметь:
- Документ, удостоверяющий личность (паспорт, водительское удостоверение, свидетельство о рождении)
- полис (при его наличии)
- гарантийное письмо (если обслуживание по гарантийному письму)
- результаты предыдущих обследований и консультаций специалистов (при наличии)
- После приема Вам необходимо согласовать назначения врача с Вашей страховой компанией. Для этого Вы можете обратиться к администратору нашей клиники, либо позвонить самостоятельно врачу-куратору страховой компании.
Мы имеем сложившиеся партнерские отношения с ведущими страховыми компаниями:
Задать вопрос или
записаться на прием
Перезвоните мне
Задать вопрос
Записаться на прием
Страхование для женщин – MetLife
Современный мир оказывает значительное влияние на здоровье женщины. Динамичный ритм жизни, частые стрессы, ухудшение экологических условий – все это заставляет беспокоиться о собственном здоровье.
Динамичный ритм жизни, частые стрессы, ухудшение экологических условий – все это заставляет беспокоиться о собственном здоровье.
Страхование – эффективное решение, позволяющее защитить здоровье и гарантировать уверенность в собственном финансовом благополучии в самых разных непредвиденных ситуациях.
Программы женского страхования МетЛайф
«Гармония» – уникальная программа, разработанная специально для защиты женщин на случай диагностирования онкологических и других серьезных заболеваний. Полис обеспечит вам качественное своевременное лечение в лучших российских и зарубежных клиниках.
Преимущества программы:
- включает риски и условия, актуальные для конкретного возраста женщины;
- позволяет получить консультацию в лучших зарубежных клиниках;
- стоимость остается прежней в течение всего срока действия полиса;
- полис продолжает действовать даже после диагностирования первого серьезного заболевания.
«Материнство» – дополнительная услуга к «Гармонии». Как правило, беременность является исключением из полиса, но только не у нас. Данная программа была разработана специально для поддержки и защиты матери и ее малыша во время беременности и родов.
Как правило, беременность является исключением из полиса, но только не у нас. Данная программа была разработана специально для поддержки и защиты матери и ее малыша во время беременности и родов.
Полис включает следующие риски:
- госпитализация будущей матери из-за осложнений во время беременности;
- реанимация будущей матери или новорожденного в связи с осложнениями во время беременности и родов;
- уход из жизни застрахованного лица.
Если вы планируете беременность, рекомендуем вам приобретать данную программу заранее, так как она начинает действовать спустя 10 месяцев после подписания договора.
Страхование в МетЛайф – комплексная защита, с помощью которой вы сможете почувствовать себя в полной безопасности даже в самых сложных ситуациях.
|
| Виды услуг | Стандарт | Развернутая |
|
|---|---|---|---|---|
| Консультации | ||||
| Акушер-гинеколог | 20 | 17 | ||
| Офтальмолог | 2 | 2 | ||
| Отоларинголог | 2 | 2 | ||
| Эндокринолог (по показаниям) | 1 | 1 | ||
| Психолог (нейропсихолог) (по желанию пациента) | 1 | 1 | ||
| Терапевт | 3 | 2 | ||
| Педиатр (неонатолог) | 1 | 1 | ||
| Генетик | 1 | 1 | ||
| Стоматолог | 1 | 1 | ||
Дополнительные консультации по мед. показаниям показаниям | 3 | 2 | ||
| Послеродовое посещение гинеколога | 1 | 1 | ||
| Посещение лекций «Школы беременных» | 5 | 5 | ||
| Анализы крови | ||||
| Общий анализ крови | 3 | 2 | ||
| Группа крови, резус-фактор | 1 | 1 | ||
| Биохимия крови (глюкоза, АЛТ, АСТ, СРБ, билирубин общий, прямой, холестерин, общий белок, мочевина) | 1 | 0 | ||
| Биохимия крови развернутая (глюкоза, АЛТ, АСТ, билирубин общий, прямой, тимоловая, холестерин, общий белок, альбумин, мочевина, железо, ОЖСС, СРБ) | 2 | 2 | ||
| Диагностика нарушений гемостаза у беременных | 1 | 1 | ||
| Гормоны | ||||
| ТТГ | 1 | 1 | ||
Т4 св. | 1 | 1 | ||
| Ат к ТПО | 1 | 1 | ||
| Гемостаз | 3 | 2 | ||
| Мутации генов гемостаза (3 мутации) | 1 | 1 | ||
| PAPP-A, своб. β ХГЧ | 1 | 1 | ||
| ХГЧ, АФП, эстриол своб. | 1 | 1 | ||
| Антитела к инфекциям | ||||
| Антитела к токсоплазмам (IgG, IgM)+авидность | 2 | 2 | ||
| Антитела к краснухе (IgG, IgM)+авидность | 2 | 2 | ||
| Антитела к ЦМВ (IgG, IgM)-авидность | 2 | 2 | ||
| Антитела IgM и IgG к ВПГ 1 и 2 типа +авидность | 2 | 2 | ||
| Антитела к ВИЧ | 3 | 3 | ||
| RW (сифилис) | 3 | 3 | ||
| HbS-AG (гепатит В) | 2 | 2 | ||
| Анти-HCV (гепатит С) | 2 | 2 | ||
| Анализы мочи | ||||
| Общий анализ мочи | неограниченно | |||
Бак. посев мочи на м/ф посев мочи на м/ф | 2 | 2 | ||
| Моча по Нечипоренко | 3 | 2 | ||
| Анализы кала | ||||
| Кал на сальмонеллез | 1 | 1 | ||
| Кал на яйца глистов | 2 | 2 | ||
| Мазки | ||||
| Мазок на ГН и флору | 3 | 2 | ||
| ПЦР на хламидиоз, микоплазмоз, уреаплазмоз, герпес, ЦМВ | 2 | 2 | ||
| Цитограмма | 2 | 2 | ||
Бак. посев на УПМФ посев на УПМФ | 2 | 2 | ||
| Трихомоны | 2 | 2 | ||
| ПИФ на хламидиоз, микоплазмоз, уреаплазмоз | 1 | 1 | ||
| Инструментальные исследования | ||||
| ЭКГ | 2 | 2 | ||
| УЗИ с органов малого таза фетоплацентарного комплекса | 4 | 3 | ||
| Допплерометрия | 3 | 3 | ||
| УЗИ органов брюшной полости с почками (по мед. показаниям) | 1 | 1 | ||
| УЗИ почек (по мед. показаниям) | 1 | 1 | ||
УЗИ щитовидной железы (по мед. показаниям) показаниям) | 1 | 1 | ||
| УЗИ сердца и магистральных сосудов плода (по мед. показаниям) | 1 | 1 | ||
| КТГ плода | 3 | 3 | ||
| Профессор | 240 000 р. | 209 000 р. | ||
| Кандидат медицинских наук | 154 000 р. | 134 000 р. | ||
| Врач высшей категории | 151 000 р. | 132 000 р. | ||
| Врач ведущий специалист | 145 500 р. | 125 000 р. | ||
Стоимость родов — ValuePenguin
Во время беременности вы можете потратить много денег на детское снаряжение и некоторые на дородовой уход, но ваши самые большие счета, скорее всего, придут вскоре после рождения ребенка — за роды, роды и медицинское обслуживание вам и вашему новорожденному получить, когда родишь. Здесь мы покроем среднюю стоимость беременности — от цены на этикетке до допустимых сумм по планам медицинского страхования, покажем, какие виды услуг включены в стоимость, и объясним, как планы медицинского страхования покрывают роды.
Здесь мы покроем среднюю стоимость беременности — от цены на этикетке до допустимых сумм по планам медицинского страхования, покажем, какие виды услуг включены в стоимость, и объясним, как планы медицинского страхования покрывают роды.
Стоимость родов
Согласно отчету Truven Health Analytics Marketscan за 2013 год, цена за вагинальные роды в 2010 году варьировалась от 12 599 долларов для женщин с программой Medicaid до примерно 16 165 долларов для женщин с частной страховкой (включая страховку, предоставляемую работодателем). Средняя стоимость кесарева сечения составляла около 20 680 долларов для женщин с программой Medicaid и 24 572 доллара для женщин с другой страховкой. Около одной трети родов в США — это кесарево сечение. Как Medicaid, так и частные страховщики договариваются о скидках с поставщиками, поэтому фактическая разрешенная сумма для вагинальных родов в 2010 году составляла от 3 347 до 9 048 долларов и от 4655 до 12 739 долларов за кесарево сечение.
Это изменится, если вы рассматриваете альтернативные способы доставки. Некоторые беременные женщины выбирают подход к родам, отличный от общепринятой медицинской версии: менее клинический и, надеюсь, менее затратный. Вы можете использовать акушерку для родовспоможения, родить в родильном доме или даже родить ребенка дома. Стоимость, как правило, будет ниже в этих условиях, но у вас не будет доступа к высокотехнологичной медицинской помощи, если что-то пойдет. Женщины сообщают, что их доля расходов в родильном доме или домашних родах с акушеркой составляет примерно 3000 долларов.Планы страхования сильно различаются по способу покрытия акушерок и родильных домов.
Некоторые беременные женщины выбирают подход к родам, отличный от общепринятой медицинской версии: менее клинический и, надеюсь, менее затратный. Вы можете использовать акушерку для родовспоможения, родить в родильном доме или даже родить ребенка дома. Стоимость, как правило, будет ниже в этих условиях, но у вас не будет доступа к высокотехнологичной медицинской помощи, если что-то пойдет. Женщины сообщают, что их доля расходов в родильном доме или домашних родах с акушеркой составляет примерно 3000 долларов.Планы страхования сильно различаются по способу покрытия акушерок и родильных домов.
Стоимость родов в больнице
Почти 99 процентов родов в США происходят в больницах, что делает роды наиболее частой причиной госпитализации. Если вы рожаете в больнице, вы проведете там как минимум одну ночь, а если вам сделали кесарево сечение (кесарево сечение), то и больше. И вам, как правило, потребуются услуги медсестер, анестезиологов, акушера или акушерки. У вас могут быть такие процедуры, как мониторинг плода и послеродовой уход за вами и вашим новорожденным. Затраты на все эти элементы родовспоможения в больнице складываются. Вот разбивка того, как может выглядеть стоимость обычных родов в больнице, согласно Healthcare.gov:
Затраты на все эти элементы родовспоможения в больнице складываются. Вот разбивка того, как может выглядеть стоимость обычных родов в больнице, согласно Healthcare.gov:
Расходы на лечение матери | 2 700 долл. США |
Плановая акушерская помощь | 2100 |
Стоимость услуг детской больницы | 900 |
Анестезия | 900 |
Лабораторные испытания | 500 |
Рецепты | 200 |
Радиология | 200 |
Вакцины прочие профилактические | 40 |
Итого | 7,540 |
{«alignsHorizontal»: [«left», «right»], «alignsVertical»: [], «columnWidths»: [], «data»: [[«Стандартные расходы на доставку в больницу», «Стоимость»], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EMДругая больничная плата «,» 2700 долларов США «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ER \ u003ER Обычная акушерская помощь «,» 2100 » ], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EДетская больница», «900»], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EAnesthesia», «900» ], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ELабораторные испытания», «500»], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EPrescriptions», «200»] , [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ERadiology», «200»], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EVaccines, other профилактические», «40» ], [«\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ETotal», «7,540»]], «footnote»: «», «hasMarginBottom»: true, «isExpandable»: true, «isSortable»: false, «maxWidth»: «1215», «showSearch»: false, «sortColumnIndex»: 0, «sortDirection»: «asc»}
Как медицинское страхование покрывает роды
Медицинские страховые компании должны оплачивать услуги по охране материнства и родам. Это одно из десяти основных медицинских пособий, предусмотренных Законом о доступном медицинском обслуживании. Это требование не распространяется только на индивидуальные планы с дедушкой. Все остальные планы, в том числе на любой государственной бирже или на федеральном рынке; предлагаемые работодателями; а те, которые предлагаются впервые после 2013 года, должны охватывать эти десять основных преимуществ.
Это одно из десяти основных медицинских пособий, предусмотренных Законом о доступном медицинском обслуживании. Это требование не распространяется только на индивидуальные планы с дедушкой. Все остальные планы, в том числе на любой государственной бирже или на федеральном рынке; предлагаемые работодателями; а те, которые предлагаются впервые после 2013 года, должны охватывать эти десять основных преимуществ.
могут требовать от беременных женщин, и большинство из них требует, чтобы они взяли на себя часть своих затрат на оплату труда и роды. Но Закон о доступном медицинском обслуживании немного упрощает понимание того, как именно это может работать, поскольку он требует от страховщиков создания стандартизированного документа «Краткое изложение льгот и покрытия» (SBC) для каждого предлагаемого плана.Один пример покрытия, стандартизованный для SBC каждого плана, — это рождение ребенка при нормальных родах.
Один неприятный финансовый сюрприз для многих молодых родителей: ваш новорожденный может начать оплачивать медицинские счета с момента своего рождения. Планы страхования для семей могут взимать франшизу и оплату из собственного кармана для каждого застрахованного лица, включая ваш новый небольшой набор долларовых знаков, до заранее определенного максимума.
Планы страхования для семей могут взимать франшизу и оплату из собственного кармана для каждого застрахованного лица, включая ваш новый небольшой набор долларовых знаков, до заранее определенного максимума.
Кроме того, планы страхования сильно различаются по тому, как они покрывают акушерок и родильные дома, и в частности, какие из них являются поставщиками услуг внутри сети, поэтому проконсультируйтесь со своим страховщиком, прежде чем сделать этот выбор для своего родильного дома.Если вам придется оплачивать все расходы из своего кармана, вы можете в конечном итоге потратить больше, чем если бы вы просто оплатили совместные расходы по своему плану медицинского страхования.
Сколько вы заплатите, чтобы родить ребенка — с медицинской страховкой
Сумма, которую вы заплатите из своего кармана за расходы на роды, будет во многом зависеть от того, есть ли у вас медицинская страховка, а если да, то от структуры распределения затрат (франшизы, доплаты и совместное страхование) выбранного вами плана. Если у вас есть медицинская страховка, вам, возможно, придется оплатить франшизу за стационарное лечение при родах.Вы также можете иметь доплаты или совместное страхование в отношении таких вещей, как лекарства, услуги врача или радиология.
Если у вас есть медицинская страховка, вам, возможно, придется оплатить франшизу за стационарное лечение при родах.Вы также можете иметь доплаты или совместное страхование в отношении таких вещей, как лекарства, услуги врача или радиология.
Давайте используем пример, чтобы проиллюстрировать общие личные расходы будущей мамы, имеющей медицинское страхование. 32-летняя женщина и мужчина из округа Уэйн, штат Мичиган, поженились и планировали родить ребенка в 2015 году. Их брак был определяющим жизненным событием для регистрации в плане страхования на бирже медицинского страхования MI, поэтому они начали искать свои варианты. Она позвонила своему акушеру и в больницу, где планировала роды, и узнала, что они оба находятся в сети с планами UnitedHealthcare на обмене, поэтому они рассматривали только их.
Пример затрат на пациентов с франшизами и совместным страхованием
В приведенной ниже таблице показаны различные сценарии, предполагающие наличие различных вариантов плана United HealthCare для пары.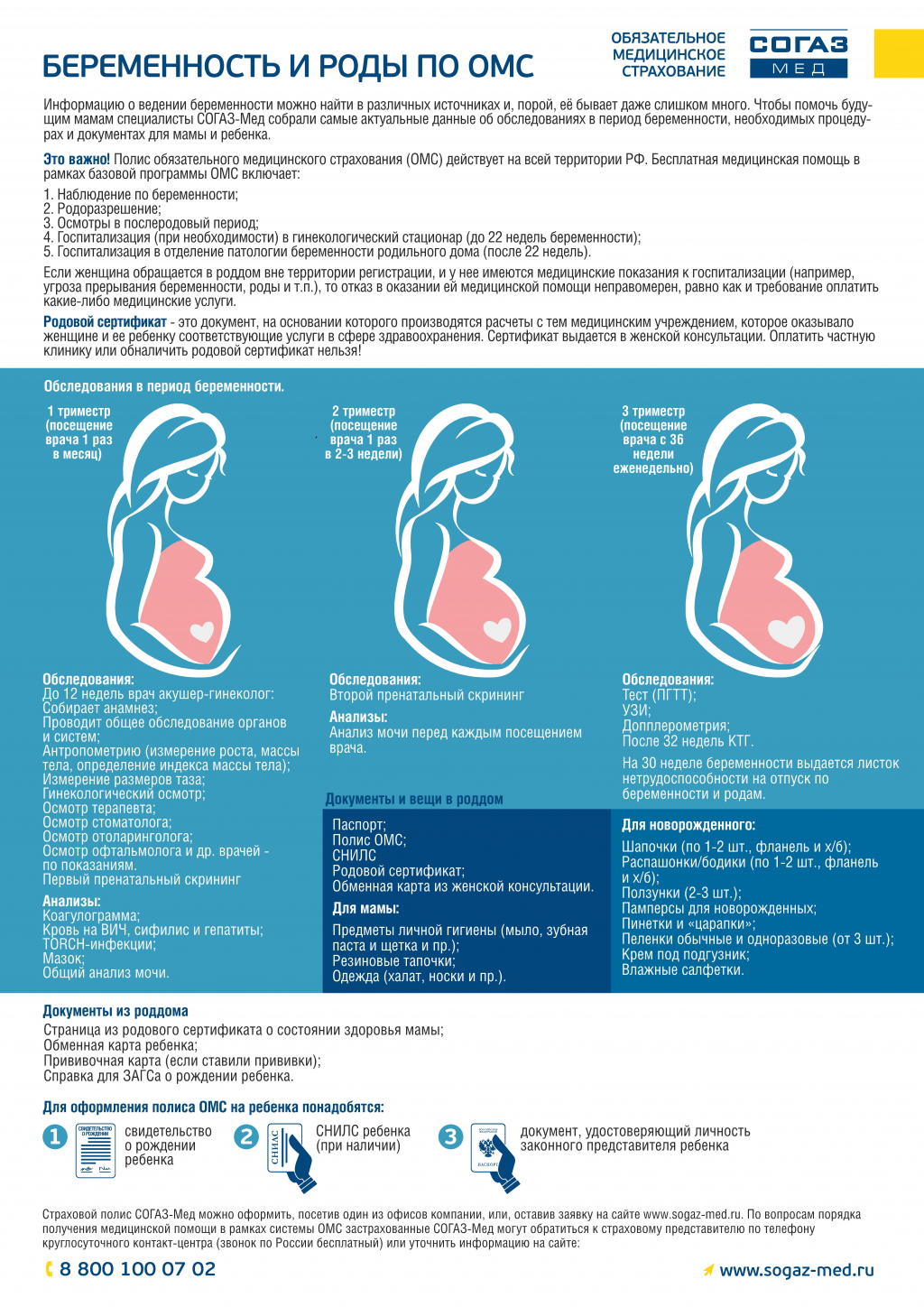 Мы предположили, что они живут в Ливонии (почтовый индекс 48150), и для простоты указали расходы на здравоохранение только для будущей матери. Расходы на пациентов включают в себя франшизы, доплаты, совместное страхование, а также любые ограничения или исключения для матери:
Мы предположили, что они живут в Ливонии (почтовый индекс 48150), и для простоты указали расходы на здравоохранение только для будущей матери. Расходы на пациентов включают в себя франшизы, доплаты, совместное страхование, а также любые ограничения или исключения для матери:
Бронзовый компас HSA 4900 | 4 346 долл. США | 9 800 долл. США | 5 120 долл. США | 9 466 долл. США |
Компас из бронзы 5500 | 4,795 | 5,500 | 5,920 | 10,715 |
Серебряный компас HSA 2600 | 5,101 | 5,200 | 2,810 | 7,911 |
Серебряный компас 2000 | 5,244 | 2,000 | 3,520 | 8,764 |
Серебряный компас 3500 | 5,295 | 3,500 | 4,310 | 9,605 |
Серебряный компас 5000 | 5,300 | 5,000 | 5,510 | 10,810 |
Серебряный компас HSA 1600 | 5315 | 3200 | 3300 | 8615 |
Золотой компас 500 | 5,693 | 500 | 1,900 | 7,593 |
Золотой компас 1250 | 5,800 | 1,250 | 2,010 | 7,810 |
Платиновый компас 250 | 6,366 | 250 | 1,100 | 7,466 |
{«alignsHorizontal»: [«left», «right», «right», «right», «right»], «alignsVertical»: [], «columnWidths»: [], «data»: [[«Пример План пациента »,« Годовые страховые взносы »,« Франшиза »,« Расходы на пациента »,« Приблиз. Затраты »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EBronze Compass HSA 4900 »,« 4 346 долларов США »,« 9800 долларов США »,« 5120 долларов США »,« 9 466 долларов США »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EBronze Compass 5500 «,» 4795 «,» 5,500 «,» 5,920 «,» 10715 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass HSA 2600 »,« 5,101 »,« 5,200 »,« 2,810 »,« 7,911 »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 2000 »,« 5,244 »,« 2,000 »,» 3,520 «,» 8,764 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 3500 «,» 5295 «,» 3500 «,» 4,310 «,» 9,605 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 5000 «,» 5300 «,» 5000 «,» 5,510 «,» 10,810 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass HSA 1600 «,» 5315 «,» 3200 «,» 3300 «,» 8615 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp =EGold Compass 500 «,» 5693 «,» 500 «,» 1,900 «,» 7,593 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EGold Compass 1250 «,« 5,800 »,« 1,250 »,« 2,010 »,« 7,810 »], [ «\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EPlatinum Compass 250», «6366», «250», «1100», «7 466»]], «footnote»: «», «hasMarginBottom»: true , «isExpandable»: true, «isSortable»: false, «maxWidth»: «1215», «showS earch «: false,» sortColumnIndex «: 0,» sortDirection «:» asc «}
Затраты »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EBronze Compass HSA 4900 »,« 4 346 долларов США »,« 9800 долларов США »,« 5120 долларов США »,« 9 466 долларов США »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EBronze Compass 5500 «,» 4795 «,» 5,500 «,» 5,920 «,» 10715 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass HSA 2600 »,« 5,101 »,« 5,200 »,« 2,810 »,« 7,911 »], [« \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 2000 »,« 5,244 »,« 2,000 »,» 3,520 «,» 8,764 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 3500 «,» 5295 «,» 3500 «,» 4,310 «,» 9,605 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass 5000 «,» 5300 «,» 5000 «,» 5,510 «,» 10,810 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003ESilver Compass HSA 1600 «,» 5315 «,» 3200 «,» 3300 «,» 8615 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp =EGold Compass 500 «,» 5693 «,» 500 «,» 1,900 «,» 7,593 «], [» \ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EGold Compass 1250 «,« 5,800 »,« 1,250 »,« 2,010 »,« 7,810 »], [ «\ u003C \ / p \ u003E \ n \ n \ u003Cp \ u003EPlatinum Compass 250», «6366», «250», «1100», «7 466»]], «footnote»: «», «hasMarginBottom»: true , «isExpandable»: true, «isSortable»: false, «maxWidth»: «1215», «showS earch «: false,» sortColumnIndex «: 0,» sortDirection «:» asc «}
Как видите, поскольку эта пара ожидает больших затрат на здоровье в связи с беременностью и родами, в этом сценарии им лучше всего выбрать платиновый план. Хотя он имеет немного более высокие ежемесячные страховые взносы, он предлагает гораздо большее покрытие ожидаемых затрат.
Хотя он имеет немного более высокие ежемесячные страховые взносы, он предлагает гораздо большее покрытие ожидаемых затрат.
А как насчет неблагоприятного сценария, когда у женщины сложные роды или у ее мужа тоже есть медицинские расходы? Основываясь на нашем исследовании, платиновый план по-прежнему является лучшим вариантом из-за более низких максимальных сумм наличных средств, которые ограничивают максимальную сумму, которую пара должна платить самостоятельно. В этом случае платиновый план может сэкономить им до 10 000 долларов по сравнению с некоторыми другими доступными планами, предлагаемыми UnitedHealthcare.
Вопросы, которые следует задать поставщику медицинского страхования
Узнайте, как ваша медицинская страховка обрабатывает эти данные. Позвоните по номеру, указанному на обратной стороне карты, и спросите, например:
.Вопрос: Могут ли расходы одного члена семьи на медицинское обслуживание составлять общую сумму семейной франшизы или максимальной суммы личных расходов? Или они ограничены на индивидуальном уровне?
Это важно, потому что стоимость труда и родов для новой матери очень высока. Для большинства семейных планов это первый вариант, означающий, что проблемы с вашими родами или с ребенком (или со здоровьем другого члена семьи) могут быстро довести ваши счета до максимума семьи в текущем году, который может быть таким же по состоянию на 2015 год — 13 200 долларов США на обслуживание внутри сети.Тем не менее, некоторые планы ограничивают возможную франшизу любого члена семьи и максимальную сумму наличных денежных средств на более низком уровне. Поэтому, если в вашей семье есть только один человек, который оплачивает медицинское обслуживание, а все остальные здоровы, в конечном итоге выплаты из кармана вашей семьи могут быть намного ниже. Вы также можете проверить сводку льгот и покрытия вашего плана, в которой должно быть указано, применяются ли индивидуальные ограничения, если ваш план охватывает двух или более человек.
Для большинства семейных планов это первый вариант, означающий, что проблемы с вашими родами или с ребенком (или со здоровьем другого члена семьи) могут быстро довести ваши счета до максимума семьи в текущем году, который может быть таким же по состоянию на 2015 год — 13 200 долларов США на обслуживание внутри сети.Тем не менее, некоторые планы ограничивают возможную франшизу любого члена семьи и максимальную сумму наличных денежных средств на более низком уровне. Поэтому, если в вашей семье есть только один человек, который оплачивает медицинское обслуживание, а все остальные здоровы, в конечном итоге выплаты из кармана вашей семьи могут быть намного ниже. Вы также можете проверить сводку льгот и покрытия вашего плана, в которой должно быть указано, применяются ли индивидуальные ограничения, если ваш план охватывает двух или более человек.
Вопрос: Когда я добавлю своего новорожденного ребенка в свой план, когда он / она начнут нести расходы на свою франшизу, доплаты и сострахование?
По сообщениям женщин, недавно родивших ребенка, некоторые планы покрывают больничное обслуживание новорожденного в соответствии с требованиями матери о совместном финансировании до тех пор, пока оба не будут выписаны из больницы. Другие считают ребенка новым отдельным членом семьи с момента его рождения, когда его счета покрывают его собственную франшизу и участие в расходах. Они могут включать его пребывание в больнице, посещения врача и назначенные лабораторные анализы.
Другие считают ребенка новым отдельным членом семьи с момента его рождения, когда его счета покрывают его собственную франшизу и участие в расходах. Они могут включать его пребывание в больнице, посещения врача и назначенные лабораторные анализы.
Также обратите внимание, что если у вас еще нет семейного плана, добавление вашего ребенка может подтолкнуть вас к нему, что приведет к увеличению ежемесячных страховых взносов.
То, как ваша медицинская страховая компания решает эти проблемы, может изменить ваш семейный бюджет на тысячи долларов.
Роды без медицинского страхования
Если у вас нет медицинской страховки, вы несете все расходы, связанные с дородовым уходом и рождением ребенка. Однако во многих штатах беременным женщинам проще зарегистрироваться в программе Medicaid или в спонсируемой государством программе медицинского страхования, в рамках которой все ваше медицинское обслуживание будет бесплатным или очень дешевым. В Калифорнии, например, одинокая беременная женщина, не имеющая других детей, может получить Medicaid, даже если она зарабатывает до 24 481 долларов в год. Если бы она не была беременна, ей пришлось бы заработать менее 15 654 долларов, чтобы получить право на участие.
Если бы она не была беременна, ей пришлось бы заработать менее 15 654 долларов, чтобы получить право на участие.
Те, кто не может получить страховое покрытие через государственную программу или через работодателя, должны иметь возможность приобрести план через биржу медицинского страхования своего штата или через healthcare.gov. Важное предостережение: если у вас нет другого квалификационного события, такого как брак, развод или переезд в другой штат, вы можете подписаться на один из этих планов только в период открытой регистрации с ноября по январь, даже если вы забеременеете в другое время в течение год.
Если у вас нет медицинской страховки, вы можете обсудить цены с врачом и больницей, в которой вы рожаете ребенка. Однако имейте в виду, что без страховки ваши расходы на сложные роды или тяжелобольного новорожденного могут достигать десятков или даже сотен тысяч долларов.
При закрытии
Трудно обойтись без затрат на роды. Но если вы беременны или пытаетесь забеременеть, внимательно изучите варианты медицинского страхования. Учитывайте как свои страховые взносы, так и все наличные расходы, которые вам, вероятно, придется заплатить за услуги по уходу за ребенком, от дородовых посещений до ультразвуковых исследований и общих пренатальных тестов, а также затраты на оплату труда и родов. (Не забывайте долю вашего новорожденного!)
Учитывайте как свои страховые взносы, так и все наличные расходы, которые вам, вероятно, придется заплатить за услуги по уходу за ребенком, от дородовых посещений до ультразвуковых исследований и общих пренатальных тестов, а также затраты на оплату труда и родов. (Не забывайте долю вашего новорожденного!)
Когда вы сталкиваетесь с ожидаемым большим объемом медицинской помощи, может иметь финансовый смысл выбрать план с более высокими страховыми взносами, если вы сэкономите деньги на бэкенде, с более низкими франшизами и максимальными выплатами из кармана.
Рекомендации по трудоустройству во время беременности и в послеродовой период
Номер 733
Комитет по акушерской практике
Это заключение комитета было разработано Комитетом акушерской практики Американской коллегии акушеров и гинекологов в сотрудничестве с членами комитета Ребеккой Джексон, доктором медицины и Мередит Л.Бирснер, доктор медицины, и с помощью Шэрон Терман, доктор медицины, и Лиз Моррис, доктора медицины.
РЕЗЮМЕ: В США женщины, в том числе матери и беременные, обычно работают вне дома. Работа во время беременности в целом безопасна. Для тех, кто работает с повышенным риском или у которых беременность осложнена с медицинской точки зрения, рабочие места часто могут позволить продолжить безопасную работу. Основные проблемы с трудоустройством беременных женщин включают дискриминацию по причине беременности, условия работы, позволяющие продолжить работу, отпуск с сохранением работы и замену заработной платы во время отпуска.Дискриминация на рабочем месте, связанная с беременностью, и домогательства, связанные с беременностью, включая дискриминацию при приеме на работу, запрещены федеральными законами и законами штата. Нет федерального закона, гарантирующего комплексные условия для беременных и послеродовых работников. Действующие федеральные законы и законы штата обеспечивают защиту некоторых беременных женщин, но не других, из-за требований к участию в программе и различий между штатами. Написав соответствующие записи для работодателей, акушеры-гинекологи и другие поставщики акушерских услуг могут способствовать получению приспособлений для своих пациентов, которые могут продолжать работать.Приспособления, позволяющие женщине продолжать работать, являются наиболее надежным способом гарантировать заработную плату, льготы и защиту работы. Акушеры-гинекологи и другие поставщики акушерских услуг также могут помочь беременным женщинам и их партнерам, предоставив им информацию и ресурсы, которые могут помочь им лучше понять свои права на работу. Однако в случаях, когда имела место потенциальная дискриминация на рабочем месте, было отказано в жилье, необходим продленный отпуск по болезни или когда возникают другие сложные вопросы занятости, следует получить юридическую помощь.
Написав соответствующие записи для работодателей, акушеры-гинекологи и другие поставщики акушерских услуг могут способствовать получению приспособлений для своих пациентов, которые могут продолжать работать.Приспособления, позволяющие женщине продолжать работать, являются наиболее надежным способом гарантировать заработную плату, льготы и защиту работы. Акушеры-гинекологи и другие поставщики акушерских услуг также могут помочь беременным женщинам и их партнерам, предоставив им информацию и ресурсы, которые могут помочь им лучше понять свои права на работу. Однако в случаях, когда имела место потенциальная дискриминация на рабочем месте, было отказано в жилье, необходим продленный отпуск по болезни или когда возникают другие сложные вопросы занятости, следует получить юридическую помощь.
Рекомендации
Американский колледж акушеров и гинекологов дает следующие рекомендации:
Работа во время беременности в целом безопасна. Для тех, кто работает с повышенным риском или у которых беременность осложнена с медицинской точки зрения, рабочие места часто могут позволить продолжить безопасную работу.

Написав соответствующие записи для работодателей, акушеры-гинекологи и другие поставщики акушерских услуг могут способствовать получению приспособлений для своих пациентов, которые могут продолжать работать.Приспособления, позволяющие женщине продолжать работать, являются наиболее надежным способом гарантировать заработную плату, льготы и защиту работы.
Отпуск по болезни ограничен и часто не оплачивается или оплачивается частично. Обычно ожидается, что женщины вернутся к работе или рискуют потерять работу после использования отпуска по болезни. Акушеры-гинекологи и другие поставщики акушерских услуг могут сыграть ценную роль в информировании женщин о потенциальных последствиях для дохода или сохранности работы, особенно когда по медицинским показаниям продлен отпуск.
Акушеры-гинекологи и другие поставщики акушерских услуг также могут помочь беременным женщинам и их партнерам, предоставив им информацию и ресурсы, которые могут помочь им лучше понять свои права на работу.
 Однако в случаях, когда имела место потенциальная дискриминация на рабочем месте, было отказано в жилье, необходим продленный отпуск по болезни или когда возникают другие сложные вопросы занятости, следует получить юридическую помощь.
Однако в случаях, когда имела место потенциальная дискриминация на рабочем месте, было отказано в жилье, необходим продленный отпуск по болезни или когда возникают другие сложные вопросы занятости, следует получить юридическую помощь.
Введение
В Соединенных Штатах женщины, в том числе матери и беременные, обычно работают вне дома.В 2015 году 70% всех женщин с детьми младше 18 лет участвовали в рабочей силе 1. Из беременных женщин 56% работают полный рабочий день во время беременности, а 82% нерожавших женщин продолжают работать в течение месяца до установленного срока. . Большинство женщин (73%) возвращаются к работе в течение 6 месяцев после родов. 2. Соединенные Штаты — единственная развитая страна, в которой нет национальной программы оплачиваемого отпуска по беременности и родам или отпуска по уходу за ребенком, в результате чего многие беременные женщины и их семьи остаются без защиты работы. пособия по страхованию здоровья или заработная плата в уязвимое время. Таким образом, акушеры-гинекологи и другие акушеры могут помочь беременным женщинам продолжить работу, когда это будет для них безопасно, попросив при необходимости изменить работу или приспособить ее.
Таким образом, акушеры-гинекологи и другие акушеры могут помочь беременным женщинам продолжить работу, когда это будет для них безопасно, попросив при необходимости изменить работу или приспособить ее.
Трудовое законодательство и программы отпусков сложны и варьируются от штата к штату. Если беременная женщина не может работать по медицинским причинам, она, ее партнер или оба могут иметь право на частично оплачиваемый или неоплачиваемый отпуск с сохранением работы. Изучая законы и правила отпусков, акушеры-гинекологи и другие поставщики акушерских услуг могут помочь своим пациентам получить необходимые приспособления и отпуск по болезни или помочь им найти ресурсы для решения проблемы дискриминации на работе в связи с беременностью.
Проблемы занятости беременных женщин и родителей
Основные проблемы занятости беременных женщин включают дискриминацию по причине беременности, условия работы, позволяющие продолжить работу, отпуск с сохранением работы и замену заработной платы во время отпуска. После родов проблемы сосредотачиваются на приспособлении к лактации и уходят на физическое восстановление, связь и уход за ребенком. (Федеральные законы и законы штата, касающиеся этих вопросов, см. В Таблице 1 или в разделе «Дополнительная информация».)
После родов проблемы сосредотачиваются на приспособлении к лактации и уходят на физическое восстановление, связь и уход за ребенком. (Федеральные законы и законы штата, касающиеся этих вопросов, см. В Таблице 1 или в разделе «Дополнительная информация».)
Дискриминация по беременности
Дискриминация на рабочем месте, связанная с беременностью, и домогательства, связанные с беременностью, включая дискриминацию при приеме на работу, запрещены федеральными законами и законами штата. Тем не менее, количество случаев дискриминации во время беременности, о которых сообщается в Комиссию США по равным возможностям при трудоустройстве, увеличивается 3. Примеры включают женщин, которые были уволены после того, как объявили о своей беременности, беременных женщин, к которым предъявлялись более строгие требования, чем к другим работникам (например, к тестированию, чтобы убедиться, что они беременны). они способны выполнять свою работу), женщин, которые были вынуждены уйти в отпуск из-за беременности, или которых заставляли оставаться дома из-за здоровья своего плода.
Закон о дискриминации при беременности требует, чтобы к беременным работницам обращались так же, как и к небеременным работницам, которые похожи по своим способностям или неспособности работать, и запрещает принуждение женщины к уходу по болезни из-за беременности, если она способна продолжить свою работу. . Также незаконным является прекращение работы женщины по причине беременности; тем не менее, почти треть заявлений, поданных в Комиссию США по равным возможностям при трудоустройстве, было прекращено исключительно из-за беременности работницы 3.Если пациентка сообщает о возможной дискриминации на работе в связи с беременностью, рекомендуется проконсультироваться с адвокатом по трудовому праву или в службе бесплатной юридической помощи (см. Раздел «Дополнительная информация»).
Приспособления для беременных и кормящих
Приспособления — это модификации работы, которые позволяют человеку продолжать безопасно выполнять основные функции (основные обязанности) работы, тем самым обеспечивая постоянную оплату труда и льготы. Примеры, связанные с беременностью, включают дополнительные перерывы для отдыха; наличие табурета или стула для сидения; избегание потенциально опасных занятий, например подъема по лестнице; или работать по гибкому графику для посещения дородовых приемов.Национальный опрос беременных работающих женщин показал, что, хотя 53% чувствовали необходимость изменить свои должностные обязанности, 37% никогда не просили о таких изменениях. Кроме того, по крайней мере 9% из тех, кто обратился с просьбой о предоставлении жилья, получили отказ 4.
Примеры, связанные с беременностью, включают дополнительные перерывы для отдыха; наличие табурета или стула для сидения; избегание потенциально опасных занятий, например подъема по лестнице; или работать по гибкому графику для посещения дородовых приемов.Национальный опрос беременных работающих женщин показал, что, хотя 53% чувствовали необходимость изменить свои должностные обязанности, 37% никогда не просили о таких изменениях. Кроме того, по крайней мере 9% из тех, кто обратился с просьбой о предоставлении жилья, получили отказ 4.
Нет федерального закона, гарантирующего комплексные условия проживания для беременных и послеродовых работниц. Действующие федеральные законы и законы штата обеспечивают защиту некоторых беременных женщин, но не других, из-за требований к участию в программе и различий между штатами. Согласно Закону об американцах с ограниченными возможностями, определение инвалидности было недавно расширено и теперь включает менее серьезные временные нарушения, например, связанные с беременностью. Это расширение дает беременным женщинам право на работу, если это не создает чрезмерного бремени для работодателя. Кроме того, федеральный закон и законы некоторых штатов требуют, чтобы работодатели предоставляли разумное время перерыва и личное пространство (не ванную комнату) для сцеживания грудного молока. Закон о дискриминации при беременности дает беременным и кормящим работницам право на такие же условия проживания, которые предлагаются другим работникам с аналогичными ограничениями, вытекающими из временной нетрудоспособности. Тем не менее, даже при наличии этих средств защиты юридические права на приспособления к беременности и кормлению грудью остаются лоскутными и неполными.Написав соответствующие записи для работодателей, акушеры-гинекологи и другие поставщики акушерских услуг могут сыграть важную роль в получении приспособлений для своих пациентов, которые могут продолжать работать. Вставка 1. Условия, позволяющие женщине продолжать работать, являются наиболее надежным способом гарантировать оплату.
Это расширение дает беременным женщинам право на работу, если это не создает чрезмерного бремени для работодателя. Кроме того, федеральный закон и законы некоторых штатов требуют, чтобы работодатели предоставляли разумное время перерыва и личное пространство (не ванную комнату) для сцеживания грудного молока. Закон о дискриминации при беременности дает беременным и кормящим работницам право на такие же условия проживания, которые предлагаются другим работникам с аналогичными ограничениями, вытекающими из временной нетрудоспособности. Тем не менее, даже при наличии этих средств защиты юридические права на приспособления к беременности и кормлению грудью остаются лоскутными и неполными.Написав соответствующие записи для работодателей, акушеры-гинекологи и другие поставщики акушерских услуг могут сыграть важную роль в получении приспособлений для своих пациентов, которые могут продолжать работать. Вставка 1. Условия, позволяющие женщине продолжать работать, являются наиболее надежным способом гарантировать оплату. льготы и защита работы.
льготы и защита работы.
Как написать записку о рабочем месте
Предлагать ограничение на работу или изменение только в случае необходимости по медицинским показаниям. Начните как можно меньше и увеличивайте масштаб, чтобы дать работодателю больше возможностей для адаптации.
Попытайтесь определить, ограничивает ли запрошенное изменение задания выполнение важной функции (например, машинистка должна уметь печатать). Обсудите возможные приспособления для запроса и риски, связанные с запросом (например, если требуется приспособление для выполнения важной функции, которое не может быть предоставлено, работодатель может отправить сотрудника в отпуск по болезни. Если она не имеет права на отпуск по болезни, она может быть уволена) .
Конкретно укажите ограничение работы (например, «Из-за состояния, связанного с беременностью, с медицинской точки зрения рекомендуется, чтобы г-жаXyz не стойте в течение длительного времени [более 2 часов непрерывно] без перерыва или без возможности сесть »).

Нет необходимости предлагать жилье, но это может быть полезно для работодателя и работника. Будьте как можно более конкретными (например, «Я рекомендую следующее разумное приспособление: стул или 15-минутный перерыв каждые 2 часа»). Избегайте общих заявлений, таких как «отсутствие физической активности» или «снижение стресса». Не запрашивайте «легкую пошлину», так как это имеет особое юридическое определение, и не все работодатели имеют опцию «легкая пошлина».Просьба о легкой работе может привести к отказу в предоставлении жилья, и оставление отпуска по болезни является единственным вариантом.
Укажите, что ваш пациент может продолжать работать (например, «г-жа Ксиз может продолжать работать с разумными приспособлениями»).
Укажите ожидаемую продолжительность модификации (которая может быть увеличена).
Джексон Р.А., Гарднер С., Торрес Л.Н., Хучко М.Дж., Златник М.Г., Уильямс Дж.С. Меня уволил акушер: как рабочие записи могут навредить беременным и что с этим делать. Obstet Gynecol 2015; 126: 250–4.
Obstet Gynecol 2015; 126: 250–4.
Отпуск с сохранением работы по беременности и родам
Защита работы и продление льгот по здоровью (без сохранения заработной платы) во время отпуска предусмотрены Федеральным законом о семейных и медицинских отпусках (FMLA), а также рядом законов штатов. Однако из-за критериев приемлемости только около 60% работников в Соединенных Штатах имеют право на защиту FMLA (Таблица 1 или раздел «Дополнительная информация») 5. В частности, работники со стажем менее 1 года не имеют права и должны быть Согласно FMLA, рабочее место должно быть частью фирмы, в которой работает не менее 50 сотрудников.Тем не менее, политика отдельной компании может предусматривать отпуск по беременности и родам даже для недавно нанятых сотрудников. На практике даже работники, имеющие право на защиту FMLA, могут быть не в состоянии позволить себе неоплачиваемый отпуск или должны сократить свой отпуск из-за финансового или рабочего давления 5.
FMLA гарантирует, что работник должен иметь возможность вернуться к своему предыдущему или аналогичному работа с одинаковой оплатой, льготами и условиями труда. Он предоставляет 12 недель общего отпуска, который может быть использован для дородовых встреч, медицинских состояний, связанных с беременностью (в том числе связанных с выкидышем или потерей беременности), физического восстановления и установления связи с младенцами.Ожидается, что после того, как время отпуска по закону FMLA будет исчерпано, сотрудник вернется к работе. FMLA не гарантирует продолжения оплаты во время отпуска. Таким образом, в штатах, где нет дополнительной защиты, работа как можно дольше во время беременности дает больше послеродового отпуска и обеспечивает постоянный доход, что важно для многих женщин. Закон FMLA также предоставляет родителям отпуск для ухода за усыновленным или приемным ребенком.
Он предоставляет 12 недель общего отпуска, который может быть использован для дородовых встреч, медицинских состояний, связанных с беременностью (в том числе связанных с выкидышем или потерей беременности), физического восстановления и установления связи с младенцами.Ожидается, что после того, как время отпуска по закону FMLA будет исчерпано, сотрудник вернется к работе. FMLA не гарантирует продолжения оплаты во время отпуска. Таким образом, в штатах, где нет дополнительной защиты, работа как можно дольше во время беременности дает больше послеродового отпуска и обеспечивает постоянный доход, что важно для многих женщин. Закон FMLA также предоставляет родителям отпуск для ухода за усыновленным или приемным ребенком.
Некоторые штаты в настоящее время предлагают варианты FMLA для отпуска по инвалидности по беременности, семейного отпуска или того и другого.Врачи и пациенты должны быть осведомлены о законах штата, касающихся защиты отпуска по беременности и квалификационных требований, положений о приспособлении для беременных и прав на кормление грудью на рабочем месте. Актуальные списки соответствующих законов в каждом штате доступны на сайтах www.abetterbalance.org/know-your-rights и www.dol.gov/wb/maps/.
Актуальные списки соответствующих законов в каждом штате доступны на сайтах www.abetterbalance.org/know-your-rights и www.dol.gov/wb/maps/.
Если во время беременности или в послеродовой период возникают осложнения, требующие отпуска более 12 недель, отпуск может быть продлен в соответствии с Законом об американцах с ограниченными возможностями в качестве «разумного приспособления» при условии, что это не создает чрезмерных трудностей для работодателя 6 .Важно отметить, что отпуск по болезни ограничен и часто не оплачивается или оплачивается частично. Обычно ожидается, что женщины вернутся к работе или рискуют потерять работу после использования отпуска по болезни. Следовательно, акушеры-гинекологи и другие поставщики акушерских услуг могут сыграть ценную роль в информировании женщин о потенциальных последствиях для дохода или сохранности работы, особенно когда по медицинским показаниям продлен отпуск. Если это возможно и целесообразно с медицинской точки зрения, лучшим вариантом для защиты работы является жилье, позволяющее женщине продолжать работать. Если ожидается, что женщине потребуется продленный отпуск по состоянию здоровья, рекомендуется сначала проконсультироваться с ее работодателем и, при необходимости, с адвокатом или бесплатной юридической помощью (см. Раздел «Дополнительная информация»).
Если ожидается, что женщине потребуется продленный отпуск по состоянию здоровья, рекомендуется сначала проконсультироваться с ее работодателем и, при необходимости, с адвокатом или бесплатной юридической помощью (см. Раздел «Дополнительная информация»).
Возмещение дохода во время отпуска
В обследовании 185 стран, проведенном Организацией Объединенных Наций в 2014 году, только Папуа-Новая Гвинея и США не имели национальной политики оплачиваемого отпуска по беременности и родам 7. Хотя государственные учреждения и многие крупные компании предлагают своим сотрудникам оплачиваемый отпуск, многим женщинам, особенно тем, кто работает в небольших компаниях или на низкооплачиваемой работе, не предоставляется оплачиваемый отпуск по беременности и родам.Например, обследование Бюро труда показало, что только 42% работников частного сектора сообщили о доступе к оплачиваемому личному отпуску по болезни, и только 14% имели доступ к оплачиваемому семейному отпуску. 8. Кроме того, латиноамериканские рабочие, работники с более низкой заработной платой и работники с меньше, чем образование в колледже, имеют меньший доступ к оплачиваемому отпуску 9. Было показано, что оплачиваемый отпуск увеличивает долю женщин, особенно женщин с низким доходом, которые возвращаются на работу после родов, что связано с более высоким уровнем занятости женщин 10.
Было показано, что оплачиваемый отпуск увеличивает долю женщин, особенно женщин с низким доходом, которые возвращаются на работу после родов, что связано с более высоким уровнем занятости женщин 10.
Оплачиваемый отпуск по уходу за ребенком (дополнительный отпуск для установления связи после восстановления после родов) был увязан в наблюдательных и географических экологических исследованиях с улучшением здоровья женщин и их младенцев, включая более низкий уровень симптомов психического здоровья 11, более высокий уровень грудного вскармливания и иммунизации детей 12 и, согласно некоторым европейским исследованиям, снижение детской смертности 13. Политика Американского колледжа акушеров и гинекологов в отношении оплачиваемого отпуска по уходу за ребенком доступна по адресу www.acog.org/-/media/Statements-of-Policy/Public/92ParentalLeaveJuly16.pdf? dmc = 1 & ts = 20170419T1540420564.
Некоторые штаты предлагают частичную замену дохода по инвалидности по беременности с помощью программ инвалидности, финансируемых за счет удержаний из заработной платы. Преимущества различаются в зависимости от штата и часто меняются. Интернет-источники актуальных государственных пособий можно найти на сайтах www.abetterbalance.org/know-your-rights 6 и www.nationalpartnership.org/research-library/work-family/paid-leave/state-paid-family. -leave-rules.pdf 7 (см. также раздел «Дополнительная информация»). Важно отметить, что эти программы обеспечивают замену заработной платы, но не гарантируют защиту работы в период потери трудоспособности; Защита рабочих мест гарантируется Законом о правах ребенка или законодательством штата или и тем, и другим, и должна запрашиваться у работодателя отдельно.Замена дохода для отпуска, взятого для связи с новым ребенком, в настоящее время доступна только в нескольких юрисдикциях.
Преимущества различаются в зависимости от штата и часто меняются. Интернет-источники актуальных государственных пособий можно найти на сайтах www.abetterbalance.org/know-your-rights 6 и www.nationalpartnership.org/research-library/work-family/paid-leave/state-paid-family. -leave-rules.pdf 7 (см. также раздел «Дополнительная информация»). Важно отметить, что эти программы обеспечивают замену заработной платы, но не гарантируют защиту работы в период потери трудоспособности; Защита рабочих мест гарантируется Законом о правах ребенка или законодательством штата или и тем, и другим, и должна запрашиваться у работодателя отдельно.Замена дохода для отпуска, взятого для связи с новым ребенком, в настоящее время доступна только в нескольких юрисдикциях.
Если женщина была уволена из-за проблем, связанных с беременностью, родами или кормлением грудью, она может иметь право на пособие по безработице в зависимости от законов штата. Рекомендуется проконсультироваться с юристом по трудоустройству или получить бесплатную юридическую помощь (см. Раздел «Дополнительная информация»).
Раздел «Дополнительная информация»).
Безопасность труда во время беременности
Многочисленные исследования подтверждают, что для женщины с неосложненной беременностью, как правило, безопасно работать на протяжении большей части беременности без неблагоприятных последствий для женщины или ее младенца 14 15 16.Тем не менее, может потребоваться приспособление для женщин, которые работают в профессиях, в которых они подвергаются воздействию тератогенных токсинов (например, пестицидов и тяжелых металлов), в профессиях, требующих очень тяжелых физических нагрузок, и на работах с повышенным риском падений или травм ( особенно по мере того, как беременность прогрессирует и центр тяжести женщины смещается). Женщинам с осложненной беременностью также могут потребоваться изменения в работе, чтобы продолжать работать безопасно. Например, женщине с гестационным диабетом может потребоваться дополнительный перерыв, а также личное пространство для тестирования глюкозы и перекусов.Доказательства безопасности конкретных условий труда обобщены в следующих разделах.
Токсичные производственные воздействия на рабочем месте
Хотя более 100 000 соединений используются в различных профессиональных условиях, очень немногие из них были достаточно изучены, чтобы сделать выводы о потенциальном вреде для репродуктивной системы. выкидыш или другие неблагоприятные исходы беременности включают следующее: тяжелые металлы (например, свинец, ртуть и мышьяк), все классы пестицидов и определенные гербициды, определенные растворители (например, толуол и бензол), ионизирующее излучение и некоторые химиотерапевтические агенты ( например, метотрексат) 17 18 19 20 21.Управление по охране труда и здоровья США регулирует воздействие химических веществ и радиации на рабочих местах. Пациенты, работающие с химическими веществами, должны иметь соответствующую вентиляцию и защитное снаряжение, такое как перчатки и маски. Даже если неизвестно, представляет ли конкретное химическое вещество риск для беременности или кормления грудью, если оно беспокоит пациента, может потребоваться приспособление. Пациенты, которым нужна дополнительная информация о рисках, связанных с конкретным химическим веществом, могут получить паспорт безопасности химического вещества (ранее — паспорта безопасности материала), который включает основную информацию о рисках воздействия во время беременности.Дополнительная информация о воздействии на рабочем месте доступна на сайте CDC-NIOSH: www.cdc.gov/niosh/topics/repro/specificexposures.html.
Пациенты, которым нужна дополнительная информация о рисках, связанных с конкретным химическим веществом, могут получить паспорт безопасности химического вещества (ранее — паспорта безопасности материала), который включает основную информацию о рисках воздействия во время беременности.Дополнительная информация о воздействии на рабочем месте доступна на сайте CDC-NIOSH: www.cdc.gov/niosh/topics/repro/specificexposures.html.
Выкидыш
Результаты исследований, в которых изучалась связь производственной деятельности с выкидышем, неоднозначны. Метаанализ преимущественно ретроспективных когортных исследований и исследований случай – контроль показал повышенный риск выкидыша или мертворождения при работе в ночное время по сравнению с дневными сменами (относительный риск 1,51; 95% ДИ 1,27–1,78) 22. Единственное проспективное исследование не показало. эффект, но включал выкидыши только после 12 недель беременности 23.Работа более 40 часов в неделю была связана с умеренным повышенным риском в целом (относительный риск, 1,36; 95% ДИ, 1,25–1,49), но связь не была значительной, если ограничиться исследованиями более высокого качества. Не было обнаружено повышенного риска для смешанной сменной работы, подъема более 100 кг / день (220 фунтов) или стояния более 6 часов в день. Однако недавнее крупное ретроспективное когортное исследование профессионального подъема, проведенное в Дании, показало повышенный риск выкидыша, связанный с интенсивным подъемом веса 24. Отношение рисков было 1.38 (95% ДИ, 1,10–1,74) для общей весовой нагрузки в день 101–200 кг (примерно 220–440 фунтов) и 2,02 (95% ДИ, 1,23–3,33) для ежедневной нагрузки более 1000 кг (примерно 2200 фунтов) по сравнению с нонлифтерами.
Не было обнаружено повышенного риска для смешанной сменной работы, подъема более 100 кг / день (220 фунтов) или стояния более 6 часов в день. Однако недавнее крупное ретроспективное когортное исследование профессионального подъема, проведенное в Дании, показало повышенный риск выкидыша, связанный с интенсивным подъемом веса 24. Отношение рисков было 1.38 (95% ДИ, 1,10–1,74) для общей весовой нагрузки в день 101–200 кг (примерно 220–440 фунтов) и 2,02 (95% ДИ, 1,23–3,33) для ежедневной нагрузки более 1000 кг (примерно 2200 фунтов) по сравнению с нонлифтерами.
Второй метаанализ был посвящен сменной работе 25. Все исследования, включенные в анализ, были ретроспективными и имели поправку на искажающие факторы. Ночные смены были связаны с ранним самопроизвольным прерыванием беременности (скорректированное отношение шансов 1,41; 95% ДИ 1,22–1,63), определяемым самопроизвольным прерыванием беременности до 25 недель гестации.
Трудно сделать окончательные выводы из этих исследований из-за их методологических проблем, включая существенные различия в определениях воздействия, неполный контроль смешения и возможность систематической ошибки воспоминаний. В лучшем случае, как представляется, существует небольшой или умеренный повышенный риск выкидыша при работе в ночную смену и интенсивной профессиональной деятельности, хотя эти уровни повышенного риска также могут быть отнесены на счет предвзятости и смешения.
В лучшем случае, как представляется, существует небольшой или умеренный повышенный риск выкидыша при работе в ночную смену и интенсивной профессиональной деятельности, хотя эти уровни повышенного риска также могут быть отнесены на счет предвзятости и смешения.
Преждевременные роды
Три недавних метаанализа, посвященных преждевременным родам, пришли к выводу, что существует незначительное или умеренное повышение риска преждевременных родов, связанное с некоторыми условиями работы 15 16 26.Например, систематический обзор и метаанализ выявили статистически значимую связь между преждевременными родами и стоянием и ходьбой на работе более 3 часов в день (отношение шансов [OR], 1,3; 95% ДИ, 1,1–1,6), поднятие тяжестей. и ношение более 5 кг (11 фунтов) (OR, 1,3; 1,05–1,6), или физических нагрузок на работе (OR, 1,4; 95% ДИ, 1,2–1,7) 16. Систематический обзор и метаанализ 2013 года выявили: статистически значимая связь между преждевременными родами и работой более 40 часов в неделю (OR, 1. 2; 95% ДИ, 1,1–1,3), стояние более 4 часов в день (ОШ, 1,2; 95% ДИ, 1,1–1,3), и посменная работа (обычно определяется как посменная или ночная работа, ИЛИ, 1,1; 1,0–1,3). ) 15. С другой стороны, другое исследование не обнаружило связи между сменной работой и преждевременными родами, но обнаружило небольшой повышенный риск среди тех, кто работал более 40 часов в неделю (OR, 1,3; 1,0–1,5) 26. Во всех трех исследований, отношение шансов было ниже, когда метаанализ ограничивался исследованиями более высокого качества.
2; 95% ДИ, 1,1–1,3), стояние более 4 часов в день (ОШ, 1,2; 95% ДИ, 1,1–1,3), и посменная работа (обычно определяется как посменная или ночная работа, ИЛИ, 1,1; 1,0–1,3). ) 15. С другой стороны, другое исследование не обнаружило связи между сменной работой и преждевременными родами, но обнаружило небольшой повышенный риск среди тех, кто работал более 40 часов в неделю (OR, 1,3; 1,0–1,5) 26. Во всех трех исследований, отношение шансов было ниже, когда метаанализ ограничивался исследованиями более высокого качества.
Хотя небольшие, но значимые ассоциации были обнаружены для определенных видов деятельности на рабочем месте, сомнительно, были ли эти результаты результатом предвзятости и искажения или фактического эффекта.Все исследования, включенные в анализ, были наблюдательными, и большинство из них были ретроспективными. Кроме того, в исследованиях использовались разные определения условий труда, не учитывались важные факторы, влияющие на факторы, и часто оценивалось профессиональное воздействие после родов, что могло привести к смещению воспоминаний. Кроме того, в большинстве исследований продолжительность рабочего времени либо не указывалась, либо ограничивалась первым триместром, что затрудняло выводы о работе во втором и третьем триместрах.В заключение можно сказать, что может быть немного повышенный риск преждевременных родов для определенных типов профессиональных характеристик; однако, учитывая наблюдательный характер этих исследований, этот повышенный риск может быть полностью обусловлен предвзятостью и искажением.
Кроме того, в большинстве исследований продолжительность рабочего времени либо не указывалась, либо ограничивалась первым триместром, что затрудняло выводы о работе во втором и третьем триместрах.В заключение можно сказать, что может быть немного повышенный риск преждевременных родов для определенных типов профессиональных характеристик; однако, учитывая наблюдательный характер этих исследований, этот повышенный риск может быть полностью обусловлен предвзятостью и искажением.
физическую работу
Физически требуют работы, такие как тяжелая атлетика, чрезмерное повторение, неудобных позах, и длительные периоды сидя или стоя ассоциируется с болью в пояснице и скелетно-мышечных заболеваний в общей популяции 27.В номерах, которые были показаны, чтобы смягчить последствия длительного стояния в небеременных населения включают напольные коврики, сидячий стендовые рабочие станции, компрессионные чулки, и поддерживающие обувь 28. Боль в пояснице и скелетно-мышечные расстройства могут обостриться в результате физических изменений, связанных с беременностью. Хотя эффективность этих приспособлений специально не изучалась во время беременности, разумно рассмотреть такие приспособления у беременных женщин с симптомами. Кроме того, падения являются основной причиной профессиональных травм среди населения в целом 19.Беременные женщины подвержены повышенному риску падений из-за слабости суставов и смещения центра тяжести. Таким образом, рассмотрение приспособлений для некоторых беременных женщин, работа которых может быть связана с повышенным риском падений, может быть оправдано с увеличением гестационного возраста.
Хотя эффективность этих приспособлений специально не изучалась во время беременности, разумно рассмотреть такие приспособления у беременных женщин с симптомами. Кроме того, падения являются основной причиной профессиональных травм среди населения в целом 19.Беременные женщины подвержены повышенному риску падений из-за слабости суставов и смещения центра тяжести. Таким образом, рассмотрение приспособлений для некоторых беременных женщин, работа которых может быть связана с повышенным риском падений, может быть оправдано с увеличением гестационного возраста.
Подъем, в частности, представляет собой риск костно-мышечной травмы и боли в пояснице. Национальный институт охраны труда и здоровья рекомендует ограничения для подъема на рабочем месте и недавно дал рекомендации специально для беременных женщин 29.Рекомендуемые пределы веса приведены для девяти зон подъема (в зависимости от высоты подъема и расстояния от тела), трех моделей подъема (нечастые, повторяющиеся кратковременные, повторяющиеся длительные) и двух фаз беременности (менее 20 недель по сравнению с 20 неделями). недель или более) Рис. 1. Для идеального подъема (определяется как подъем двумя руками без скручивания и начинается с высоты 71–132 см [28–52 дюйма] над землей) рекомендуемый предел веса составляет 16 кг (36 фунтов). ) для женщин в раннем периоде беременности, которые имеют нечастую схему подъема тяжестей, и 12 кг (26 фунтов) для женщин в более поздний период беременности, которые имеют нечастую схему подъема.Для женщин в раннем периоде беременности и женщин на более позднем сроке беременности, которые имеют повторяющуюся краткосрочную схему подъема тяжестей (менее 1 часа за раз, после чего следует минимум 1 час физической активности), рекомендуемый предел веса составляет 14 кг. (30 фунтов) и 10 кг (22 фунта) соответственно. Для женщин в раннем периоде беременности и женщин в более позднем периоде беременности, которые имеют повторяющуюся, длительную модель, рекомендуемый предел веса составляет 8 кг (18 фунтов) и 6 кг (13 фунтов), соответственно.
недель или более) Рис. 1. Для идеального подъема (определяется как подъем двумя руками без скручивания и начинается с высоты 71–132 см [28–52 дюйма] над землей) рекомендуемый предел веса составляет 16 кг (36 фунтов). ) для женщин в раннем периоде беременности, которые имеют нечастую схему подъема тяжестей, и 12 кг (26 фунтов) для женщин в более поздний период беременности, которые имеют нечастую схему подъема.Для женщин в раннем периоде беременности и женщин на более позднем сроке беременности, которые имеют повторяющуюся краткосрочную схему подъема тяжестей (менее 1 часа за раз, после чего следует минимум 1 час физической активности), рекомендуемый предел веса составляет 14 кг. (30 фунтов) и 10 кг (22 фунта) соответственно. Для женщин в раннем периоде беременности и женщин в более позднем периоде беременности, которые имеют повторяющуюся, длительную модель, рекомендуемый предел веса составляет 8 кг (18 фунтов) и 6 кг (13 фунтов), соответственно.
Просьбы о предоставлении жилья
Работа во время беременности в целом безопасна. Для тех, кто работает с повышенным риском или у которых беременность осложнена с медицинской точки зрения, рабочие места часто могут позволить продолжить безопасную работу. Получение рабочего места позволяет женщине продолжать работать и, таким образом, обеспечивает постоянную заработную плату, льготы и защиту работы. Когда пациент просит записку о размещении на рабочем месте, первым делом необходимо определить медицинскую необходимость. Многие женщины обеспокоены тем, что работа может нанести вред их беременности, и часто бывает достаточно успокоения. Если условия работы показаны с медицинской точки зрения из-за осложнений беременности или конкретных симптомов, врачи должны изучить обязанности пациента на работе, чтобы определить, возможно ли приспособление, и предложить знания и дополнительные ресурсы относительно потенциальных последствий отпуска по болезни (например, время ограничено. и часто частично оплачиваемый или неоплачиваемый и может повлиять на доступность или продолжительность послеродового отпуска).
Для тех, кто работает с повышенным риском или у которых беременность осложнена с медицинской точки зрения, рабочие места часто могут позволить продолжить безопасную работу. Получение рабочего места позволяет женщине продолжать работать и, таким образом, обеспечивает постоянную заработную плату, льготы и защиту работы. Когда пациент просит записку о размещении на рабочем месте, первым делом необходимо определить медицинскую необходимость. Многие женщины обеспокоены тем, что работа может нанести вред их беременности, и часто бывает достаточно успокоения. Если условия работы показаны с медицинской точки зрения из-за осложнений беременности или конкретных симптомов, врачи должны изучить обязанности пациента на работе, чтобы определить, возможно ли приспособление, и предложить знания и дополнительные ресурсы относительно потенциальных последствий отпуска по болезни (например, время ограничено. и часто частично оплачиваемый или неоплачиваемый и может повлиять на доступность или продолжительность послеродового отпуска). Врачи должны работать со своими пациентами, чтобы определить их основные должностные обязанности. Врач и пациент должны вместе решить, можно ли предложить разумные приспособления, которые позволили бы пациенту продолжать выполнять свои основные рабочие функции. Работодатели также могут предложить жилье. Например, у помощника по административным вопросам может быть несколько обязанностей, связанных с подъемом, но подъем не является важным компонентом ее работы и может быть разумно согласован с работодателем.Однако, если у пациентки есть работа, которая связана с подъемом тяжестей в качестве важной функции, и она не может поднимать тяжести, работодатель может быть не в состоянии предоставить жилье (если нет другой менее напряженной работы). В таком случае пациенту может потребоваться взять отпуск по болезни или он рискует быть уволенным, если она не имеет права на отпуск.
Врачи должны работать со своими пациентами, чтобы определить их основные должностные обязанности. Врач и пациент должны вместе решить, можно ли предложить разумные приспособления, которые позволили бы пациенту продолжать выполнять свои основные рабочие функции. Работодатели также могут предложить жилье. Например, у помощника по административным вопросам может быть несколько обязанностей, связанных с подъемом, но подъем не является важным компонентом ее работы и может быть разумно согласован с работодателем.Однако, если у пациентки есть работа, которая связана с подъемом тяжестей в качестве важной функции, и она не может поднимать тяжести, работодатель может быть не в состоянии предоставить жилье (если нет другой менее напряженной работы). В таком случае пациенту может потребоваться взять отпуск по болезни или он рискует быть уволенным, если она не имеет права на отпуск.
Способ написания заметок о медицинском освидетельствовании может повлиять на то, сможет ли сотрудник быть размещенным и, таким образом, продолжит работу. Блок 1.Pregnant@Work, онлайн-ресурс для написания заметок для конкретного штата, был разработан университетом Калифорнийского центра права трудовой жизни в Гастингсе для оказания помощи поставщикам медицинских услуг в написании законных писем о рабочих местах: www.Pregnantatwork.org (см. раздел «Дополнительная информация»).
Блок 1.Pregnant@Work, онлайн-ресурс для написания заметок для конкретного штата, был разработан университетом Калифорнийского центра права трудовой жизни в Гастингсе для оказания помощи поставщикам медицинских услуг в написании законных писем о рабочих местах: www.Pregnantatwork.org (см. раздел «Дополнительная информация»).
Акушеры-гинекологи и другие поставщики акушерских услуг также могут помочь беременным женщинам и их партнерам, предоставив им информацию и ресурсы, которые могут помочь им лучше понять свои трудовые права. Однако в случаях, когда имела место потенциальная дискриминация на рабочем месте, было отказано в жилье, необходим продленный отпуск по болезни или когда возникают другие сложные вопросы занятости, следует получить юридическую помощь.Также могут быть предоставлены местные ресурсы в виде направления к социальным работникам. Существует несколько бесплатных юридических горячих линий, некоторые из которых также предоставляют бесплатные или недорогие юридические услуги (см. Раздел «Дополнительная информация»).
Раздел «Дополнительная информация»).
Дополнительная информация
Американский колледж акушеров и гинекологов обнаружил дополнительные ресурсы по темам, связанным с этим документом, которые могут быть полезны акушерам-гинекологам, другим поставщикам медицинских услуг и пациентам. Вы можете просмотреть эти ресурсы на сайте www.acog.org/More-Info/ Вопросы занятости.
Эти ресурсы предназначены только для информации и не могут быть исчерпывающими. Обращение к этим ресурсам не означает одобрения Американским колледжем акушеров и гинекологов организации, веб-сайта организации или содержания ресурса. Ресурсы могут быть изменены без предварительного уведомления.
|
|
Диабет во время беременности | Здоровье матери и ребенка | Репродуктивное здоровье
Что мне делать, если у меня диабет?
До беременности
Женщинам с диабетом 1 или 2 типа важно проконсультироваться с врачом перед беременностью.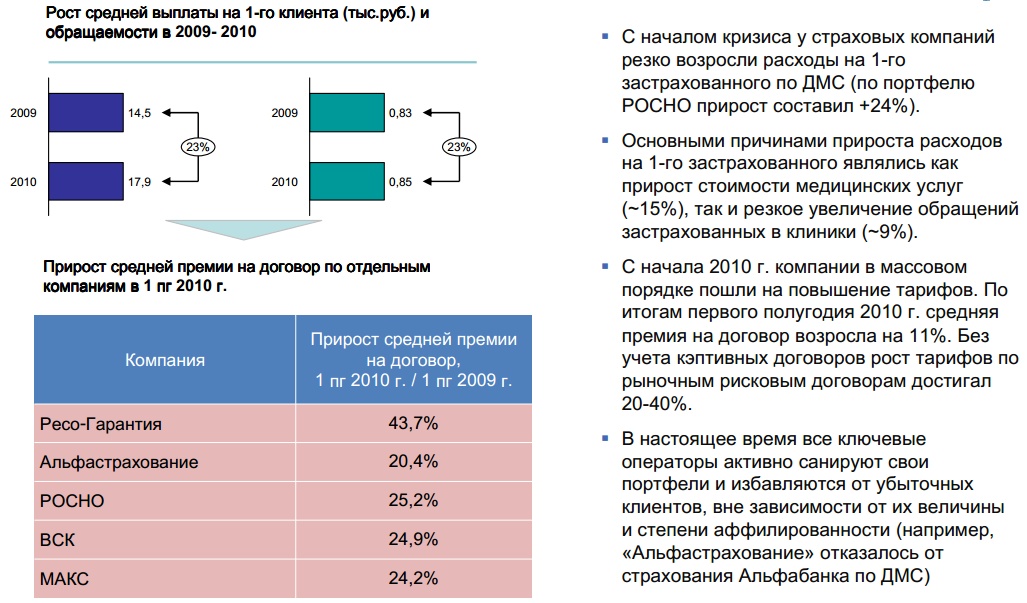 Медицинская помощь до зачатия (профилактическая медицинская помощь до и между беременностями) дает возможность обсудить изменения в уровне сахара в крови, внести коррективы в мониторинг и прием лекарств, а также проверить и лечить связанные с этим проблемы со здоровьем, такие как высокое кровяное давление.
Медицинская помощь до зачатия (профилактическая медицинская помощь до и между беременностями) дает возможность обсудить изменения в уровне сахара в крови, внести коррективы в мониторинг и прием лекарств, а также проверить и лечить связанные с этим проблемы со здоровьем, такие как высокое кровяное давление.
Во время беременности
Управление диабетом может помочь вам иметь здоровую беременность и родить здорового ребенка. Чтобы справиться с диабетом, обращайтесь к врачу в соответствии с рекомендациями, следите за уровнем сахара в крови, следуйте плану здорового питания, разработанному вашим врачом или диетологом, будьте физически активными и принимайте инсулин в соответствии с указаниями (при необходимости).Узнайте больше о том, как управлять диабетом 1 или 2 типа во время беременности и гестационного диабета.
После беременности
Женщины с гестационным диабетом с большей вероятностью заболеют диабетом 2 типа в более позднем возрасте. Если у вас был гестационный диабет, важно обратиться к врачу, чтобы пройти тест на диабет через 4–12 недель после рождения ребенка. Если в это время у вас нет диабета, продолжайте проходить тестирование каждые 1–3 года, чтобы убедиться, что уровень сахара в крови находится в нормальном диапазоне.
Если в это время у вас нет диабета, продолжайте проходить тестирование каждые 1–3 года, чтобы убедиться, что уровень сахара в крови находится в нормальном диапазоне.
Чтобы снизить риск диабета 2 типа, выполните следующие действия:
- Добейтесь здорового индекса массы тела. Ожирение — серьезный фактор риска развития диабета; потеря даже нескольких фунтов может помочь предотвратить диабет 2 типа.
- Увеличьте физическую активность до 30 минут в день, по крайней мере, 5 дней в неделю. Вы можете разбить свою активность на более мелкие отрезки времени — например, быстрая 10-минутная прогулка 3 раза в день.
- Выбирайте здоровую пищу. Ешьте разнообразные фрукты и овощи, ограничьте потребление жиров до 30% или менее от дневной нормы калорий и ограничьте размер порций, чтобы улучшить потерю веса и предотвратить диабет 2 типа.
Женщины, у которых был гестационный диабет или у которых развился преддиабет, также могут участвовать в программе CDC по профилактике диабета, изменение образа жизни pro
грамм. Найдите ближайший к вам класс по изменению образа жизни, признанный CDC, или присоединитесь к одной из онлайн-программ.
Найдите ближайший к вам класс по изменению образа жизни, признанный CDC, или присоединитесь к одной из онлайн-программ.
Что делает CDC?
Узнайте, что делает CDC в отношении диабета во время беременности.
Изменение диагностических критериев гестационного диабета в Швеции — ступенчатое национальное кластерное рандомизированное контролируемое исследование — протокол исследования CDC4G | BMC по беременности и родам
Дизайн исследования
Исследование «Изменение диагностических критериев гестационного диабета» (CDC4G) в Швеции — это национальное проспективное неслепое исследование SW-CRCT, посвященное переходу от прежних шведских диагностических критериев к критериям ВОЗ 2013 года для GDM i. .е. до 3-х точечного OGTT с уровнем глюкозы в плазме натощак, 1-часовым и / или 2-часовым диагностическим порогом ≥5,1, ≥10,0, ≥8,5 ммоль / л соответственно (рис. 1). Каждый участвующий центр составляет один кластер, в котором пациенты продолжают проходить скрининг на ГСД в соответствии с их обычным подходом, см. Таблицу 1. Время перехода к новым критериям рандомизируется и затем развертывается до тех пор, пока все 11 кластеров (т.е. новые режимы GDM в течение 2018 г., см. рис. 2. Переход потребовал введения пробы глюкозы натощак в одном регионе и 1-часовой пробы во всех 11 регионах.Это означает, что требуется общая популяционная оценка изменения, поскольку многие женщины с ГСД, диагностированные по новым критериям, не будут идентифицированы в течение контрольного периода (например, те, у кого нет 1-часового теста). Также запланирован субанализ среди лиц с нелеченым и пролеченным ГСД, проведенный ВОЗ в 2013 году.
Таблицу 1. Время перехода к новым критериям рандомизируется и затем развертывается до тех пор, пока все 11 кластеров (т.е. новые режимы GDM в течение 2018 г., см. рис. 2. Переход потребовал введения пробы глюкозы натощак в одном регионе и 1-часовой пробы во всех 11 регионах.Это означает, что требуется общая популяционная оценка изменения, поскольку многие женщины с ГСД, диагностированные по новым критериям, не будут идентифицированы в течение контрольного периода (например, те, у кого нет 1-часового теста). Также запланирован субанализ среди лиц с нелеченым и пролеченным ГСД, проведенный ВОЗ в 2013 году.
Время подготовки, настройки, контроля и вмешательства в исследование CDC4G в течение 2017, 2018 и 2019 годов. Q = квартиль, период 3 месяца
Таблица 1 Список включенных регионов и методов диагностики GDM Фиг.2CONSORT 2010 блок-схема рандомизированного кластера ступенчатого клина CDC4G — испытание
Ранее сайты различались по способу отбора проб: некоторые использовали капиллярные, а некоторые — венозные пробы. Поскольку в исследовании HAPO использовался отбор венозных проб, и это подход, рекомендованный SNBHW и ВОЗ, все исследовательские центры, использующие отбор проб из капилляров для диагностики GDM, перешли на венозный в течение национального периода подготовки (сентябрь – декабрь 2017 г.). Клиническое ведение ГСД также варьировалось по стране, и новые рекомендации по лечению ГСД и акушерскому надзору были введены в период национальной подготовки до начала исследования.Было решено, что никакая местная политика не должна изменяться в течение испытательного периода.
Поскольку в исследовании HAPO использовался отбор венозных проб, и это подход, рекомендованный SNBHW и ВОЗ, все исследовательские центры, использующие отбор проб из капилляров для диагностики GDM, перешли на венозный в течение национального периода подготовки (сентябрь – декабрь 2017 г.). Клиническое ведение ГСД также варьировалось по стране, и новые рекомендации по лечению ГСД и акушерскому надзору были введены в период национальной подготовки до начала исследования.Было решено, что никакая местная политика не должна изменяться в течение испытательного периода.
Испытание проводилось в рамках Шведской сети клинических исследований в области акушерства и гинекологии (SNAKS; www.sfog.se).
Участники
Все регионы Швеции были приглашены к участию в течение 12-месячного периода исследования. Одиннадцать (65–67 000 рождений в год) из 21 региона Швеции согласились участвовать. В исследование включены все женщины из участвующих регионов (включая как первичную, так и вторичную помощь) по всей Швеции, если они не выйдут из национального реестра. Исключаются женщины с ранее существовавшим диабетом. Такой подход к использованию обезличенных данных из национальных регистров без индивидуального согласия был одобрен Уппсальским региональным комитетом по этике от имени всех исследовательских комитетов Швеции. Национальный SPR использует подход отказа, с менее чем 100 отказами ежегодно.
Исключаются женщины с ранее существовавшим диабетом. Такой подход к использованию обезличенных данных из национальных регистров без индивидуального согласия был одобрен Уппсальским региональным комитетом по этике от имени всех исследовательских комитетов Швеции. Национальный SPR использует подход отказа, с менее чем 100 отказами ежегодно.
Исходы
Первичным результатом является LGA (масса тела при рождении выше 90-го процентиля для гестационного возраста и пола с использованием центильных таблиц) на основе шведской контрольной популяции (близнецы, серьезные пороки развития и внутриутробные смерти исключены из контрольной популяции).Это единственный распространенный исход беременности, который, как было показано, существенно и постоянно снижается при лечении ГСД [32].
Вторичные исходы для новорожденного и матери перечислены в таблице 2.
Таблица 2 Результаты, отбор проб и измерения Будет проведен анализ полезности затрат на здравоохранение.
Набор
Женщины будут приниматься на работу де-факто, находясь под опекой участвующей службы здравоохранения. У женщин всегда есть возможность отказаться от тестирования и, если диагностирован ГСД, отказаться от лечения.Информированное согласие не будет запрошено, кроме обычного приглашения отказаться от SPR и возможности в любое время отказаться от любого аспекта управления.
Рандомизация
Поскольку ожидаемое количество рождений варьируется в разных участвующих центрах, стратифицированная рандомизация по размеру центра была проведена с использованием двух страт. Первой страной были два крупнейших густонаселенных исследовательских центра (Стокгольм и Гетеборг), которые были рандомизированы для изменения критериев GDM в июне или августе 2018 года.Вторая страта с девятью оставшимися центрами менялась по одному центру в месяц в рандомизированном порядке с февраля по июль и с сентября по ноябрь 2018 года. Распределение рандомизации выполнялось с использованием сгенерированных компьютером случайных последовательностей распределения с использованием SPSS версии 22 (Armonk , NY: IBM Corp) исследователем из отдела клинической эпидемиологии и биостатистики, регион Эребру. Рандомизация была скрыта от участвующего центра, и список хранится в сейфе университетской больницы Эребру.
Рандомизация была скрыта от участвующего центра, и список хранится в сейфе университетской больницы Эребру.
Статистик исследования предоставил информацию о рандомизации координатору исследования, который, в свою очередь, проинформировал соответствующий центр через местного ИП за 2 месяца до того, когда центр будет рандомизирован для использования новых критериев GDM. Персонал на всех участках был ослеплен до тех пор, пока их местный PI не сообщил об их дате начала для перехода с контрольного периода (старые критерии GDM) на период вмешательства ( новых критериев GDM ) .
Мониторинг соблюдения протокола исследования
Каждый месяц каждый центр сообщал о своем мониторинге в соответствии с контрольным списком на веб-сайте (см. В соответствии с руководящими принципами), чтобы убедиться, что руководящие принципы исследования CDC4G (например,грамм. Лечение ГСД, методы забора крови, акушерское наблюдение, переход на новые критерии) отслеживались на каждом этапе исследования. Кроме того, регистрируется количество женщин с диагнозом ГСД, диагностированным каждый месяц в течение периода исследования. О серьезных возможных неблагоприятных исходах, таких как (тяжелая материнская гипогликемия (низкий уровень глюкозы в крови, для лечения которого требуется помощь другого человека) и лактоацидоз у женщин, получавших метформин), сообщается каждый месяц. Промежуточный анализ проводится координатором исследования каждый месяц для выявления любых нарушений безопасности или протокола.Доступна панель мониторинга данных исследования и безопасности (DSMB), чтобы определить, оправдывают ли какие-либо проблемы безопасности прекращение исследования.
Кроме того, регистрируется количество женщин с диагнозом ГСД, диагностированным каждый месяц в течение периода исследования. О серьезных возможных неблагоприятных исходах, таких как (тяжелая материнская гипогликемия (низкий уровень глюкозы в крови, для лечения которого требуется помощь другого человека) и лактоацидоз у женщин, получавших метформин), сообщается каждый месяц. Промежуточный анализ проводится координатором исследования каждый месяц для выявления любых нарушений безопасности или протокола.Доступна панель мониторинга данных исследования и безопасности (DSMB), чтобы определить, оправдывают ли какие-либо проблемы безопасности прекращение исследования.
Процедуры
Трехмесячный национальный подготовительный период был организован в период с октября по декабрь 2017 г. (рис. 2), чтобы все центры консолидировали свой местный подход к скринингу, заменив диагностическое тестирование на отбор венозных проб, изменив и консолидировав согласованные подход к лечению ГСД и согласованный подход к акушерскому ведению.
Исследование началось 1 января 2018 г. с 1 месяца сбора исходных данных, когда рандомизация не проводилась. Впоследствии, в периодические моменты времени, называемые «шагами», сайты переходили на новые критерии GDM в случайном порядке в течение 10 месяцев. В декабре 2018 года все сайты использовали новые критерии. Последние роды ожидаются в августе 2019 года.
Просмотр бронирования
Проверка бронирования в разных центрах различалась. В некоторых центрах женщины из группы высокого риска прошли OGTT, другие центры использовали универсальный случайный скрининг уровня глюкозы в крови для выявления тех, кто был направлен на OGTT, см. Таблицу 1.Пороговые значения OGTT, используемые для явного диабета во время беременности, перечислены в таблице 1.
Пероральный тест на толерантность к глюкозе (OGTT)
На протяжении всего периода исследования 2-часовой прием 75 г OGTT проводился после предварительного обследования, на сроке беременности 24–29 недель или при наличии клинических показаний (например, многоводие, ускоренный рост или высокий случайный уровень глюкозы в крови).
Отбор венозных проб использовался вместе с измерениями глюкозы, выполненными либо местной лабораторией, либо в месте оказания медицинской помощи (таблица 1).Все лаборатории аккредитованы в соответствии с SS-EN-ISO / IEC 15189. В рамках аккредитации лаборатории участвуют в схемах межлабораторных сравнений либо от Equalis (https://www.equalis.se/en/), либо в схемах. организовано местной больничной организацией.
Руководство по управлению GDM
Ведение GDM (лечение и акушерское наблюдение) было одинаковым во всех центрах до и после перехода.Все женщины получили информационные буклеты GDM и письменные рекомендации по питанию на шведском языке, переведенные на пять других языков (английский, пушту, сомали, арабский и дари). Всем женщинам с диагнозом GDM были предложены рекомендации по образу жизни от диетолога. Дальнейшая общая информация о ГСД была предоставлена акушеркой, если лечение соответствовало образу жизни, и группой диабетиков, если проводилось лечение инсулином или метформином. Местная медсестра по диабету или обученная акушерка обучали женщин самостоятельному измерению уровня глюкозы в плазме (SMPG).Использовались разные измерители, но все они могли загружать данные через DIASEND® (Glooko AB, Гетеборг, Швеция), который считается частью местных медицинских карт. SMPG рекомендовалось проводить четыре раза в день: натощак и через 1 час после завтрака, обеда и ужина среди тех, кто придерживается образа жизни, и семь раз в день среди тех, кто лечился инсулином и / или метформином (до и через 1 час после еды и ночью. перед сном).
Местная медсестра по диабету или обученная акушерка обучали женщин самостоятельному измерению уровня глюкозы в плазме (SMPG).Использовались разные измерители, но все они могли загружать данные через DIASEND® (Glooko AB, Гетеборг, Швеция), который считается частью местных медицинских карт. SMPG рекомендовалось проводить четыре раза в день: натощак и через 1 час после завтрака, обеда и ужина среди тех, кто придерживается образа жизни, и семь раз в день среди тех, кто лечился инсулином и / или метформином (до и через 1 час после еды и ночью. перед сном).
Целевые значения глюкозы в капиллярной плазме были <5.3 ммоль / л натощак (перед завтраком), <6,0 ммоль / л перед другими приемами пищи, <8,0 ммоль / л через 1 час после еды и <7,0 ммоль / л перед сном. Пациенты с тремя или более значениями выше целевого значения в течение 1 недели начали фармакологическое лечение или усиленное лечение, если они уже принимали метформин / инсулин. Ведение ГСД (лечение и акушерское наблюдение) было одинаковым во всех центрах до и после перехода.
Фармакологическое лечение
Метформин одобрен для лечения ГСД Шведским национальным советом здравоохранения (https: // www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2015-4-12.pdf), и он используется в основном для пациентов с избыточным весом (ИМТ ≥ 25 кг / м 2 ), особенно в случаях, когда глюкоза натощак и базальная уровень глюкозы был повышен в течение дня. Письменная и устная информация была предоставлена относительно побочных эффектов и того, что метформин проникает через плаценту. Начальная доза составляла 500 мг один раз в день, с увеличением на одну таблетку каждые три дня до достижения целевого уровня глюкозы.
Инсулин рекомендуется в тех случаях, когда не ожидается, что метформин приведет к быстрому контролю гипергликемии, или если пациент считает его нецелесообразным по клиническим причинам или отказывается от него.Если уровень глюкозы в крови натощак выше целевого значения, в первую очередь следует выбрать инсулин промежуточного действия (НПХ). Аналоги инсулина длительного действия рассматриваются, если не достигнуты целевые уровни глюкозы в крови. Аналоги инсулина быстрого действия используются для контроля повышенного уровня глюкозы после приема пищи. Первоначально рекомендуется проводить оценку уровня глюкозы и титрование дозы инсулина два раза в неделю, после чего титрование проводят один раз в неделю. Изменения в дозах инсулина происходили, если три или четыре значения превышали целевое значение за 1-недельный период.Начальные дозы составляют 4–8 единиц в зависимости от гликемии и других клинических факторов (например, ИМТ).
Аналоги инсулина длительного действия рассматриваются, если не достигнуты целевые уровни глюкозы в крови. Аналоги инсулина быстрого действия используются для контроля повышенного уровня глюкозы после приема пищи. Первоначально рекомендуется проводить оценку уровня глюкозы и титрование дозы инсулина два раза в неделю, после чего титрование проводят один раз в неделю. Изменения в дозах инсулина происходили, если три или четыре значения превышали целевое значение за 1-недельный период.Начальные дозы составляют 4–8 единиц в зависимости от гликемии и других клинических факторов (например, ИМТ).
Акушерское наблюдение
Все женщины с ГСД получают письменную информацию о состоянии здоровья и физических упражнениях и продолжают получать обычную акушерскую / акушерскую помощь, включая дополнительное вмешательство по показаниям. Женщины с диагностированным ГСД и только ведение образа жизни получали выжидательную помощь в соответствии с нормальным ведением беременности с оценкой веса плода на 38 неделе для оценки до родов. Женщинам, получающим метформин или инсулин, дополнительные ультразвуковые исследования для оценки веса плода выполнялись не менее 2 раз во время беременности: на 28–32 неделе и не позднее 38 недель. Индукция происходит, если она не была проведена до 40 + 6 для женщин, леченных GDM, и для GDM, получавших диету, не позднее 42 + 0.
Женщинам, получающим метформин или инсулин, дополнительные ультразвуковые исследования для оценки веса плода выполнялись не менее 2 раз во время беременности: на 28–32 неделе и не позднее 38 недель. Индукция происходит, если она не была проведена до 40 + 6 для женщин, леченных GDM, и для GDM, получавших диету, не позднее 42 + 0.
Сбор данных
Данные будут собираться через SPR, национальный регистр качества [33]. Создается дополнительная электронная форма записи дела с введенными вручную данными, которые иначе не собираются в SPR (например,грамм. уровень глюкозы в крови новорожденных и повторные значения OGTT). В последующих исследованиях будут использоваться Национальный регистр диабета (NDR) и другие регистры здравоохранения Швеции (SNQ, Регистр прописанных лекарств, Статистическое управление Швеции). Мониторинг уровня глюкозы и соблюдение целевых показателей были получены с помощью DIASEND®.
Первое извлечение набора данных планируется завершить в течение 2020 года. Координатор проекта и руководящая группа будут иметь доступ к полному набору данных, когда он будет доступен.
Координатор проекта и руководящая группа будут иметь доступ к полному набору данных, когда он будет доступен.
Статистика и анализ данных
Размер выборки и расчет мощности
Оценка размера выборки была выполнена статистиком исследования для рандомизированного плана ступенчатого клина кластера с использованием STATA версии 14 [34].При участии 11 центров (кластеров) и внутрикластерной корреляции (ICC) 0,0026 минимальный размер выборки из 47 916 беременных женщин (23 958 до изменения и 23 958 после изменения новых критериев GDM) имеет 90% статистическую мощность с 5% уровнем значимости. выявить абсолютное снижение LGA на 1,5% на уровне популяции (с существующих 10 до 8,5%). ICC был рассчитан на основе разброса заболеваемости LGA в 2012 году между участвующими центрами, который варьировался от 7,7 до 13,3% (0.077–0,133). Предполагая, что вариация заболеваемости LGA между центрами соответствует нормальному распределению, вариация заболеваемости LGA была оценена как среднее значение 0,1067 и стандартное отклонение (SD) 0,0164. Коэффициент вариации (CV) составляет 0,154 (стандартное отклонение, деленное на среднее значение), и CV можно выразить как ICC.
Коэффициент вариации (CV) составляет 0,154 (стандартное отклонение, деленное на среднее значение), и CV можно выразить как ICC.
Общее предполагаемое количество включений (= рождений) в течение периода включения для участвующих центров составляет примерно 65 000. Во время исследования невозможно предсказать точное количество родов из-за различий в размерах центров.Ожидается некоторая неполнота (по оценкам 10%) данных о материнских характеристиках (в основном ИМТ). Расчет показывает, что будет достаточно мощности для измерения основного результата (LGA), даже если 1-2 центра выбыли.
Предлагаемые методы статистического анализа для ступенчатых клиновых планов будут использоваться, включая модели обобщенного оценочного уравнения (GEE) или логистические модели смешанного эффекта для оценки первичного результата, LGA. Логистические модели со смешанным эффектом будут включать центры как случайные эффекты, которые являются кластером и единицей рандомизации в этом дизайне, а также интервенции и периоды времени как фиксированные эффекты или время как случайный эффект [35]. Корректировка времени предназначена для компенсации календарных временных изменений заболеваемости LGA с течением времени, которые происходят не из-за вмешательства, изменяющего старые критерии GDM на новые, а из-за потенциальных временных тенденций заболеваемости LGA.
Корректировка времени предназначена для компенсации календарных временных изменений заболеваемости LGA с течением времени, которые происходят не из-за вмешательства, изменяющего старые критерии GDM на новые, а из-за потенциальных временных тенденций заболеваемости LGA.
Поскольку рандомизация проводится на уровне кластера, а не на уровне участников, мы скорректируем важные прогностические предикторы LGA, такие как хроническая гипертензия, возраст матери, ИМТ, страна рождения матери и курение матери во время беременности.Стратификация с тестами взаимодействия по прогностическим факторам будет использоваться для дальнейшего исследования, являются ли связи с LGA между двумя диагностическими критериями неоднородными, а новые диагностические критерии имеют еще большее влияние в некоторых подгруппах в соответствии с факторами риска.
Из-за ступенчатого клинового дизайна исследования будут проводиться некоторые рекомендуемые специфические для дизайна анализы, такие как стратификация по периоду времени, чтобы оценить, является ли связь вмешательства с исходами однородной в течение периода времени исследования или неоднородностью внутри центров между двумя вмешательствами. Вторичные неблагоприятные исходы для новорожденных и матери будут анализироваться с использованием тех же методов и соображений, что и для первичного исхода. Будет проведен субанализ для сравнения результатов с глюкозой натощак 5,1–6,9 ммоль / л и / или 2 ч глюкозы 8,5–8,9 ммоль / л до и после переключения критериев.
Вторичные неблагоприятные исходы для новорожденных и матери будут анализироваться с использованием тех же методов и соображений, что и для первичного исхода. Будет проведен субанализ для сравнения результатов с глюкозой натощак 5,1–6,9 ммоль / л и / или 2 ч глюкозы 8,5–8,9 ммоль / л до и после переключения критериев.
Экономическая оценка здравоохранения
В первом экономическом анализе здравоохранения увеличенные затраты на вмешательство для новых диагностических критериев будут сопоставлены со снижением затрат на здравоохранение во время беременности и в связи с родами.Этот анализ затрат состоит из 1) оценки стандартной стоимости лечения ГСД, 2) использования услуг здравоохранения матери во время беременности и в течение месяца после родов и 3) использования медицинских услуг младенца в течение месяца после рождения. Данные берутся из SPR. Стоимость использования медицинских услуг оценивается на основе национальных затрат Швеции на базу данных пациентов.
Во второй анализ также будет включено качество жизни матери во время беременности и после родов. Он будет выражаться в годах жизни с поправкой на качество (QALY) на основе одного элемента самооценки здоровья, преобразованного в значения, основанные на предпочтениях, с использованием оценки предпочтений на основе шведского опыта [36].Самостоятельно оцениваемые данные о состоянии здоровья во время беременности и после родов извлекаются из SPR, где они уже собраны.
Он будет выражаться в годах жизни с поправкой на качество (QALY) на основе одного элемента самооценки здоровья, преобразованного в значения, основанные на предпочтениях, с использованием оценки предпочтений на основе шведского опыта [36].Самостоятельно оцениваемые данные о состоянии здоровья во время беременности и после родов извлекаются из SPR, где они уже собраны.
В третьем анализе будут смоделированы долгосрочные последствия. Различия в заболеваемости LGA будут смоделированы с учетом будущего здоровья ребенка и финансовых последствий на основе наилучших имеющихся данных. Таким же образом можно смоделировать влияние вмешательства на здоровье матери в будущем на основе маркеров медицинского риска. Рентабельность будет выражаться в стоимости за QALY.
Затраты на отсрочку родов
Знаменитости могут себе это позволить, а вы?
Так много историй о знаменитостях в возрасте от 30 до 40, родивших здоровых детей, что откладывание родов кажется нормальным и естественным явлением. Тем не менее, женщины, которые ждут от 30 лет или позже, чтобы родить ребенка, сталкиваются с определенными рисками.
Тем не менее, женщины, которые ждут от 30 лет или позже, чтобы родить ребенка, сталкиваются с определенными рисками.
«Первое важное препятствие, которое они должны преодолеть, — это возможность забеременеть из-за проблем бесплодия [часто] у женщин в возрасте от 30 до 40 лет», — говорит доктор Сьюзан Гербер, доцент кафедры акушерства и гинекологии Северо-Западного университета. Медицинская школа им. Файнберга, специализирующаяся на материнской медицине плода. «По мере взросления женщины риск зачатия плода с несколькими типами хромосомных аномалий, такими как синдром Дауна, также значительно увеличивается.Увеличение количества хромосомных аномалий также приводит к увеличению риска выкидышей в первом триместре, потому что [многие] выкидыши происходят из-за хромосомных аномалий ».
Статистика «Марша десятицентовиков» подтверждает эту реальность. В возрасте 25 лет риск рождения ребенка с синдромом Дауна составляет 1 из 1250; в 35 лет — 1 из 400; в возрасте 45 лет — 1 из 30. Риск выкидыша в первом триместре составляет около 20 процентов для женщин в возрасте от 35 до 39 лет и более 50 процентов к 45 годам.
Женщины старше 35 лет также чаще страдают гестационным диабетом и повышенным кровяным давлением, которое в более серьезных случаях называется преэклампсией, которая развивается во время беременности. У этих женщин также повышен риск мертворождения. «Эти риски не слишком высоки, и, как правило, женщины могут неплохо справляться», — говорит Гербер. «Если женщине 40 лет без каких-либо сопутствующих заболеваний, и она зачала хромосомно нормального ребенка, очень высока вероятность, что у нее все будет хорошо. Я практикую акушерство из группы повышенного риска, и бывают дни в моей практике, когда я не вижу никого моложе 40 лет.По моему опыту, когда женщины откладывают беременность до этого возраста, они часто ожидают результатов, которые намного хуже, чем те, которыми они рискуют ».
Что касается знаменитостей, которые рожают в более позднем возрасте, Гербер говорит: «Они, возможно, прошли лечение бесплодия, о котором общественность не знает, и, в целом, они, как правило, здоровы, без хронических заболеваний. это может повлиять на других людей ».
это может повлиять на других людей ».
Гербер рекомендует женщинам пройти предварительное медицинское обследование.«Если женщина думает о беременности, ей непременно следует [пройти осмотр] своего акушера-гинеколога, чтобы увидеть, есть ли что-то, что нужно сделать [диагностически], прежде чем она забеременеет [и, конечно,] оптимизировать свое здоровье, например, потерять 20 фунтов, — говорит Гербер, — это дает женщинам идеальную возможность спланировать беременность в то время, когда они здоровы, чтобы дать им лучший прогноз на беременность, которая пройдет хорошо ».
Опубликовано в Chicago Health Winter / Spring 2013
Медицинские счета 101: от беременности до родов
Многие или все продукты, представленные здесь, предоставлены нашими партнерами, которые компенсируют нам.Это может повлиять на то, о каких продуктах мы пишем, где и как они появляются на странице. Однако это не влияет на наши оценки. Наше мнение — наше собственное.
Беременность и роды обходятся дорого, а медицинские счета не просто объяснить. Поскольку разница в цене и страховом покрытии составляет десятки тысяч долларов, расшифровка расходов потребует некоторой работы, но вы можете сделать это с нашей помощью. Прочтите это руководство по адресу:
Поскольку разница в цене и страховом покрытии составляет десятки тысяч долларов, расшифровка расходов потребует некоторой работы, но вы можете сделать это с нашей помощью. Прочтите это руководство по адресу:
- Узнайте о своем покрытии.
- Знайте, каких затрат и когда ожидать.
- Не беспокойтесь о предполагаемых расходах.
Рождение ребенка — дорогое удовольствие, иногда даже вызывающее тревогу. Анализ затрат на девять месяцев беременности и затем на воспитание ребенка может показаться непосильным, но знание того, чего ожидать, может помочь.
Основные различия в стоимости и охвате
Любой справочник по медицинским счетам и вашей доле в стоимости должен сопровождаться несколькими оговорками.
- Цены значительно различаются от города к городу, и даже от местной больницы до местной больницы. Исследователи из Калифорнийского университета в Сан-Франциско в 2014 году обнаружили, что только в Золотом штате стоимость неосложненных вагинальных родов варьируется в широких пределах — от 3296 до 37 227 долларов в зависимости от больницы.
 Кесарево сечение стоило от 8 312 до почти 71 000 долларов.
Кесарево сечение стоило от 8 312 до почти 71 000 долларов. - Если у вас есть медицинская страховка, разница в покрытии также велика. Кроме того, поскольку ACA не определяет точно, что должно быть охвачено этими зонтами, страховые компании интерпретировали и применяли это условие по-разному.
- Смета цен и наличных расходов удобна, но является лишь приблизительной. Единственный способ узнать наверняка, сколько вы заплатите, — это связаться со своими поставщиками медицинских услуг и в страховую компанию. Чем больше вы готовы выполнить над клиентской частью, тем меньше вероятность того, что вы получите неожиданные счета по почте.
Получите справку о своей страховке
Если вы не знаете, как работает ваша медицинская страховка, сейчас самое время узнать о ваших льготах. Вы можете пройти полный курс по пониманию своей политики, но, вероятно, у вас все равно останутся вопросы.Считайте это зубрежкой. Две ваши основные области обучения:
Обратитесь в свою медицинскую страховую компанию с номером полиса на руках и задайте эти ключевые вопросы, обязательно запишите, с кем вы разговаривали, и дату:
- Покрываются ли в рамках моего полиса льготы по дородовой помощи, родам и родам?
- Нужно ли мне направление от моего основного лечащего врача для посещения акушера-гинеколога или другого специалиста?
- Потребуется ли мне предварительное разрешение на дородовое наблюдение?
- Какие пренатальные тесты покрываются (УЗИ, амниоцентез, генетическое тестирование и т.
 Д.))?
Д.))? - Какие общие дородовые потребности, роды и роды не покрываются моим полисом?
- Какие больницы в моем районе входят в сеть моего страхового полиса?
- Что мне нужно сделать, чтобы гарантировать, что мой новорожденный будет застрахован с момента родов?
- Каков срок пребывания в больнице после родов?
- Распространяется ли мой полис на отдельную комнату или люкс, или мне придется жить в одной комнате?
- Если вас интересуют нетрадиционные роды, такие как домашние роды с акушеркой, например, спросите о покрытии на них.
На протяжении всей беременности и во время посещений малышом, когда ребенок регулярно посещает его, будьте осторожны. Если в какой-то момент вы не уверены в своем покрытии и хотите быть вдвойне безопасным, позвоните в свою страховую компанию, чтобы получить подтверждение заранее.
Осторожно: В зависимости от практики выставления счетов вашим поставщикам медицинских услуг и срока родов вам может потребоваться оплатить два вычета, если дородовой уход осуществляется в течение одного календарного года, а ваш ребенок родится в следующем. Некоторые поставщики услуг объединяют свои сборы со страховыми компаниями в так называемый «глобальный биллинг», который может включать все дородовые расходы и расходы на доставку. Спросите своего акушера-гинеколога, планирует ли он использовать глобальный биллинг, чтобы вы знали, где вы находитесь, заранее.
Некоторые поставщики услуг объединяют свои сборы со страховыми компаниями в так называемый «глобальный биллинг», который может включать все дородовые расходы и расходы на доставку. Спросите своего акушера-гинеколога, планирует ли он использовать глобальный биллинг, чтобы вы знали, где вы находитесь, заранее.
Незастрахованный? Обратиться за помощью
Если у вас нет медицинской страховки, вы рассчитываете на десятки тысяч долларов на медицинское обслуживание в течение следующих девяти месяцев. Закон о доступном медицинском обслуживании, несмотря на то, что он требует, чтобы медицинские страховые компании предлагали здоровую женщину и услуги по уходу за беременными, имеет заметный недостаток: он не рассматривает беременность как «квалифицирующее событие».Это означает, что вам нужно дождаться рождения вашего ребенка, чтобы подписаться на новый план в соответствии с ACA.
Но страховые планы ACA — не единственный вариант. Если вы соответствуете требованиям к доходу, вы можете иметь право на участие в программе Medicaid. Если вы вынуждены оплачивать услуги по уходу за ребенком наличными, будьте разумным потребителем медицинских услуг:
Если вы вынуждены оплачивать услуги по уходу за ребенком наличными, будьте разумным потребителем медицинских услуг:
- Магазин сравнений и цен для дородовых посещений, анализов, ваших родов и родов.
- Объясните своему врачу и всем поставщикам медицинских услуг, что вы платите наличными.Они часто предлагают скидки незастрахованным пациентам.
- Согласуйте более низкие балансы и планы оплаты по своим медицинским счетам.
- Спросите в больнице о любых доступных программах «благотворительной помощи».
- Рассмотрим пакет услуг по беременности и родам, который все чаще предлагают больницы как способ для молодых родителей покрыть все свои расходы по беременности и родам по единой цене.
Разбивка затрат
Во время обычной беременности вам нужно будет пройти несколько стандартных приемов и анализов.Любые особые опасения по поводу вашего здоровья или здоровья вашего ребенка могут потребовать дополнительных посещений врача и вмешательств, и все это может потребовать дополнительных затрат.
ПРИМЕЧАНИЕ ПО УЛЬТРАЗВУКАМ
Кто бы не хотел, чтобы их маленький комочек радости рос из недели в неделю? К сожалению, это может быть довольно дорого; УЗИ стоит сотни долларов каждое. Если вы не уверены в страховом покрытии, позвоните своему страховщику, если вы знаете, что его запланировал врач.
Ожидаемые расходы
Первый триместр
Если у вас неосложненная беременность, вы будете ежемесячно посещать врача в течение первого триместра.Как правило, они подлежат доплате, в среднем от 15 до 35 долларов. Эти посещения будут включать проверку вашего веса, артериального давления, измерения высоты дна матки и частоты сердечных сокращений плода, как только это станет слышно. Дополнительные лабораторные работы и тесты будут проводиться повсюду и могут потребовать дополнительных затрат.
- Витамины для беременных: Ваш врач может прописать их, или вы можете купить их без рецепта в большинстве аптек. По рецепту они будут подлежать вашей доплате.
 Бутылка с месячным запасом, купленная без рецепта, будет стоить от 10 до 20 долларов.
Бутылка с месячным запасом, купленная без рецепта, будет стоить от 10 до 20 долларов. - Лабораторная работа: Кровь будет взята для серии лабораторных анализов, включая скрининг на общие врожденные дефекты, вашу группу крови, резус-статус, измерения гемоглобина, а также иммунитет и подверженность определенным видам инфекций. Если у вас есть страховка, скорее всего, большая ее часть будет покрыта, хотя она может облагаться вашей франшизой. Стоимость сильно различается.
- Раннее УЗИ: Если все в порядке, ваш врач может не рекомендовать УЗИ в ближайшее время.Однако в первом триместре может потребоваться трансвагинальное УЗИ, чтобы установить местонахождение плода, расстояние до него, жизнеспособность беременности и количество плодов. Сайт информации о стоимости Amino оценивает среднюю национальную цену трансвагинального УЗИ в 686 долларов.
- Тестирование внеклеточной ДНК плода: После 10 недель беременности кровь вашего ребенка может быть проверена на наличие генетических заболеваний.
 Обычно это делается только для беременных с повышенным риском, а расходы могут достигать 2000 долларов.Поскольку некоторые страховые компании считают этот метод «исследовательским», он не может быть покрыт.
Обычно это делается только для беременных с повышенным риском, а расходы могут достигать 2000 долларов.Поскольку некоторые страховые компании считают этот метод «исследовательским», он не может быть покрыт. - Взятие пробы ворсинок хориона (CVS): Этот тест выявляет многие из тех же генетических аномалий, что и тест внеклеточной ДНК плода, но анализирует ткани, окружающие ребенка, аналогично амниоцентезу. Он ищет такие вещи, как синдром Дауна, муковисцидоз, серповидно-клеточная анемия и другие генетические аномалии. Большинство планов страхования покрывают CVS при беременности с высоким риском, хотя вы можете нести ответственность за личные расходы, если они зависят от вашей франшизы.
ВТОРОЙ ТРИМЕСТЕР
До конца второго триместра (28 неделя) вы продолжите ежемесячные дородовые посещения. Кроме того, вам, скорее всего, понадобится:
- Скрининг на глюкозу: Используется для проверки на гестационный диабет, этот анализ крови обычно проводится примерно с 24 по 28 неделю.
 Если это не покрывается вашим полисом или если вы еще не выполнили свою франшизу, вы можете заплатить до 100 долларов. , согласно Healthcare Bluebook.
Если это не покрывается вашим полисом или если вы еще не выполнили свою франшизу, вы можете заплатить до 100 долларов. , согласно Healthcare Bluebook. - Анализ крови матери: В этом анализе крови выявляются четыре вещества, которые могут свидетельствовать о возможных врожденных дефектах.Стоимость сильно различается в зависимости от местоположения и покрытия.
- Амниоцентез: Амниоцентез — это анализ околоплодных вод, окружающих вашего ребенка. Он выявляет генетические заболевания, такие как синдром Дауна, и обычно покрывается страховкой, когда это необходимо по медицинским показаниям. Полная стоимость этой процедуры может стоить более 7000 долларов.
- Ультразвук: По данным Американского конгресса акушеров и гинекологов, основное ультразвуковое исследование во время беременности проводится на сроке от 16 до 20 недель.Здесь ваш врач будет искать такие вещи, как общее состояние здоровья и положение вашего ребенка и плаценты, а также ваших яичников и шейки матки.
 Именно на этом УЗИ ваш врач сможет определить пол вашего ребенка — если малыш захочет это определить. Это УЗИ обычно покрывается страховкой.
Именно на этом УЗИ ваш врач сможет определить пол вашего ребенка — если малыш захочет это определить. Это УЗИ обычно покрывается страховкой.
ТРИМЕСТЕР ТРЕТИЙ
К третьему триместру практически все лабораторные анализы, которые необходимо сделать, были сделаны. Ваши ежемесячные осмотры будут проводиться каждые две недели с 28 по 36 неделю, а затем еженедельно до рождения ребенка.
- Родильные классы: Пора готовиться к рождению ребенка. Родильные классы помогают вам подготовиться к родам и родам и часто покрываются медицинской страховкой. Без страховки эти занятия могут стоить от 50 до 200 долларов.
Самые большие расходы, которые вы можете ожидать во время последней фазы беременности, — это затраты на роды и роды.
Работа и доставка
Ваш детализированный счет за труд и доставку будет огромным, если не будет затрат, то он будет написан чернилами и бумагой.Это связано с тем, что больницы в США часто выставляют счета за услуги, а каждая госпитализация представляет собой серию небольших услуг и связанных с ними сборов.
Обычно счет выставляется не только за каждого врача, который вас посещает, но и за каждую таблетку и пакет с внутривенной жидкостью, а также за использование вашей комнаты, среди многих других вещей. Поскольку эти цены варьируются от больницы к больнице, общую стоимость родов трудно оценить. В 2014 году, последнем году, за который доступны данные, совокупная медианная плата за уход за матерью и новорожденным при нормальных естественных родах составила 17 184 долларов США.
Если вас нужно стимулировать, вам нужно неожиданное кесарево сечение, сделать эпидуральную анестезию или перекусить, плата за это еще больше возрастет. Такие вещи, как доулы, акушерки и ванны для родов, обычно считаются необязательными, а значит, и дополнительными.
Если вы застрахованы, определение того, сколько вы заплатите, будет включать в себя знание того, что покрывается и какова ваша доля в счете, включая франшизу и совместное страхование.
Чтобы попытаться снизить плату за рождение ребенка:
- Позвоните в расчетную кассу больницы, чтобы узнать приблизительную сумму расходов, и примените ее к тому, что вы знаете об особенностях вашей политики.


 Диагностические исследования, консультации и тесты, связанные с беременностью и дородовым наблюдением, климакс и его последствия, осложнения и все состояния с ним связанные
Диагностические исследования, консультации и тесты, связанные с беременностью и дородовым наблюдением, климакс и его последствия, осложнения и все состояния с ним связанные

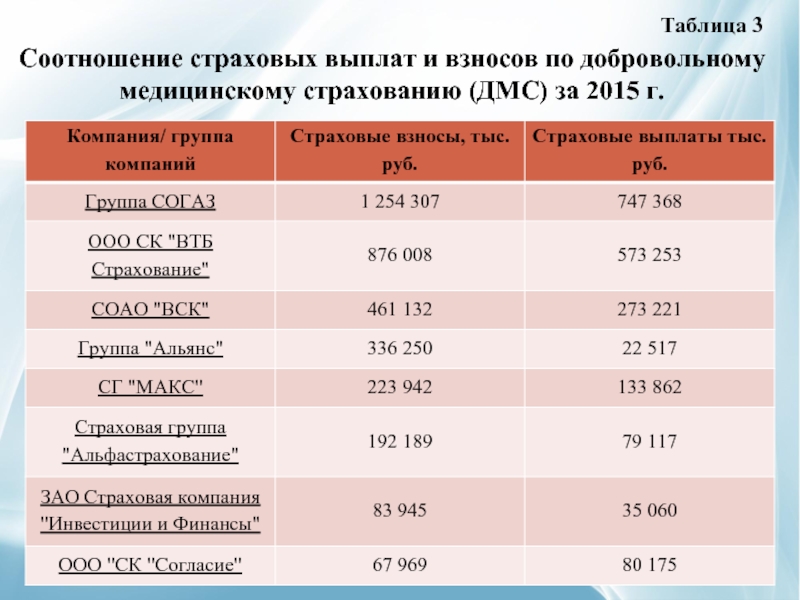
 США
США
 Если вы застрахованы, очень важно уточнить их требования в страховой компании; некоторые компании требуют, чтобы вы «предварительно разрешили» страхование вашего ребенка, а некоторые требуют, чтобы вы позвонили им по прибытии в больницу для родов — если вы забудете, они могут отказать в покрытии родов или ухода за вашим новорожденным.
Если вы застрахованы, очень важно уточнить их требования в страховой компании; некоторые компании требуют, чтобы вы «предварительно разрешили» страхование вашего ребенка, а некоторые требуют, чтобы вы позвонили им по прибытии в больницу для родов — если вы забудете, они могут отказать в покрытии родов или ухода за вашим новорожденным. FamilyDoctor.org [4] предлагает обзор индукции родов.
FamilyDoctor.org [4] предлагает обзор индукции родов. Или, если вы хотите использовать акушерку, Американский колледж медсестер-акушерок [7] предлагает сертифицированный локатор акушерок.
Или, если вы хотите использовать акушерку, Американский колледж медсестер-акушерок [7] предлагает сертифицированный локатор акушерок.

 Еще не выставлен счет за анализы крови ребенка и фототерапию. Получил отличный сервис от больницы, врачей и медсестер.В целом выставленная сумма составила около 20 000 долларов, из которых наша франшиза составляла около 3500 долларов, а общая сумма наличных средств — около 6000 долларов.
Еще не выставлен счет за анализы крови ребенка и фототерапию. Получил отличный сервис от больницы, врачей и медсестер.В целом выставленная сумма составила около 20 000 долларов, из которых наша франшиза составляла около 3500 долларов, а общая сумма наличных средств — около 6000 долларов. Посмотрев счет, нам выставили счет за 140 различных лекарств, из которых ей дали только 15 (включая медикаменты). Взимается дважды за детскую, которую мы никогда не использовали, по 1260 долларов за штуку.Это шутка. Какая обдираловка. Сейчас борюсь с Кайзером, чтобы исправить этот закон.
Посмотрев счет, нам выставили счет за 140 различных лекарств, из которых ей дали только 15 (включая медикаменты). Взимается дважды за детскую, которую мы никогда не использовали, по 1260 долларов за штуку.Это шутка. Какая обдираловка. Сейчас борюсь с Кайзером, чтобы исправить этот закон. Никаких сложностей. Эпидуральная анестезия составила 10 тыс. (Включено в 50 тыс.)
Никаких сложностей. Эпидуральная анестезия составила 10 тыс. (Включено в 50 тыс.) Родильные дома и акушерки не оплачиваются, если они не входят в состав обслуживаемого медицинского персонала. Врач сказал, что мой таз и влагалище слишком малы для нормальных родов, и поставил мне кесарево сечение.К счастью, я решил заплатить из своего кармана за родильный дом, где меня не собирались толкать ради прибыли.
Родильные дома и акушерки не оплачиваются, если они не входят в состав обслуживаемого медицинского персонала. Врач сказал, что мой таз и влагалище слишком малы для нормальных родов, и поставил мне кесарево сечение.К счастью, я решил заплатить из своего кармана за родильный дом, где меня не собирались толкать ради прибыли.
 Но через 6 недель после рождения ребенка у меня не было страховки. Большинство компаний не будут страховать вас после этого. Так что это нормально для Thoes, который получает это бесплатно, это то, за что мы все платим, так что не расстраивайтесь.
Но через 6 недель после рождения ребенка у меня не было страховки. Большинство компаний не будут страховать вас после этого. Так что это нормально для Thoes, который получает это бесплатно, это то, за что мы все платим, так что не расстраивайтесь.
 Предполагалось, что это будет «все» для всех счетов по уходу за беременностью, родов и новорожденных, поскольку я была полностью застрахована через работодателя — ежемесячные страховые взносы в размере 600 долларов, из которых я платила 300 долларов в месяц. В итоге я заплатил около 4000 долларов сверх тех 5000 долларов, которые я уже внес предоплатой. Счета просто продолжали приходить. Оказалось, что половина медсестер была «вне сети», и страховая компания ответила на мои запросы: «Вы должны были убедиться, что они подключены к сети, прежде чем разрешить лечение». Действительно? Последнее, о чем вы думаете, когда пытаетесь вытолкнуть ребенка из дома или отдыхать после родов, — это спрашивать медсестер, которые входят в вашу палату и меняются с каждой сменой, входят ли они в вашу сеть.Я ошибочно предположил, что, поскольку больница находится в сети, все работники больницы также будут подключены к сети. Педиатр, который дежурил в ночь, когда родился мой сын, также не был в сети (таким образом, счет в 1400 долларов за 4 секунды пребывания в палате — «Хорошо выглядишь! Отдохни.
Предполагалось, что это будет «все» для всех счетов по уходу за беременностью, родов и новорожденных, поскольку я была полностью застрахована через работодателя — ежемесячные страховые взносы в размере 600 долларов, из которых я платила 300 долларов в месяц. В итоге я заплатил около 4000 долларов сверх тех 5000 долларов, которые я уже внес предоплатой. Счета просто продолжали приходить. Оказалось, что половина медсестер была «вне сети», и страховая компания ответила на мои запросы: «Вы должны были убедиться, что они подключены к сети, прежде чем разрешить лечение». Действительно? Последнее, о чем вы думаете, когда пытаетесь вытолкнуть ребенка из дома или отдыхать после родов, — это спрашивать медсестер, которые входят в вашу палату и меняются с каждой сменой, входят ли они в вашу сеть.Я ошибочно предположил, что, поскольку больница находится в сети, все работники больницы также будут подключены к сети. Педиатр, который дежурил в ночь, когда родился мой сын, также не был в сети (таким образом, счет в 1400 долларов за 4 секунды пребывания в палате — «Хорошо выглядишь! Отдохни. <Дверь закрывается>»). Думаю, живи и учись.
<Дверь закрывается>»). Думаю, живи и учись.

 Но мне все равно. Мой сын здоров и жив. Больше ничего не имеет значения.
Но мне все равно. Мой сын здоров и жив. Больше ничего не имеет значения. 90
90  Стоимость дородовых посещений с моей акушеркой была снижена до 2750 долларов, что составляет около 375 долларов за каждое дородовое посещение с первоначальным взносом в 500 долларов. 80 долларов за ультразвуковое исследование в течение 20 недель и 3000 долларов за больничные расходы. Мы планируем снова платить наличными, так как у меня были несложные вагинальные роды без эпидуральной анестезии.И мы сейчас живем в Северной Каролине … было любопытно узнать об их стоимости.
Стоимость дородовых посещений с моей акушеркой была снижена до 2750 долларов, что составляет около 375 долларов за каждое дородовое посещение с первоначальным взносом в 500 долларов. 80 долларов за ультразвуковое исследование в течение 20 недель и 3000 долларов за больничные расходы. Мы планируем снова платить наличными, так как у меня были несложные вагинальные роды без эпидуральной анестезии.И мы сейчас живем в Северной Каролине … было любопытно узнать об их стоимости. Ребенок №1 (2002 г.р.) стоил менее 2 тыс. Долларов, ребенок №2 (2005 г.) — 2,5 тыс. Долларов, а ребенок №3 (2008 г.) — 3 тыс. Долларов. Теперь родился ребенок №4 (2012 год), и в наших страховых претензиях говорится, что мы должны 5200 долларов, и они еще даже не обработали требование моего акушера.
Ребенок №1 (2002 г.р.) стоил менее 2 тыс. Долларов, ребенок №2 (2005 г.) — 2,5 тыс. Долларов, а ребенок №3 (2008 г.) — 3 тыс. Долларов. Теперь родился ребенок №4 (2012 год), и в наших страховых претензиях говорится, что мы должны 5200 долларов, и они еще даже не обработали требование моего акушера. Мы уже платим более 200 долларов в месяц в счет страховых взносов.
Мы уже платим более 200 долларов в месяц в счет страховых взносов.  Я поговорил с больницей, где он практиковал, и они предложили мне план самостоятельной оплаты за 3500 долларов (нормальные вагинальные роды, 1 ночь проживания с 700 долларов за дополнительную ночь), дополнительно 1000 долларов за каждого дополнительного ребенка, 700 долларов за эпидуральную анестезию, если раздел C, больничные расходы составит 6800 долларов. Условия были написаны настолько четко, что мне не пришлось сталкиваться со страховыми проблемами и отказом в покрытии / доплатой / совместным страхованием / наличными / из кармана / другой ерундой, с которой мне пришлось столкнуться при моей первой доставке.
Я поговорил с больницей, где он практиковал, и они предложили мне план самостоятельной оплаты за 3500 долларов (нормальные вагинальные роды, 1 ночь проживания с 700 долларов за дополнительную ночь), дополнительно 1000 долларов за каждого дополнительного ребенка, 700 долларов за эпидуральную анестезию, если раздел C, больничные расходы составит 6800 долларов. Условия были написаны настолько четко, что мне не пришлось сталкиваться со страховыми проблемами и отказом в покрытии / доплатой / совместным страхованием / наличными / из кармана / другой ерундой, с которой мне пришлось столкнуться при моей первой доставке. В свою очередь штат Иландия предоставляет всем бесплатное медицинское обслуживание. Некоторые сборы взимаются, если вы не являетесь держателем медицинской карты. Однако беременность освобождена от всех сборов.
В свою очередь штат Иландия предоставляет всем бесплатное медицинское обслуживание. Некоторые сборы взимаются, если вы не являетесь держателем медицинской карты. Однако беременность освобождена от всех сборов. Другие услуги, доступные мне бесплатно: занятия физиотерапией, контрольные визиты в больнице, визиты к терапевту для вакцинации ребенка.
Другие услуги, доступные мне бесплатно: занятия физиотерапией, контрольные визиты в больнице, визиты к терапевту для вакцинации ребенка. org/rp/find.cfm
org/rp/find.cfm Кесарево сечение стоило от 8 312 до почти 71 000 долларов.
Кесарево сечение стоило от 8 312 до почти 71 000 долларов. Д.))?
Д.))? Бутылка с месячным запасом, купленная без рецепта, будет стоить от 10 до 20 долларов.
Бутылка с месячным запасом, купленная без рецепта, будет стоить от 10 до 20 долларов. Обычно это делается только для беременных с повышенным риском, а расходы могут достигать 2000 долларов.Поскольку некоторые страховые компании считают этот метод «исследовательским», он не может быть покрыт.
Обычно это делается только для беременных с повышенным риском, а расходы могут достигать 2000 долларов.Поскольку некоторые страховые компании считают этот метод «исследовательским», он не может быть покрыт. Если это не покрывается вашим полисом или если вы еще не выполнили свою франшизу, вы можете заплатить до 100 долларов. , согласно Healthcare Bluebook.
Если это не покрывается вашим полисом или если вы еще не выполнили свою франшизу, вы можете заплатить до 100 долларов. , согласно Healthcare Bluebook. Именно на этом УЗИ ваш врач сможет определить пол вашего ребенка — если малыш захочет это определить. Это УЗИ обычно покрывается страховкой.
Именно на этом УЗИ ваш врач сможет определить пол вашего ребенка — если малыш захочет это определить. Это УЗИ обычно покрывается страховкой.