Сколько стоит заменить самые важные «запчасти» тела человека
Хорошо быть роботом: если сломалась какая-то запчасть, ее можно просто заменить. Благодаря достижениям медицины нечто подобное можно провернуть и с человеком, вот только стоить это будет немного дороже. Но насколько дороже?
AdMe.ru одолел исключительно праздный интерес, и мы решили выяснить, во сколько обойдется покупка и замена важных «запчастей» у Homo sapiens.
№ 10. Яйцеклетка
$ 4 000 – 8 000
При помощи донорской яйцеклетки решается одна из самых распространенных проблем – бесплодие. Только 6–8 раз в жизни любая молодая здоровая девушка может стать донором яйцеклетки.
- По данным центра репродукции в Нью-Йорке, за одну яйцеклетку донор получает в среднем $ 6 000. А тот, кому потребуется яйцеклетка, заплатит как минимум $ 10 000.
№ 9. Костный мозг
$ 3 000 – 10 000
Стволовые клетки очень ценятся в медицине, а костный мозг – главный их источник. Именно костный мозг пересаживают, чтобы справиться с онкологическими заболеваниями. Однако найти подходящего донора и пересадить сам костный мозг — далеко не простая задача.
Именно костный мозг пересаживают, чтобы справиться с онкологическими заболеваниями. Однако найти подходящего донора и пересадить сам костный мозг — далеко не простая задача.
- Именно поэтому цена на операцию может доходить до $ 800 000. А донору за пожертвование костного мозга заплатят около $ 3 000.
№ 8. Роговица глаза
$ 5 000 – 11 000
Замена роговицы при серьезных проблемах со зрением — одна из самых частых операций. Благодаря новым технологиям, замена этой части глаза является достаточно быстрой и безболезненной процедурой.
№ 7. Кишечник
$ 2 500 – 20 000
Основной процесс пищеварения проходит в тонком кишечнике, а не в желудке, как полагают многие. В случае серьезных неполадок или поломки кишечника его можно заменить, но стоить это будет недешево.
№ 6. Кости и связки
$ 5 000 – 30 000
Поврежденные сухожилия — частая травма среди спортсменов. В отличие от многих органов, они сохраняются намного дольше, поэтому операция стоит гораздо дешевле.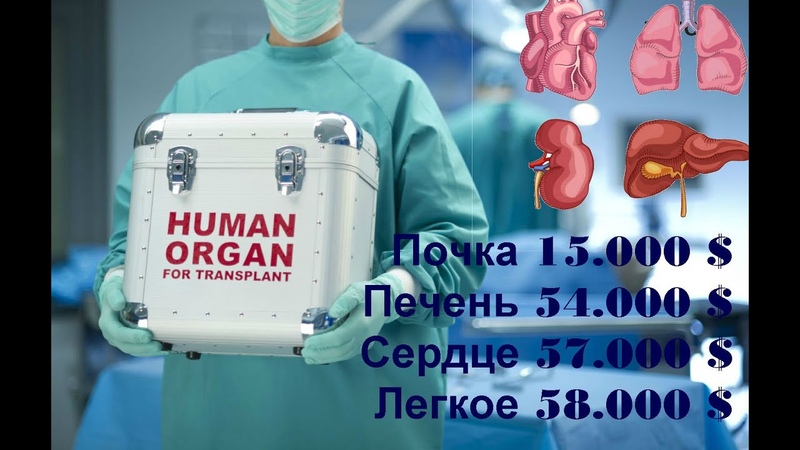
- Как правило, связки и кости идут в комплекте, а средняя стоимость реконструкции колена составляет $ 15 000.
№ 5. Поджелудочная железа
$ 80 000
Замена поджелудочной может потребоваться при тяжелой форме диабета. Хотя для пересадки может использоваться только часть железы, у донора ее извлекают целиком. Еще и вместе с печенью.
- Потому-то стоимость операции такая высокая – $ 350 000, а очередь на трансплантацию занимает в среднем 281 день.
№ 4. Печень
$ 55 000 – 400 000
Врачи давно научились пересаживать печень, забирая только часть донорского органа. Но тем не менее это одна из самых дорогих частей нашего тела.
- Часть печени будет стоить $ 55 000, вся печень — $ 400 000. А сама операция, как пишет Центр трансплантологии, может стоить от $ 200 000 до $ 800 000.
№ 3. Почка
$ 15 000 – 300 000
Самый востребованный орган для трансплантации — это почка. Цены на почку разнятся в зависимости от страны. Так, в Индии одна почка будет стоить $ 15 000, а в США — до $ 262 000. На почки приходится 75 % операций по трансплантологии.
Так, в Индии одна почка будет стоить $ 15 000, а в США — до $ 262 000. На почки приходится 75 % операций по трансплантологии.
- Очередь на операцию просто огромная — в среднем 680 дней ожидания. А стоить пересадка будет $ 400 000.
№ 2. Сердце
$ 200 000 – 400 000
С одним из самых главных органов нашего тела все сложно. Операция крайне опасна, а пересаженный орган редко служит больше 8 лет. Тем не менее это одна из самых востребованных операций.
- Цена самого сердца в среднем составляет $ 280 000, однако стоимость одной из самых сложных операций по пересадке может доходить до $ 1,5 млн.
№ 1. Легкие
$ 58 000 – 500 000
Легкие — один из самых хрупких органов нашего тела. Уже через несколько часов после смерти донора легкие становятся бесполезны, отсюда и высокая цена.
- Стоимость отдельного легкого — $ 58 000, а пара легких, соединенных трахеей, может стоить до $ 500 000. Но это только полдела. Операция крайне сложна и опасна, поэтому цена трансплантации может достигать $ 1–2 млн.

Сколько стоят человеческие органы? — ФОКУС
Милиция задержала доктора Михаэля Зиса, подозреваемого в причастности к незаконной трансплантации человеческих органов. Немногим ранее было заведено первое в Украине уголовное дело по факту продажи донорских органов: мать пыталась продать почку 4-летнего сына за $45 тыс. По словам специалистов, выйти на чёрный рынок органов не так уж просто, и цены на нём совсем иные
В 1999 г. был принят Закон «О трансплантации органов и других анатомических материалов», ограничивающий возможность изъятия органов. Когда речь идёт об изъятии органов из тела покойника, действует презумпция несогласия. Это значит, что изъять органы у мертвеца можно, если при жизни этот человек задекларировал своё согласие на это. В противном случае разрешение могут дать родственники.
Если речь идёт о пересадке органа живого человека, то донорами могут быть только родственники или супруги пациентов.
Постановлением Кабинета Министров установлен перечень медицинских центров, где разрешено проводить операции трансплантации: в стране их около 60.
За торговлю донорскими органами предусмотрена уголовная ответственность. По нормам Уголовного кодекса такие деяния караются тюремным заключением на срок до 7 лет.
Стоимость операции по пересадке сердца в Австрии, Венгрии или Чехии – до $200 тыс. Сумма, кроме стоимости самой операции, включает содержание в больнице, все необходимые медикаменты, расходы на реабилитацию. Чтобы не происходило отторжение чужого органа, человек, перенесший трансплантацию, всю жизнь должен принимать иммуносупрессанты – препараты, подавляющие иммунитет.
Более 50 операций в год: Киевский Институт хирургии и трансплантологии им. А. Шалимова, Донецкая областная клиническая больница, Запорожская областная клиническая больница
1-2 операции в год: Одесский центр трансплантологии, Харьковский центр трансплантологии
Сколько стоят человеческие органы:
Роговица глаза — $5 000
Легкие (пересаживаются вместе с сердцем).
Сердце – $250 000. Потребность украинцев: 1000-2000 в год. За всё время проведены 4 операции в Киеве и 2 — в Запорожье.
Печень (фрагмент) — $5 000 — $55 000. Потребность украинцев: 1000-2000 в год. Проводится операций: 30-40 в год.
Почка — $2 000 — $50 000. Потребность украинцев: 1000-1500 в год. Проводится около 100 в год.
Костный мозг — $40 000
Наш закон написан так, что дефицит усугубляется. Взять, к примеру, требование получить разрешение у родственников: их часто не так просто найти. К тому же есть одинокие люди: получается, нет родственников — нет разрешения. Редко конечно, но бывает, что и родственники просят денег за разрешение. Почему-то никто не думает о больных, которым необходима пересадка. Здоровые молодые люди умирают, а нужные им органы закапываются в землю. Самый разумный путь — презумпция согласия, когда считается, что человек согласен на изъятие у него органов в случае смерти — если он, конечно, не задекларировал отказ.
В Украине центры, которые могут проводить операции по трансплантации, определены законом. В перечне нет частных клиник, только государственные бюджетные учреждения. Поэтому за операцию платит государство, стоимость — около 3–5 тыс. гривен. За границей, конечно, совсем другие расценки.
Джекпот на новое сердце. Что делает Украина, чтобы пациенты больше не ездили на пересадку органов за границу | Громадское телевидение
С начала 2021 года в Украине должен заработать закон о трансплантации и Единая государственная информационная система, которая позволит в автоматическом режиме формировать пары «донор-реципиент». Цель этих нововведений — сделать страну трансплантационно независимой, поскольку такие операции в украинских больницах делали редко, а пациенты были вынуждены стоять в очереди на пересадку органов за рубежом, чаще всего — в Беларуси.
Как работает запущенный Министерством здравоохранения пилотный проект с участием 24 больниц, где уже делают пересадки и сколько стоят такие операции, как развить культуру донорства органов в Украине, и чего по-прежнему не хватает украинской системе трансплантации, чтобы она «догнала» Беларусь, — разбиралось hromadske. Мы выделили главные проблемы и постарались найти пути их решения.
Мы выделили главные проблемы и постарались найти пути их решения.
Презумпция несогласия
За время независимости украинские хирурги провели всего 2,5 тыс. трансплантаций при потребности 5 тыс. в год. Для сравнения: только за 2019-й во Франции выполнили 5 910 трансплантаций, в Испании — 5 449, а в Беларуси, куда обычно ехали украинские пациенты, 531. Большая часть этих пересадок была выполнена не от живых доноров, это так называемые «трупные трансплантации», когда используют органы умершего человека.
Во всех этих странах действует презумпция согласия: каждый гражданин автоматически соглашается с тем, что после смерти он может стать донором, если не написал отказ. Такая система позволяет врачам не спрашивать разрешения у родственников умершего, чтобы изъять и пересадить его органы. «Отказников» вносят в специальный реестр.
Львовская клиническая больница, при которой создан Центр трансплантологии
Фото:Анастасия Власова/hromadske
В Украине, напротив, действует презумпция несогласия — когда после смерти человек по умолчанию не согласен быть донором органов, и разрешение на это могут дать только его родственники. На практике это случается редко. Одна из причин — отсутствие в обществе культуры этого вида донорства.
На практике это случается редко. Одна из причин — отсутствие в обществе культуры этого вида донорства.
Впрочем, есть немало стран, где также действует презумпция несогласия, но граждане при жизни могут указать, что готовы отдать свои органы на пересадку. В США, например, потенциальный донор регистрируется в специальном реестре своего штата, сообщает о своем решении родственникам, а отметка о согласии ставится в его водительских правах. Штаты долгие годы занимают лидирующую позицию в рейтинге стран, где делают самое большое число пересадок: в 2019-м там было проведено 40 621 трансплантаций.
В Украине после изменений в законодательстве система трансплантации должна заработать по аналогичной модели: каждый украинец сможет официально заявить о своем согласии стать донором органов после смерти.
Операция «Закон»
Закон о трансплантации в Украине существовал с 1999-го, однако медики редко брались за трупные пересадки органов. В частности потому, что после таких операций им могла грозить уголовная ответственность: «143 статья Уголовного кодекса создавала большие риски для врачей-трансплантологов, — рассказывает генеральный директор Директората высокотехнологичной медицинской помощи и инноваций Василий Стрилка.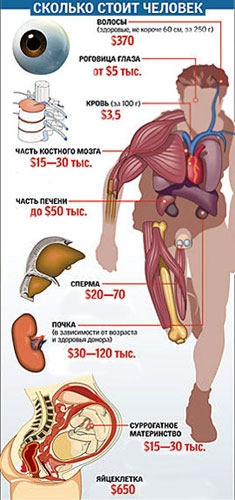 — Их могли безосновательно привлечь к ответственности. Условно говоря, не в том месте поставленную запятую правоохранители могли трактовать как нарушение порядка трансплантации. Все это отнимало у врачей желание заниматься трансплантацией».
— Их могли безосновательно привлечь к ответственности. Условно говоря, не в том месте поставленную запятую правоохранители могли трактовать как нарушение порядка трансплантации. Все это отнимало у врачей желание заниматься трансплантацией».
В 2018-м в Верховной Раде приняли закон «О применении трансплантации анатомических материалов человеку», который должен был урегулировать эту сферу. Он предусматривал прижизненное согласие донора на пересадку после смерти: предполагалось, что с января 2019-го заработает Единая государственная информационная система, своего рода «банк органов», где будут данные о людях, готовых стать донорами, и о пациентах.
Любой совершеннолетний гражданин должен написать заявление о согласии, которое хранится у семейного врача, в больнице, где делают трансплантацию, или у трансплант-координаторов. Эти специалисты должны были документировать в системе волю потенциальных доноров, искать органы в рамках, разрешенных законодательством, проверять, может ли пациент, который находится в критическом состоянии, после смерти мозга стать донором органов. Это позволило бы оперативно наполнять данными Единую государственную информационную систему.
Это позволило бы оперативно наполнять данными Единую государственную информационную систему.
Отметка о даче согласия или несогласия на посмертное донорство по желанию должна была вноситься в паспорт гражданина Украины или водительские права.
Львовская клиническая больница, при которой создан Центр трансплантологии
Фото:Анастасия Власова/hromadske
Энтузиасты от медицины
Но оказалось, что система здравоохранения не готова к переменам: трансплант-координаторов за два года после принятия закона обучить не успели. Лишь
в этом году в сентябре Кабмин принял решение создать Центр трансплант-координации при Минздраве, задача которого — организовать работу с больницами, у которых есть лицензия на пересадку органов и костного мозга.
Еще одна проблема — нехватка оборудования для диагностики смерти мозга — газоанализаторов. Во всем мире полная смерть мозга — главный критерий, на который ориентируются врачи, ведь после этого у умершего еще некоторое время могут поддерживать кровообращение, дыхание и другие процессы, которые можно трактовать как признаки жизни. Но в украинских реанимациях эта процедура пока не стала привычной частью работы врачей.
Но в украинских реанимациях эта процедура пока не стала привычной частью работы врачей.
«Когда мы спросили у больниц — почему вы этого не делаете, в 80% случаев нам ответили, что у них нет оборудования (газоанализаторов — ред.). А в 20% больниц сказали, что не хотят этого делать. Мол, никто не делает — и мы не будем», — говорит основатель общественной организации «Движение за трансплантацию» Юрий Андреев.
С тем, что такая проблема существует, согласен и Василий Стрилка: «Когда к нам приезжали ключевые специалисты по трансплантации ВОЗ, мы у них спрашивали: как у вас врачи диагностируют смерть мозга, как вы их заставляете? Они не понимали вопроса и отвечали, что это их обязанность. Наша задача, чтобы и наши врачи воспринимали это как долг без какой-либо привязки к трансплантации», — говорит Стрилка.
Пока же решено в каждой области сформировать специальные бригады для диагностики смерти мозга в районных больницах, где нет газоанализаторов. Они начнут работать уже в этом году. Василий Стрилка настроен оптимистично, он считает, что благодаря всем этим переменам Единую государственную информационную систему удастся полноценно запустить с 2021-го. Пока же пациенты стоят в листе ожидания каждого медучреждения, где им вероятно могут сделать операцию. И разрешение на пересадку органов все еще зависит от родственников умершего.
Василий Стрилка настроен оптимистично, он считает, что благодаря всем этим переменам Единую государственную информационную систему удастся полноценно запустить с 2021-го. Пока же пациенты стоят в листе ожидания каждого медучреждения, где им вероятно могут сделать операцию. И разрешение на пересадку органов все еще зависит от родственников умершего.
По словам Максима Овечко, возглавляющего во Львовской клинической больнице Центр трансплантологии, смерть мозга должны констатировать во всех реанимациях, не только в отдельных центрах, как это происходит сейчас, — в Ковеле, Львове, Киеве. «Каждый день в тысячах больниц есть потенциальные доноры, которые могли бы спасти десятки и сотни жизней. Но пока это все держится на энтузиазме врачей», — говорит он.
Один из таких энтузиастов — Олег Самчук. Сегодня он руководит Львовской клинической больницей скорой помощи, а до недавнего времени работал в Ковеле. Именно там в конце 2019-го под его началом впервые за 15 лет пациенту пересадили сердце. Это была трупная трансплантация, согласие на операцию дали родственники умершего.
Это была трупная трансплантация, согласие на операцию дали родственники умершего.
Сегодня львовская больница — одна из 24 медучреждений, которые присоединились к пилотному проекту Минздрава Украины.
«За это время мы сделали восемь семейных и посмертных пересадок почек, одну пересадку поджелудочной железы и две — сердца», — рассказывает о своих достижениях Олег Самчук.
Команда львовской больницы специализируется на пересадке почек, поэтому на трансплантацию остальных органов к ним приезжают бригады из других медучреждений.
Недостаток трансплантологов — еще одна проблема, которая стопорит запуск реформы, но ее врачи пытаются решать своими силами, обмениваясь опытом и поддерживая коллег.
Сорвал джекпот
Виктор Бурковский стал третьим пациентом, которому за последние 15 лет в Украине пересадили сердце. Его оперировали во львовской больнице в июле этого года, с трансплантацией коллегам помогли врачи киевского Института сердца. В Киеве Виктор обследовался и значился в листе ожидания на пересадку. То, что в свои 57 лет он получил второй шанс, — заслуга и врачей, и пилотного проекта, и стечения обстоятельств.
В Киеве Виктор обследовался и значился в листе ожидания на пересадку. То, что в свои 57 лет он получил второй шанс, — заслуга и врачей, и пилотного проекта, и стечения обстоятельств.
Впервые Виктор узнал о том, что у него больное сердце, когда проходил очередную медкомиссию. В 2014-м оказалось, что мужчина переходил на ногах инфаркт. Врач запретил ему работать. В 50 лет Виктор, который всю жизнь был машинистом и участвовал в ликвидации аварии на ЧАЭС, ушел на пенсию.
Однажды он заболел бронхитом, долго не мог его вылечить, сильно кашлял. Когда сдал анализы и сделал эхокардиографию сердца, оказалось, что у него развилась ишемическая кардиомиопатия: сердце было увеличено в три раза, он нуждался в пересадке.
Речи о том, чтобы оперироваться в Украине, не было. В больницах преимущественно пересаживали органы от родственных доноров — почки или печень. Трупных трансплантаций делали лишь несколько в год. Пациентов обычно отправляли на операции за границу — в Беларусь, Индию, Турцию или Германию по государственной программе от Минздрава «Лечение украинцев за рубежом».
В 2018-м Виктор стал в очередь на трансплантацию сердца в Беларуси. Впрочем, за два года ему так ни разу и не позвонили, хотя за это время в той же больнице пересадили сердца более 30 украинцам.
Надежда на новое сердце таяла, а его состояние ухудшалось. «Я не мог сам завязать шнурки, почистить зубы, подняться на пятый этаж, спал в кресле сидя, обложившись подушками», — вспоминает он.
В июле Виктору позвонила его врач и спросила, готов ли он ехать на операцию во Львов. Спустя несколько часов Виктор с женой и братом были в клинической больнице скорой помощи: «Я помню, как меня завезли в операционную, где рядом лежал донор. А дальше начала действовать анестезия».
Виктор знает, что донор был его ровесником, работал на стройке, где упал с высоты.
В реанимации врачи констатировали у мужчины смерть мозга, но остальные органы еще работали, поэтому он мог стать потенциальным донором и спасти еще три жизни. Мать и сестра умершего дали разрешение на трансплантацию.
«Врачи говорили, что я сорвал джек-пот. Такое редко бывает, чтобы у донора и реципиента, кроме группы крови, совпадал и рост, и вес, и возраст, ну все!», — говорит он.
Когда Виктор пришел в себя после операции, то сразу почувствовал себя лучше: начал дышать полной грудью, не задыхался, мог спать. Реабилитацию он проходил уже в Институте сердца.
Виктор стал одним из первых пациентов, который получил новое сердце благодаря тем изменениям, которые начали внедрять в Украине. Если бы не пилотный проект, возможно, мы бы с ним не встретились: после пересадки врачи сказали, что ему оставалось жить три месяца.
«У меня нет старых документов, — признается он. — Справки, заключения врачей и медицинскую карточку я сжег сразу после операции. Завел все новое. Решил: новое сердце — новая жизнь».
По словам главы львовской больницы Олега Самчука, таких операций, как у Виктора Бурковского, могло быть больше. Он надеется, что Единая государственная информационная система, наконец, заработает: «Тогда будет и качественный подбор пары донор-реципиент».
Виктор Бурковский гуляет во дворе собственного дома
Фото:Анастасия Власова/hromadske
Лечиться дома
Отлаженная система трансплантации в Украине могла бы спасать намного больше жизней, а также экономить бюджетные средства, ведь все это время за пересадку органов государство платило зарубежным клиникам. А расценки там год от года растут.
В 2019-м на программу «Лечение украинцев за рубежом» из государственного бюджета выделили 1,89 миллиарда гривен (около $67 миллионов). Более 90% из этих средств пошли на оплату операций по трансплантации органов и костного мозга. Беларусь за пересадку органов 253 украинцам получила из этих средств $15 миллионов — самую большую сумму с 2016 года.
По тарифу, утвержденному украинским Министерством здравоохранения, Виктору Бурковскому во Львове сделали операцию стоимостью около 600 тысяч гривен ($21,1 тыс.). В Беларуси такая операция для иностранцев обойдется в пять раз дороже.
По словам Олега Самчука, их больница недавно получила деньги за все ранее проведенные операции.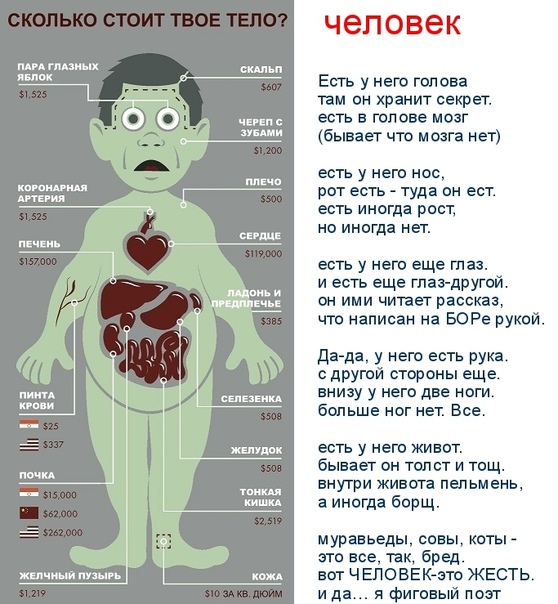 Так, почка стоила 330 тысяч гривен ($11,6 тысяч), печень была 800 тысяч ($28,2 тысячи), а должна стать около 2 миллионов гривен ($70,6 тысяч). Поджелудочная — 1 миллион гривен ($35,3 тысяч). «Эти средства останутся на зарплаты врачам и на финансирование больниц в Украине. Мы должны прекратить финансировать иностранные больницы», — говорит Самчук.
Так, почка стоила 330 тысяч гривен ($11,6 тысяч), печень была 800 тысяч ($28,2 тысячи), а должна стать около 2 миллионов гривен ($70,6 тысяч). Поджелудочная — 1 миллион гривен ($35,3 тысяч). «Эти средства останутся на зарплаты врачам и на финансирование больниц в Украине. Мы должны прекратить финансировать иностранные больницы», — говорит Самчук.
И все же, дороговизна трансплантаций за рубежом — не самая большая проблема. Дело в том, что не все пациенты могут дождаться донора. Они умирают, стоя в листах ожидания; бывает и после того, как Минздрав перечисляет деньги на их трансплантацию. Обычно в такой ситуации деньги остаются на счету больницы для других пациентов из Украины.
«В 2018-2019 годах мы перечислили деньги в Беларусь на лечение наших пациентов. Более 250 человек до сих пор стоят в листе ожидания», — рассказывает Василий Стрилка.
Не у всех есть драгоценное время, чтобы дождаться своей очереди.
Надежде Коломиец делали операцию по пересадке почки в Беларуси в 2015 году
Фото:Анастасия Власова/hromadske
Так, 35-летней Надежде Коломиец делали операцию по пересадке почки в Беларуси в 2015 году. Она заплатила за нее сама. «У нас с братом была врожденная болезнь почек. В детстве она нас не беспокоила. А в старшем возрасте мы начали болеть. Когда брат умер, я поняла, что то же самое может ждать и меня», — рассказывает Надежда.
Она заплатила за нее сама. «У нас с братом была врожденная болезнь почек. В детстве она нас не беспокоила. А в старшем возрасте мы начали болеть. Когда брат умер, я поняла, что то же самое может ждать и меня», — рассказывает Надежда.
Родственники для трансплантации не подошли. Она начала ходить на диализ, процедуру очистки крови. Каждый раз, вспоминает она, это была борьба — чтобы ей поставили тщательно продезинфицированный после предыдущего пациента аппарат, чтобы медсестры все сделали правильно, чтобы иглы были тонкими. И так четыре года, пока Надежде не позвонил врач из Минска. За время, пока она стояла в очереди, стоимость выросла почти вдвое — с $30 тыс. до $65 тыс.. «Мы нашли эти деньги, но это было очень трудно. Это был значительный финансовый удар для нашей семьи», — говорит Надежда.
С каждым годом растет не только стоимость операций, в зарубежных клиниках берут все меньше иностранцев и в первую очередь оперируют своих. В этом году, по информации Минздрава, в Индии украинцам пересадили лишь два легких вместе с сердцем. А в 2019 году там сделали семь трансплантаций сердца, в 2018-м — 12, а в 2017-м — 10 операций.
А в 2019 году там сделали семь трансплантаций сердца, в 2018-м — 12, а в 2017-м — 10 операций.
Основательница общественной организации IDonor Ирина Заславец
Фото:Анастасия Власова/hromadske
Культура донорства
По словам активистов, в СМИ все реже появляются материалы о черной трансплантологии, эта тема перестает быть «страшилкой». Основательница общественной организации IDonor Ирина Заславец считает, что украинцы готовы к донорству: «Согласно опросу, который проводила социологическая группа «Рейтинг» в 2018 году, почти 63% украинцев ответили, что они поддерживают принятие закона о трансплантации. Это вдохновляет». А по данным всеукраинского исследования общественного мнения компании Ukrainian Sociology Service, из 1200 опрошенных реципиентов 31% сказали, что они готовы стать донорами после смерти. «Пока у нас не работает единая система, мы должны обдумать, принять решение для себя и озвучить его своим родным — хотим мы после смерти стать донором для других людей или нет», — говорит Заславец.
«Когда дело доходит до этого тяжелого этапа — разговора с родными (об изъятии органов после смерти близкого) — в большинстве случаев они готовы помочь. Когда они слышат, что несмотря на их горе, они (родственники — ред.) могут спасти одну-две-три жизни, то соглашаются», — говорит Максим Овечко.
В мире принято оценивать уровень посмертного донорства органов по количеству согласных на 1 млн человек. Среди 50 самых активных стран — Испания, чей подход в ВОЗ считают образцовым. Там на 1 млн граждан в 2019-м было 49,6 доноров органов. В Германии этот показатель составляет всего 11,2 на 1 млн. В Украине — 0,1.
Испания, успех которой изучают многие страны и который в мировой трансплантологии получил название «Испанская модель», шла к такому показателю не один десяток лет. Закон о трансплантации там появился в 1979 году. Но в последующие 10 лет это не принесло особых результатов. И лишь в 1989-м была создана Национальная организация по трансплантологии, введена должность трансплант-координаторов. Большинство этих специалистов были врачами и медсестрами. Именно благодаря их работе в больницах и клиниках, умению выстраивать общение с родственниками умершего, которые несмотря на презумпцию согласия имеют право запретить изъятие органов, система трансплантации начала работать. Как результат — рост посмертного донорства органов, и с каждым годом этот показатель в стране растет.
Большинство этих специалистов были врачами и медсестрами. Именно благодаря их работе в больницах и клиниках, умению выстраивать общение с родственниками умершего, которые несмотря на презумпцию согласия имеют право запретить изъятие органов, система трансплантации начала работать. Как результат — рост посмертного донорства органов, и с каждым годом этот показатель в стране растет.
Украине понадобится еще немало времени и усилий всех, кто вовлечен в систему трансплантации, чтобы такие пациенты, как Виктор Бурковский, перестали быть исключением из правил.
«Сейчас все — хожу и в парк, и кругом. И на базар. Потихоньку. Мне надо проходить 3 км в день, так сказали врачи. Надо двигаться, чтобы все адаптировалось», — рассказывает он.
То же самое о системе трансплантологии в Украине говорит и Олег Самчук — надо двигаться: «Должен запуститься словно ядерный реактор, это необратимые изменения. И потом эти операции, трансплантация — обычная работа врачей-хирургов, урологов, травматологов, повседневная, ничего особенного».
При поддержке «Медиасети»
УЗИ сердца — сделать в клинике ДИАЛАЙН в Волгограде, Волжском и Михайловке
Всегда стоит помнить, что сердце — это главный и очень сложный орган в теле человека. Из-за этого симптомы заболеваний сердца чаще всего замаскированы под признаки совершенно других заболеваний.
УЗИ сердца показано в случаях, когда Вы жалуетесь на:
- одышку,
- головокружение
- отеки.
Или у Вас имеются такие симптомы или заболевания:
- шумы и боли в сердце,
- скачки артериального давления,
- тромбофлебит
- варикозное расширение вен,
- нарушение сердечного ритма,
- восстановительный период после операций на сердце или после инфаркта.
Во время беременности УЗИ — это стандартная процедура. Более того, при необходимости УЗИ сердца назначают детям до рождения.
Более того, при необходимости УЗИ сердца назначают детям до рождения.
УЗИ сердца помогает врачу:
- оценить правильность работы сердца;
- увидеть его реальные размеры и отклонения от нормы;
- определить толщину стенок;
- визуализировать магистральные сосуды, клапанный аппарат;
- измерить давление в сердечных камерах;
- оценить кровоток внутри сердца.
УЗИ сердца — это одна из самых легких процедур для пациента. К ней не нужно готовиться заранее и придерживаться строгих диет. Единственное ограничение — это запрет на употребление алкоголя накануне. Это может значительно изменить сердечный ритм. Во время процедуры нужно успокоиться и не нервничать – по той же причине. Процедура занимает 20 минут и не требует от пациента никаких усилий.
Пациент не имея медицинского образования не может сделать правильные выводы из протокола исследования верно.
Коронарография сосудов сердца — цены в Москве
Коронарография – метод исследования сосудистого русла сердца с применением рентгеновского излучения. Для визуализации коронарных сосудов непосредственно в них подается рентгеноконтрастный препарат. Доставка контраста к устью коронарной артерии производится с помощью катетера – тонкой гибкой трубки, которая вводится в кровеносную систему через прокол в бедренной или лучевой артерии. После подачи препарата выполняется серия снимков. По полученным данным можно оценить состояние сосудов сердца с высокой точностью.
Пройти процедуру в Москве можно в Госпитальном центре АО «Семейный доктор».
Зачем поводится
С помощью коронарографии можно получить данные:
-
-
о месте, характере и степени стеноза коронарной артерии;
-
о травматических повреждениях кардиальных структур;
-
о падении насосной функции сердца и других патологиях.
Коронарография позволяет определить необходимость использования хирургического лечения ИБС (ишемической болезни сердца) и выбрать необходимый метод лечения (стентирование или кардиохирургическая операция с использованием венозных шунтов).
Процедура может сочетаться с внутрисосудистым ультразвуковым исследованием (ВСУЗИ). В этом случае под рентгеноскопическим контролем в просвет коронарных артерий вводится миниатюрный ультразвуковой датчик.
В качестве дополнительного исследования коронарографию проводят для оценки состояния тканей, структуры миокарда.
Показания
Необходимость проведения коронарографии устанавливается врачом-кардиологом. Специалист может назначить это обследование при:
-
подозрении на ИБС (ишемическую болезнь).
-
стенокардии, загрудинных болях неустановленного характера.
-
одышке без нагрузки, снижении физической выносливости.
-
клапанной недостаточности, пороках сердца.
-
хронической сердечной недостаточности.

-
Также коронарография может проводиться при подозрении на травматические нарушения, обострении стенокардии на фоне поддерживающей терапии, ухудшении состояния после оперативного лечения и в других случаях, требующих оценки состояния коронарной системы.
Противопоказания
Абсолютные противопоказания к исследованию:
- аллергические реакции на контрастное вещество, препараты для анестезии.
Относительные противопоказания (исследования возможно после купирования и стабилизации острых состояний):
-
почечная недостаточность;
-
недостаточность кровообращения III-IV стадии;
-
декомпенсированный сахарный диабет;
-
воспалительные заболевания, сопровождающиеся повышением температуры тела, в том числе на фоне вирусных инфекций;
-
обострения сердечных заболеваний, гипертонии;
-
заболевания легких.

Пожилой возраст также может стать ограничением к проведению коронарографии.
Подготовка
За несколько дней перед процедурой:
-
перед коронарографией врач собирает анамнез, назначаются общие анализы крови и мочи, анализы на глюкозу, электролиты, креатинин, мочевину, гепатиты, ВИЧ, исследуется коагулограмма.
-
У пациента снимается ЭКГ, проводится допплерография артерий для оценки возможности проведения катетеризации.
-
Делается рентгенограмма грудной клетки.
При необходимости кардиолог может назначить суточный мониторинг ЭКГ, ЭхоКГ и другие обследования.
В день процедуры:
-
разрешается пить. Допустим легкий завтрак (за 2 часа до прибытия в стационар).
-
Если пациент принимает медицинские препараты, их нужно принять в соответствии с назначением.

Как проводится исследование в Госпитальном центре «Семейный доктор»
-
В наш стационар в центре Москвы можно прибыть в повседневной одежде, сменного белья не требуется.
-
Коронарографию проводят под местной анестезией или в состоянии медикаментозного сна.
-
Исследование занимает от 10-30 минут, не сопровождается болевыми ощущениями, контролируется анестезиологом.
-
На место прокола накладывается давящая повязка.
-
Пациент переводится палату на несколько часов под наблюдение врачей. Выписка обычно производится в тот же день.
В течение нескольких часов может ощущаться онемение в области прокола из-за действия анестетика.
Сколько стоит операция на сердце в Германии: формирование цены
К сожалению, достаточно часто консервативное лечение болезней сердца не дает необходимых результатов и для устранения патологии и восстановления здоровья требуется операция. Но хирургическое вмешательство на сердце- очень сложная процедура, требующая высокой квалификации специалистов. Поэтому пациенты, которым необходимо подобное хирургическое вмешательство начинают искать самые известные кардиоцентры и лучших кардиологов, которые могли бы сделать операцию максимально качественно. И закономерно в их поле зрения попадают кардиологические клиники Германии, что легко объясняется высочайшим уровнем кардиохирургии в Германии. Тогда возникает вопрос: «Сколько стоит операция на сердце в Германии?».
Но хирургическое вмешательство на сердце- очень сложная процедура, требующая высокой квалификации специалистов. Поэтому пациенты, которым необходимо подобное хирургическое вмешательство начинают искать самые известные кардиоцентры и лучших кардиологов, которые могли бы сделать операцию максимально качественно. И закономерно в их поле зрения попадают кардиологические клиники Германии, что легко объясняется высочайшим уровнем кардиохирургии в Германии. Тогда возникает вопрос: «Сколько стоит операция на сердце в Германии?».
Чтобы ответить на вопрос: «Сколько стоит операция на сердце в Германии», необходимо учесть множество факторов, которые участвуют в ценообразовании. Давайте разберемся, какие основные параметры необходимо принять во внимание во время просчета цены операции на сердце.
Сколько стоит операция на сердце в Германии: как формируется цена
В первую очередь важно знать, какая именно операция необходима пациенту, и какая методика хирургического вмешательства будет применяться./147e073b29f936c.ru.s.siteapi.org/img/49aaf451dbffeae575a0b7d7db5108bff50399a0.jpg) Естественно, что стоимость пересадки сердца и замены митрального клапана будут разительно отличаться. Или, например, терапия митрального клапана может осуществляться традиционнным методом и может проводиться малоинвазивная операция. И цена при этом будет существенно различаться.
Естественно, что стоимость пересадки сердца и замены митрального клапана будут разительно отличаться. Или, например, терапия митрального клапана может осуществляться традиционнным методом и может проводиться малоинвазивная операция. И цена при этом будет существенно различаться.
Важно также понимать, какие материалы будут использоваться и какое оборудование применяться. Так, например, при протезировании клапанов могут применяться разные виды протезов: биологические и механические, каждый из которых имеет много разновидностей. Соответственно сколько стоит операция на сердце в Германии по протезированию клапанов, будет зависеть также и от того, клапан какого производителя вы выберите.
На ценообразование также влияет состояние пациента, его возраст, наличие сопутствующих заболеваний.
Также цена может варьироваться в зависимости от клиники, которую вы выберете для операции на сердце, а именно от суммы гонорара команде медиков, который будет заложен в стоимость операции.
Виды операций на сердце, которые делают в ГерманииКардиохирургия в Германии
В немецких кардиологических клиниках вы можете получить полный спектр медицинских услуг, включая диагностику болезней сердца и сердечно-сосудистой системы, консультацию у лучших кардиологов мира, назначение консервативных методов лечения и операции на сердце и сосудах любой степени сложности.
Наиболее востребованными у иностранных пациентов являются следующие операции на сердце:
- Аортокоронарное шунтирование,
- Имплантация кардиостимулятора,
- Реконструкция межжелудочковой перегородки,
- Реконструкция клапанов,
- Стентирование сосудов сердца и баллонная ангиопластика,
- Замена клапанов (митрального, аортального, трехстворчатого),
- Хирургия аневризм,
- Хирургическое лечение мерцательной аритмии,
- Радиочастотная абляция.
Также в ведущих кардиологических центрах успешно осуществляется удаление новообразований сердца: доброкачественных и злокачественных.
В кардиологических клиниках Германии принимают пациентов всех возрастов и проводят операции на сердце детям, даже самым маленьким, включая грудничков.
Малоинвазивные операции на сердце в Германии
Современные медицинские технологии позволяют проводить большинство операций с помощью миниинвазивных техник. Так при стентировании сосудов, аортокоронарном шунтировании, реконструкции клапанов предпочтение отдается транскатетерному вмешательству, которое минимизирует возможные осложнения и ускоряет восстановительный период.
Так при стентировании сосудов, аортокоронарном шунтировании, реконструкции клапанов предпочтение отдается транскатетерному вмешательству, которое минимизирует возможные осложнения и ускоряет восстановительный период.
Отдельное внимание стоит уделить пересадке сердца – Германия находится в списке стран, которые первыми стали проводить подобные операции и регулярно осуществляют это сложное хирургическое вмешательство, демонстрируя отличные результаты.
Сколько стоит операция на сердце в Германии: как узнать цену
Вы хотите точно знать, сколько стоит операция на сердце в Германии? Узнать приблизительную стоимость некоторых кардиохирургических вмешательств вы можете в разделе «Цены», просмотрев пункт «Кардиология».
Однако важно понимать, что указанные цифры можно использовать только как ориентир. Формирование цены происходит индивидуально с учетом всех важных параметров.
Чтобы узнать, сколько стоит операция на сердце в Германии в вашем случае, вам необходимо связаться с нами, подробно рассказать, какое именно хирургическое вмешательство вам необходимо и обсудить все сопутствующие вопросы.
Мы поможем вам выбрать лучшую кардиологическую клинику, в которой проводят нужные вам операции ведущие кардиохирурги Германии. Проведем подробный просчет. Формирование цены происходит прозрачно. Вы будете видеть все составляющие общей стоимости и сможете подробно разобраться, сколько стоит операция на сердце в Германии, и почему для вас получилась именно такая цена.
Лечение сердца в Германии
Стоимость услуг медицинской компании EMEX Medical.
Вам необходима операция на сердце, и вы хотите сделать ее в Германии? Это правильный выбор! Лечение сердца в Германии, в том числе и операции на сердце в Германии соответствуют самым высоким стандартам и по соотношению цена/качество, оказываются более выгодными по сравнению со лечением во многих других странах Европы с соответствующим уровнем медицины. Мы же позаботимся о том, чтобы вы получили наилучшее медицинское обслуживание, соответствующее самым высоким мировым стандартам.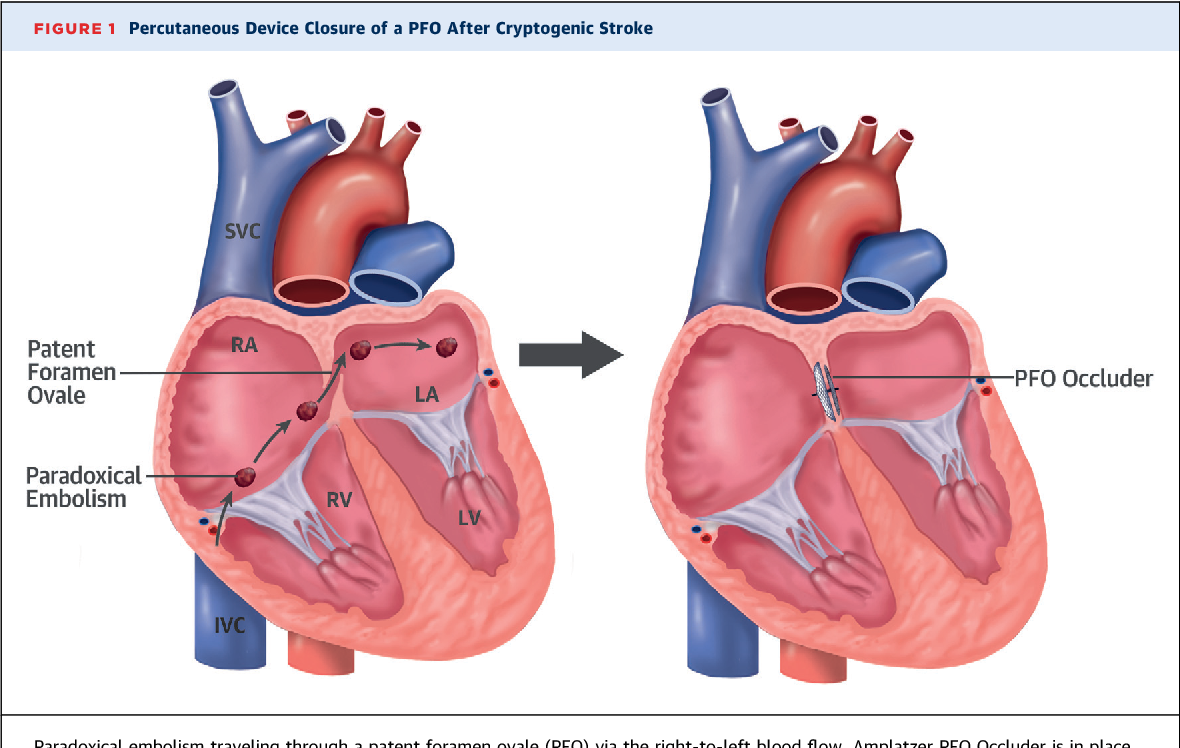
Отправьте нам запрос на лечение прямо сейчас и узнайте все подробности поездки в Германию на лечение.
| Наименование | Стоимость |
|---|---|
| Удаление новообразования сердца (миксомы) (со стоимостью расходных материалов) | 220000р. |
| Закрытие дефекта перегородки сердца (пластика дефекта межпредсердной перегородки – со стоимостью расходного материала) | 250000р. |
| Закрытие дефекта перегородки сердца (пластика дефекта межпредсердной перегородки – без стоимости расходного материала) | 65000р. |
| Коронарное шунтирование в условиях искусственного кровообращения, со стоимостью расходных материалов | 400000р. |
| Коронарное шунтирование в условиях искусственного кровообращения, без стоимости расходных материалов | 70000р. |
| Коронарное шунтирование в условиях искусственного кровообращения при низкой фракции выброса или аневризме левого желудочка, со стоимостью расходных материалов | 540000р. |
| Коронарное шунтирование в условиях искусственного кровообращения при низкой фракции выброса или аневризме левого желудочка, без стоимости расходных материалов | 90000р. |
| Коронарное шунтирование в условиях искусственного кровообращения через минидоступ в рамках АКШ | 50000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения, со стоимостью расходных материалов | 450000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения, без стоимости расходных материалов | 85000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения и системы стабилизации миокарда, со стоимостью расходных материалов | 95000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения и системы стабилизации миокарда, без стоимости расходных материалов | 45000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения с использованием системы стабилизации миокарда минимально инвазивное, со стоимостью расходных материалов) | 480000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения с использованием системы стабилизации миокарда минимально инвазивное, без стоимости расходных материалов) | 110000р. |
| Коронарное шунтирование на работающем сердце без использования искусственного кровообращения через минидоступ в рамках АКШ | 50000р. |
| Коронарное шунтирование с протезированием клапанов сердца в условиях искусственного кровообращения, со стоимостью расходных материалов | 450000р. |
| Коронарное шунтирование с протезированием клапанов сердца в условиях искусственного кровообращения, без стоимости расходных материалов | 105000р. |
| Коронарное шунтирование с протезированием клапанов сердца в условиях искусственного кровообращения, протезирование 2 клапанов сердца, со стоимостью расходных материалов | 530000р. |
| Коронарное шунтирование с протезированием клапанов сердца в условиях искусственного кровообращения, протезирование 2 клапанов сердца, без стоимости расходных материалов | 120000р. |
| Разрез, иссечение и закрытие вен нижней конечности (флебэктомия) | 18000р. |
| Эндартерэктомия каротидная (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 25000р. |
| Эндартерэктомия каротидная (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 110000р. |
| Эндартерэктомия каротидная (эверсионная каротидная эндартерэктомия) (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 25000р. |
| Эндартерэктомия каротидная (эверсионная каротидная эндартерэктомия) (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 110000р. |
| Резекция сосуда с реанастомозом (зндоскопическое изъятие вены в рамках АКШ) | 30000р. |
| Резекция сосуда с замещением (аорто-бедренное бифуркационное шунтирование) (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 130000р. |
| Резекция сосуда с замещением (аорто-бедренное бифуркационное шунтирование) (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 40000р. |
| Аневризмэктомия с линейным протезированием (протезирование грудного отдела аорты при ее аневризме – со стоимостью расходных материалов) | 430000р. |
| Аневризмэктомия с линейным протезированием (протезирование грудного отдела аорты при ее аневризме – без стоимости расходных материалов) | 150000р. |
| Аневризмэктомия (аорто-бедренное бифуркационное протезирование при аневризме брюшного отдела аорты) (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 150000р. |
| Аневризмэктомия (аорто-бедренное бифуркационное протезирование при аневризме брюшного отдела аорты) (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 40000р. |
| Микрохирургическая шунтирующая операция выше щели коленного сустава (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 120000р. |
| Микрохирургическая шунтирующая операция выше щели коленного сустава (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 35000р. |
| Микрохирургическая шунтирующая операция ниже щели коленного сустава (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 120000р. |
| Микрохирургическая шунтирующая операция ниже щели коленного сустава (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 35000р. |
| Микрохирургическая шунтирующая операция с артериями стопы (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 120000р. |
| Микрохирургическая шунтирующая операция с артериями стопы (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 35000р. |
| Операция шунтирующая на дистальных артериях (со стоимостью расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 120000р. |
| Операция шунтирующая на дистальных артериях (без стоимости расходного материала – сосудистого протеза, шовного материала в соответствии с выбранным протезом, емкости и магистрали к аппарату «Cell Saver») | 35000р. |
| Коронарография (без стоимости расходного материала) | 19000р. |
| Замещение сердечного клапана (протезирование 1 клапана сердца – со стоимостью расходного материала) | 300000р. |
| Замещение сердечного клапана (протезирование 1 клапана сердца – без стоимости расходного материала) | 80000р. |
| Замещение сердечного клапана (протезирование 2 клапанов сердца – со стоимостью расходного материала) | 370000р. |
| Замещение сердечного клапана (протезирование 2 клапанов сердца – без стоимости расходного материала) | 80000р. |
| Замещение сердечного клапана (минимально инвазивное протезирование протезирование 1 клапана сердца — со стоимостью расходных материалов) | 320000р. |
| Замещение сердечного клапана (минимально инвазивное протезирование протезирование 1 клапана сердца — без стоимости расходных материалов) | 90000р. |
| Удаление новообразования сердца (миксомы) (без стоимости расходных материалов) | 65000р. |
| Симпатэктомия (поясничная симпатэктомия при облитерирующих заболеваниях сосудов нижних конечностей) | 18000р. |
| Радиочастотная термоабляция (радиочастотная аблация подкожных вен под контролем УЗИ) | 45000р. |
Сколько стоят части вашего тела?
Теоретически, если бы вы могли собрать все органы и химические вещества в своем теле, вы могли бы заработать 45 миллионов долларов! Но на самом деле, по оценкам Medical Transcription, средняя цена мертвого тела человека, скорее всего, составит около 550 000 долларов (с учетом нескольких ключевых частей тела, повышающих цену).
Так как же все это ломается? Ну, во-первых, зависит, говорим ли мы о продаже ваших органов легально или через черный рынок. Самый большой орган, который вы можете легально продать в США.С. — твое сердце: они собираются за крутой миллион долларов. На втором месте печень — около 557 000 долларов, а почки — около 262 000 долларов каждая. Широко распространенный диабет и сердечные заболевания сделали эти органы настолько дорогими.
Однако на черном рынке цены значительно ниже: возможно, 10% от вышеуказанных затрат. В одних только США в настоящее время 123 000 человек ждут органов (100 000 — почки), но ежегодно сдаются только около 14 000 органов. Это означает, что каждый день около 18 человек умирают в ожидании трансплантации.Эта всемирная нехватка органов привела к возникновению черного рынка: старого «предложения и спроса». Конечно, Адам Смит понятия не имел, что изобретенная им экономическая концепция однажды будет применена к человеческой коже (10 долларов за дюйм), животу (500 долларов) и глазным яблокам (1500 долларов каждое).
Самая жуткая часть всего этого — откуда берутся органы черного рынка. Ужасные бедняки остро нуждаются в деньгах, заключенных (мертвых и живых!), Разграбленных могилах … некоторые предпринимательские брокеры органов прибегли к расплате с гробовщиками в похоронных бюро! Есть простой способ бороться с этой растущей (и грубой) практикой: стать донором органов, что вы можете сделать в OrganDonor.губ. Вы донор органов? Большой! Если нет, поделитесь своими причинами в разделе комментариев!
Подробнее:
Необходимость реальна: данные (OrganDonor.gov)
«Трансплантация органов стала общепринятым методом лечения терминальной стадии органной недостаточности. Но только вы можете помочь в этом».
Статистика по донорству и трансплантации органов: (Kidney.org)
«В настоящее время в США 122 737 человек ждут трансплантации жизненно важных органов. Из них 100 602 человека ожидают трансплантации почек.»
Прейскурант на часть вашего тела: вы больше стоите мертвого, чем живого: (Инфографика)
» Немного не хватает арендной платы? Банк угрожает забрать вашу машину? Что ж, если вы сейчас не используете селезенку, вы можете получить за нее чуть больше 500 долларов «.
Сколько стоит ваше тело на черном рынке: (FinanceDegreeCenter.com)
» Органы и ткани используются для миллионы трансплантатов и медицинских продуктов ежегодно ».
Государственный реестр доноров органов и тканей
Смотрите больше на TestTube
Как работают пожертвования органов
TestTube Wild Card
Пожертвуйте свой мозг науке
____________________ DNews посвящен удовлетворению вашего любопытства и привлечению умопомрачительные истории и перспективы, которых вы больше нигде не найдете! Новые видео два раза в день.
Эхокардиограммы при пороках сердца
Когда вам нужен тест, а когда нет
Болезнь клапана вызвана сердечным клапаном, который не работает должным образом. Тест, называемый эхокардиограммой, может показать, насколько серьезна проблема и ухудшается ли она. Но если у вас легкое заболевание клапана, которое не вызывает никаких симптомов, вам, вероятно, не нужно проходить тестирование каждый год.
Эхокардиограммы показывают изображения сердечных клапанов.
Сердце имеет четыре камеры и четыре клапана. Каждый раз, когда ваше сердце бьется, клапаны открываются и закрываются. Это заставляет кровь течь по камерам и к вашему телу. Если клапан не работает должным образом, кровь может скапливаться в камере. Это заставляет сердце работать тяжелее, перекачивая кровь.
Заболевание клапанов обычно обнаруживается при обычном медицинском осмотре. Когда ваш врач прислушивается к вашему сердцу, он или она может услышать шум, называемый шепотом. Заболевания клапанов — одна из причин сердечных шумов.Если у вас шум в сердце, врач может порекомендовать вам сделать эхокардиограмму. Это будет зависеть от звуков, которые слышит врач.
Эхокардиограмма — это простой тест, который использует звуковые волны для создания изображений вашего сердца. Изображения могут показать, правильно ли работают ваши сердечные клапаны
, а если нет, насколько серьезна проблема.
Легкая болезнь клапана обычно не вызывает проблем.
Если не лечить, умеренная или тяжелая болезнь клапана может привести к сердечной недостаточности, инсульту, образованию тромбов и другим осложнениям.Легкая форма порока клапана вряд ли вызовет осложнения. Часто хуже не становится. Если все же ухудшается, это происходит очень медленно.
Если у вас нет симптомов и врач не слышит ничего необычного, возможно, у вас болезнь клапана в легкой форме и не ухудшается. Ежегодная эхокардиограмма не покажет ничего нового.
Эхокардиограмма может привести к другим исследованиям.
Стандартная эхокардиограмма безболезненна, безопасна и не подвергает вас воздействию радиации.Если тест не показывает достаточно изображений вашего сердца, врач может назначить другую процедуру, которая называется чреспищеводной эхокардиограммой (ЧЭЭ). Во время ЧВЭ гибкая трубка направляется по горлу в пищевод («трубка», идущая от горла к желудку). Он делает снимки вашего сердца изнутри пищевода.
Он делает снимки вашего сердца изнутри пищевода.
Через несколько часов у вас может болеть горло. В редких случаях трубка может повредить горло. У вас также может быть плохая реакция на лекарство, которое помогает вам расслабиться.Это может включать тошноту и затрудненное дыхание. Вы также должны голодать перед этим тестом, и вам может понадобиться, чтобы кто-то отвез вас домой. Зачем рисковать проходить второй тест, если даже первый не нужен?
Эхокардиограмма может дорого стоить.
Стандартная эхокардиограмма и TEE могут стоить 2000 долларов и более. Если у вас нет медицинской страховки, возможно, вам придется оплатить всю стоимость самостоятельно. И даже если у вас есть страховка, у вас, вероятно, есть доплата. Это может составлять половину стоимости теста.
Когда нужно делать эхокардиограмму при клапанной болезни?
Ваш врач, скорее всего, закажет эхокардиограмму, если:
- У вас довольно сильный шум в сердце.

- Врач обнаруживает признаки обострения болезни, например изменение шума.
- У вас появились симптомы порока сердечного клапана. Они могут включать:
- Необычная усталость
- Одышка
- Лихорадка
- Боль в груди
- Головокружение или обморок
- Отек лодыжек, ступней, ног или живота
- Трепет, учащенное сердцебиение или нерегулярное сердцебиение.
Вам могут потребоваться анализы чаще, если у вас легкое заболевание клапана, а также другие сердечные заболевания, или если у вас умеренное или тяжелое заболевание клапана, или если вам заменили клапан.
Этот отчет предназначен для использования при разговоре со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск. © 2017 Consumer Reports. Разработан в сотрудничестве с Американским колледжем кардиологов.
12/2012
ЭКГ и нагрузочные тесты
Когда они вам нужны, а когда нет
ЭКГ и стресс-тесты — это тесты, которые могут помочь вашему врачу определить, насколько хорошо работает ваше сердце. ЭКГ или электрокардиограмма измеряет активность вашего сердца. В тесте с физической нагрузкой вы делаете ЭКГ во время ходьбы или бега на беговой дорожке.
ЭКГ или электрокардиограмма измеряет активность вашего сердца. В тесте с физической нагрузкой вы делаете ЭКГ во время ходьбы или бега на беговой дорожке.
Эти тесты могут потребоваться, если у вас есть симптомы сердечного заболевания, например боль в груди.Или они могут вам понадобиться, если у вас уже есть сердечное заболевание или
у вас высокий риск сердечного заболевания. Эти тесты могут помочь вашему врачу оценить, как работает ваше сердце, и решить, как лечить любые проблемы.
Но в других случаях вам следует дважды подумать перед проведением этих тестов. Вот почему:
Обычно эти тесты не нужны, если у вас нет никаких симптомов.
Тесты бесполезны для людей, у которых нет симптомов сердечных заболеваний, например боли в груди.Тем не менее, многие люди без симптомов проходят ЭКГ в рамках плановых осмотров.
Например, было опрошено 1200 взрослых в возрасте от 40 до 60 лет. У этих людей не было в анамнезе или симптомов сердечных заболеваний.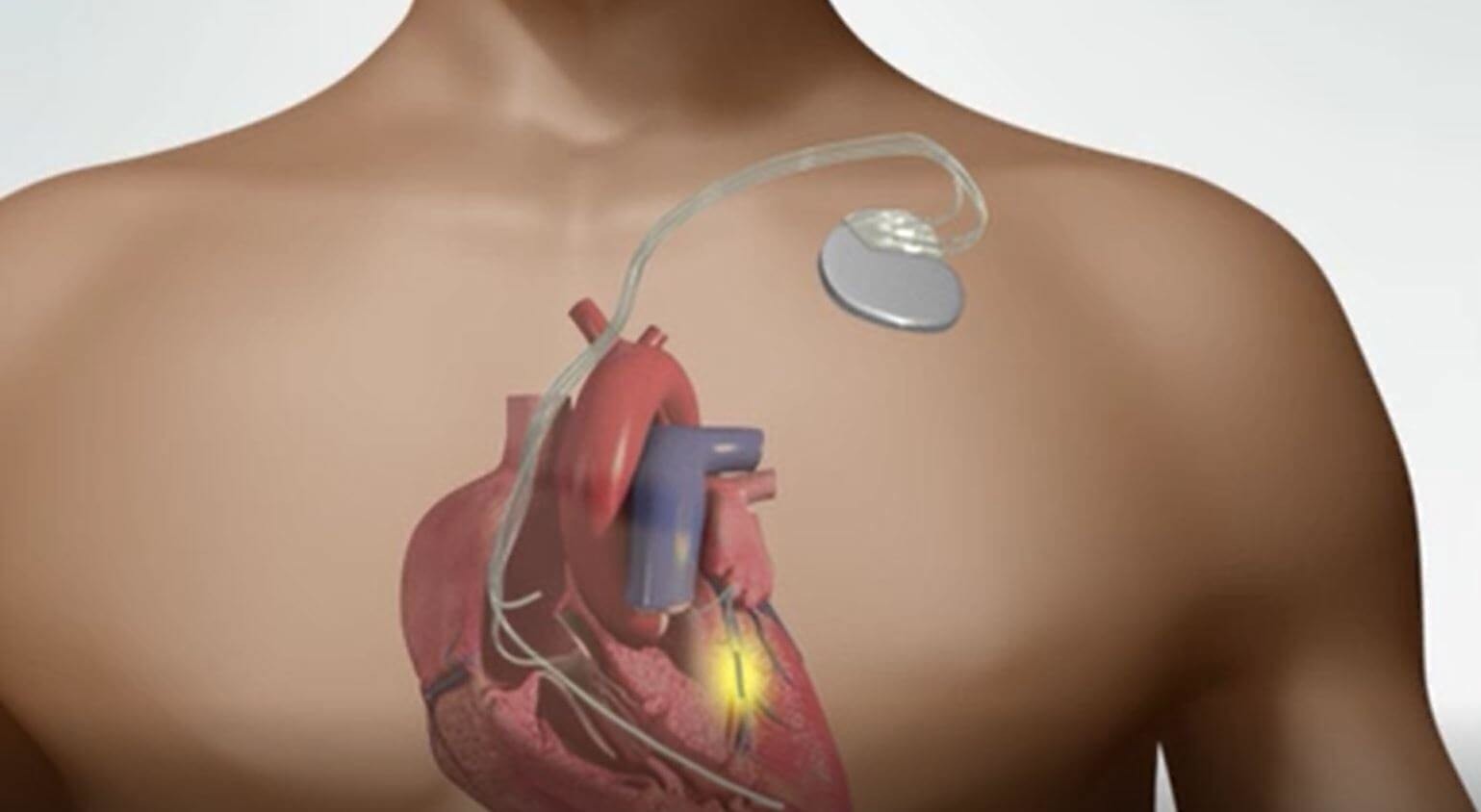 Тем не менее, почти половина из них за последние пять лет прошла ЭКГ. И почти каждый десятый прошел тест с физической нагрузкой.
Тем не менее, почти половина из них за последние пять лет прошла ЭКГ. И почти каждый десятый прошел тест с физической нагрузкой.
Существуют более эффективные и менее затратные способы предотвращения сердечных заболеваний, чем ЭКГ и тесты с физической нагрузкой.
Эти тесты могут привести к дополнительным тестам и лечению, в которых вы не нуждаетесь.
ЭКГ и тесты с физической нагрузкой вам не повредят. Но результаты могут быть неясными. Это может привести к другим тестам и лечению, которые действительно имеют риски.
Например, если результаты вашей ЭКГ неясны, ваш врач может назначить коронарную ангиографию. Это может подвергнуть вас воздействию радиации от 600 до 800 рентгеновских лучей грудной клетки. Излучение имеет эффекты, которые могут накапливаться, поэтому по возможности лучше его избегать.
ЭКГ и тесты с физической нагрузкой также могут привести к ненужному лечению.Вам могут дать лекарства, которые вам не нужны. Или вам может быть назначена процедура, называемая ангиопластикой, чтобы принудительно открыть артерии в вашем сердце. Некоторым это может помочь, но для многих изменение образа жизни и лекарства не хуже. Ангиопластика вызывает сердечный приступ у одного-двух из 100 пациентов.
Некоторым это может помочь, но для многих изменение образа жизни и лекарства не хуже. Ангиопластика вызывает сердечный приступ у одного-двух из 100 пациентов.
Испытания могут оказаться пустой тратой денег.
Стоимость ЭКГ составляет около 50 долларов, а стресс-тест — 175 долларов и более. Зачем тратить деньги на тесты, которые вам не нужны? А если они потребуют дополнительных анализов и лечения, это может стоить тысячи долларов.
Когда нужны ЭКГ и тесты с физической нагрузкой?
В некоторых случаях может быть важно пройти эти тесты. Вероятно, вам следует сделать ЭКГ и тест с физической нагрузкой, если у вас есть симптомы сердечного заболевания, такие как боль в груди, одышка, нерегулярное сердцебиение или тяжелое сердцебиение. Вам также могут потребоваться тесты, если у вас в анамнезе есть болезни сердца. И вам могут понадобиться эти тесты, если у вас диабет или другие риски. Ваш врач также может попросить вас сделать ЭКГ перед началом программы упражнений, если вы подвержены риску сердечных заболеваний.
Этот отчет предназначен для использования при разговоре со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск. © Consumer Reports, 2016. Разработано в сотрудничестве с Американской академией семейных врачей.
04/2012
Сколько вам будет стоить сердечный приступ?
У моего друга Чака, специалиста по пенсионным планам, несколько выходных назад случился легкий сердечный приступ.Его опыт оказал глубокое влияние на его взгляд на остальную жизнь, поэтому я спросил его, могу ли я поделиться своими мыслями с нашими читателями. Поехали.
«Раньше я ел слишком много неправильных продуктов, — сказал мне Чак, — слишком много жирной пищи и слишком много сладостей. Я сказал людям, что это моя программа« профилактики рака ». Я подумал, что, скорее всего, умру от любого из этих видов рака. или сердечная недостаточность, и если бы у меня был выбор, я бы предпочел умереть от сердечной недостаточности. Поэтому употребление нездоровой для сердца пищи было лучшим способом избежать смерти от рака.Отчасти это была шутка, но главным образом слабое оправдание того, что я не дисциплинировался в отношении плохой еды, которую я любил есть.
Поэтому употребление нездоровой для сердца пищи было лучшим способом избежать смерти от рака.Отчасти это была шутка, но главным образом слабое оправдание того, что я не дисциплинировался в отношении плохой еды, которую я любил есть.
«Когда мне исполнилось пятьдесят, и я уже имел явный лишний вес, я решил, что мне не нужно продолжать борьбу — на кого я пытался произвести впечатление? Так я проявил еще меньше сдержанности в своей диете и быстро набрал еще десять или пятнадцать фунтов. Но я понял, что чем тяжелее я становился, тем хуже я себя чувствовал, поэтому последние пять или шесть лет я стал более умеренно питаться и больше заниматься спортом.Я похудел почти на 40 фунтов. Но я продолжал избегать посещения врачей и плановых диагностических тестов.
«Недавно, после двух часов тяжелой работы на дворе, я почувствовал узкое место в груди, а также несколько более легких симптомов. Я подозревал сердечный приступ, но не мог в это поверить. Так продолжалось до следующего дня, когда некоторые симптомы не исчезли, я даже позвонил своему врачу, который сказал мне пойти прямо в отделение неотложной помощи, где подтвердился сердечный приступ.
«Плохая новость в том, что, поскольку я не успел попасть в больницу достаточно быстро, у сердца были необратимые повреждения.Но это локализовано в той части сердца, которая меньше всего работает, и тесты показали, что мое сердце все еще работает в полную силу. Мне нужно принимать лекарства, но доктор считает, что через два месяца я смогу вернуться даже к самым интенсивным физическим нагрузкам. Мне все еще нужно внести постоянные изменения в свою жизнь, особенно в мою диету и привычки к упражнениям. В общем, мне повезло «.
Хотя Чаку повезло, он заплатил большую цену за отрицание. Во-первых, избегая здорового образа жизни в течение последних нескольких десятилетий, а во-вторых, отрицая, что это могло быть серьезным событием во время его сердечного приступа.Давайте подумаем, чтобы оценить цену отрицания его нездорового образа жизни.
Согласно статье Национальной бизнес-группы по здоровью, средняя общая стоимость тяжелого сердечного приступа, включая прямые и косвенные затраты, составляет около 1 миллиона долларов. Прямые затраты включают оплату больниц, врачей и рецептурных лекарств, в то время как косвенные затраты включают потерю производительности и время отсутствия на работе. Средняя стоимость менее тяжелого сердечного приступа составляет около 760 000 долларов. Амортизация за 20 лет, это 50 000 долларов в год для тяжелого сердечного приступа и 38 000 долларов в год для менее тяжелого сердечного приступа.
Прямые затраты включают оплату больниц, врачей и рецептурных лекарств, в то время как косвенные затраты включают потерю производительности и время отсутствия на работе. Средняя стоимость менее тяжелого сердечного приступа составляет около 760 000 долларов. Амортизация за 20 лет, это 50 000 долларов в год для тяжелого сердечного приступа и 38 000 долларов в год для менее тяжелого сердечного приступа.
Вы можете возразить, что страхование покрывает большую часть прямых затрат, но какие бы предположения вы ни делали об этих расходах, вы все равно сталкиваетесь с высокими ежегодными затратами на отказ. Вы также можете возразить, что здоровая еда стоит дороже, чем нездоровая, но разница не может компенсировать высокую цену отрицания. А кто может заплатить цену за ваше здоровье или поврежденное сердце?
«Я рад поделиться своим опытом, если он может помочь другим», — сказал мне Чак. «Я усвоил этот урок на собственном горьком опыте — может быть, другие усвоят его немного легче, чем я. «
«
Если у вас был подобный опыт, который может помочь нашим читателям, я приглашаю вас написать комментарий ниже. Это могло бы спасти некоторые жизни — и, по крайней мере, могло бы сэкономить некоторым людям кучу денег.
Удивительные факты о сердцеКонечно, вы умеете красть сердца, завоевывать сердца и разбивать сердца. Но сколько ты действительно знаешь о своем сердце и о том, как оно работает? Читайте в своем сердце содержание!
| Ресурсы | Оглавление |
10 самых дорогих медицинских процедур
Здравоохранение стоит дорого в Соединенных Штатах, где многие из нас оплатили медицинские счета только для того, чтобы задаться вопросом, почему стоимость этой, казалось бы, небольшой процедуры так высока. Это заставляет задуматься, сколько должны стоить самые дорогие операции.
Это заставляет задуматься, сколько должны стоить самые дорогие операции.
Вот список из 10 самых дорогих медицинских процедур согласно изданию трехгодичного отчета Milliman Health Cost Guidelines за 2020 год.
1. Пересадка сердца
Стоимость: 1664800 долларов
Болезни сердца являются основной причиной смерти в Соединенных Штатах, и ежегодно в США проводится около 3000 трансплантаций сердца. Пересадка сердца — одна из самых сложных процедур, несущих большой риск для пациентов.Взаимодействие с другими людьми
Среднее время ожидания трансплантации сердца составляет 213 дней. Средняя продолжительность пребывания в больнице составляет около 50 дней. Подготовка к операции долгая и дорогая. Добавьте к этому дорогостоящую закупку органа, и вы поймете, почему эта стоимость высока.
Ключевые выводы
- Пересадка сердца — один из самых дорогих видов операций.
- У пациентов, которым требуется трансплантация почки, самое долгое время ожидания — в среднем 685 дней.
 уход и медицина — все это способствует высокой стоимости пересадки органов.
уход и медицина — все это способствует высокой стоимости пересадки органов. - Пациенты, которым сделана трансплантация роговицы, бодрствуют перед процедурой.
2. Двойная трансплантация легких
Стоимость: 1 295 900 долларов
Когда другие методы лечения не работают, трансплантация легких является последним средством для пациентов с такими заболеваниями легких, как эмфизема и кистозный фиброз. Пациенты должны ждать трансплантации легких в среднем 186 дней, а средний срок пребывания в больнице составляет около 31 дня. Взаимодействие с другими людьми
3. Пересадка кишечника
Стоимость: 1,240,700 долларов
Трансплантация кишечника проводится для замены мертвой ткани кишечника живой тканью от донора, часто из-за болезни или наличия опухоли.Заболевания кишечника иногда сопровождаются отказом печени или других органов. Из-за этого пересадка кишечника часто проводится вместе с другим органом, что увеличивает счет на сумму более 400 000 долларов. Ожидается, что в 2020 году будет выполнено менее 40 трансплантаций кишечника.
Ожидается, что в 2020 году будет выполнено менее 40 трансплантаций кишечника.
27,5 миллиона
Число американцев, не имеющих медицинской страховки.
4. Аллогенная трансплантация костного мозга
Стоимость: 1 071 700 долларов
Трансплантация костного мозга, сделанная из донорского костного мозга, называется аллогенной трансплантацией.Эта процедура рискованна. Среднее пребывание в больнице составляет 34 дня, а обширная реабилитационная помощь составляет значительную часть общих расходов.
5. Трансплантация одного легкого
Стоимость: 929 600 долларов
Как и при двойной трансплантации легкого, лист ожидания может быть длинным, а простая замена одного легкого по-прежнему очень дорога. Сочетание трансплантата легкого и сердца — одна из самых дорогих процедур, которую может получить пациент, на общую сумму почти 2 доллара.6 миллионов.
6. Пересадка печени
Стоимость: 878 400 долларов
Как и трансплантация сердца, трансплантация печени сопряжена с высоким риском и высокой стоимостью, с сопутствующим списком ожидания. Критерии высоки, что означает, что административные расходы и затраты на подготовку увеличивают чистую прибыль.
Критерии высоки, что означает, что административные расходы и затраты на подготовку увеличивают чистую прибыль.
7. Аутологичная трансплантация костного мозга
Стоимость: 471 600 долларов
Трансплантация костного мозга, сделанная из собственного костного мозга, называется аутотрансплантацией.Это одна из причин, почему процедура стоит дешевле, чем аллогенная трансплантация. Это дешевле, потому что при аллогенной трансплантации вам нужно найти донора, что может быть сложно, а осложнения после процедуры очень распространены.
8. Пересадка почки
Стоимость: 442 500 долларов
Трансплантация почки, как и другие трансплантаты в этом списке, дороги из-за риска, восстановления и затрат на подготовку. Единственное отличие состоит в том, что при трансплантации почек старая почка не удаляется, потому что было показано, что она снижает риск сюда; хирурги находят другой источник крови для прикрепления новой почки.Взаимодействие с другими людьми
9.
 Пересадка поджелудочной железы
Пересадка поджелудочной железыСтоимость: 408 800 долларов
Трансплантация поджелудочной железы обычно необходима, если у пациента диабет 1 типа или почечная недостаточность. Это часто делается в тандеме с трансплантацией почки, что увеличивает стоимость до 851 300 долларов.
10. Пересадка роговицы
Стоимость: 32 500 долларов
Проблемы со зрением, возникающие из-за истончения роговицы, можно исправить с помощью трансплантата роговицы. Операция проводится, пока пациент не спит.Взаимодействие с другими людьми
Итог
Если вы считаете, что эти затраты высоки, рассмотрите пациентов с хроническим заболеванием, поражающим более одного органа. Этим пациентам часто требуется пересадка нескольких органов на сумму, превышающую миллион долларов. Почему колоссальные цены на все эти операции?
В случае трансплантации, пребывание в больнице до и после операции составляет большую часть счета. Часть расходов приходится на страхование гражданской ответственности, те высокие взносы, которые больницы и врачи должны платить, чтобы покрыть себя в случае судебных исков. Взаимодействие с другими людьми
Взаимодействие с другими людьми
По оценкам, 27,5 миллиона американцев не имеют медицинской страховки. Поскольку хирургические операции по пересадке органов обходятся в сотни тысяч долларов, доступ к медицинскому страхованию жизненно важен для тех, кто нуждается в одной из перечисленных выше жизненно важных и чрезвычайно дорогостоящих процедур.
Сколько стоит сердечный приступ в DFW?
Сердечная недостаточность может стоить от 20 435 до 46 322 долларов в Северном Техасе, согласно базе данных и аналитической организации Dexur. Больница Паркленд — самая дорогая в регионе, хотя и не самая дорогая в штате, в то время как сейчас закрытая больница Baylor Scott & White Garland была лучшей в регионе.
Dexur суммировал затраты на лечение случаев сердечной недостаточности в период с 2016 по 2019 год с учетом затрат на госпитализацию, повторную госпитализацию, затраты на отделение неотложной помощи, а также затраты на уход и медицинское обслуживание на дому. Чтобы скорректировать сопутствующие заболевания и осложнения, данные проанализировали больничный код «Сердечная недостаточность и шок с серьезными осложнениями или сопутствующими заболеваниями». Отчет включает в себя затраты на лечение сердечной недостаточности, отслеживая пути пациентов от госпитализации до 90 дней спустя.Данные учитывают ценность, рассчитывая частоту повторных госпитализаций и стоимость, штрафуя больницу, которая недорого лечит сердечные приступы, но приводит к большому количеству повторных госпитализаций. Данные предназначены для определения общей стоимости лечения, чтобы пациенты и лечащие врачи могли принимать решения о стоимости.
Чтобы скорректировать сопутствующие заболевания и осложнения, данные проанализировали больничный код «Сердечная недостаточность и шок с серьезными осложнениями или сопутствующими заболеваниями». Отчет включает в себя затраты на лечение сердечной недостаточности, отслеживая пути пациентов от госпитализации до 90 дней спустя.Данные учитывают ценность, рассчитывая частоту повторных госпитализаций и стоимость, штрафуя больницу, которая недорого лечит сердечные приступы, но приводит к большому количеству повторных госпитализаций. Данные предназначены для определения общей стоимости лечения, чтобы пациенты и лечащие врачи могли принимать решения о стоимости.
Есть более дорогие больницы, чем Паркленд в Северном Техасе (больница Сородичей в Арлингтоне стоит 56 000 долларов за эпизод), но Паркленд оказался больницей с наименьшей ценой и значимым размером выборки для данного периода времени.Как больница системы социальной защиты округа Даллас, большая часть работы Паркленда — это безвозмездный уход за теми, у кого нет страховки, а это означает, что большинство пациентов Паркленда ничего не платят, и общество берет на себя счета.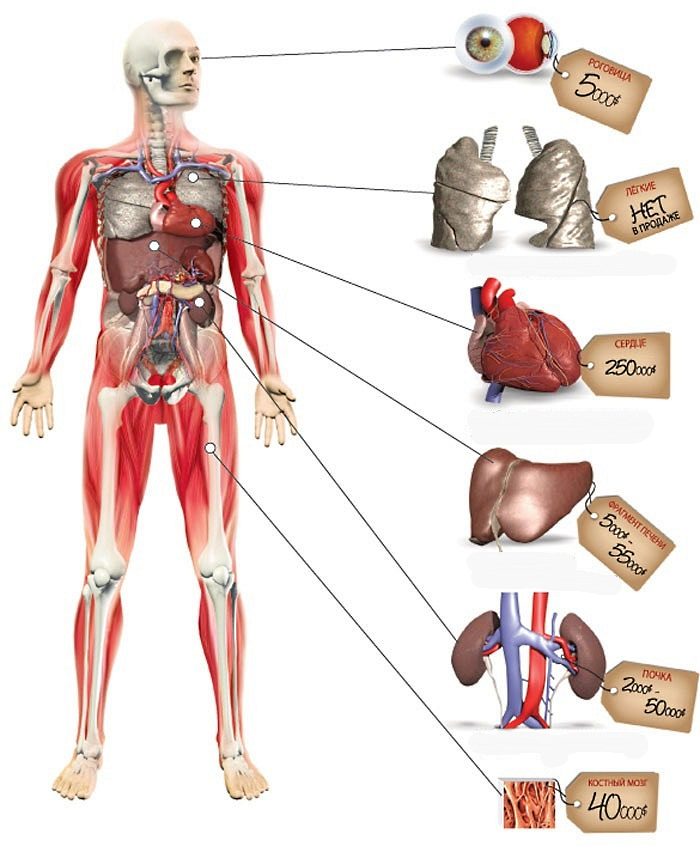 Кроме того, пациенты Паркленда с большей вероятностью будут подвержены влиянию социальных детерминант здоровья, а это означает, что у них с самого начала возникает больше проблем со здоровьем и больше препятствий для поддержания своего здоровья. Поскольку пациенты более тяжелые и их труднее лечить, они, скорее всего, будут повторно госпитализированы или им потребуется больше времени для восстановления.JPS Health Network, окружная больница в округе Таррант, также была на высоком уровне — 38 165 долларов.
Кроме того, пациенты Паркленда с большей вероятностью будут подвержены влиянию социальных детерминант здоровья, а это означает, что у них с самого начала возникает больше проблем со здоровьем и больше препятствий для поддержания своего здоровья. Поскольку пациенты более тяжелые и их труднее лечить, они, скорее всего, будут повторно госпитализированы или им потребуется больше времени для восстановления.JPS Health Network, окружная больница в округе Таррант, также была на высоком уровне — 38 165 долларов.
В самом Далласе, Медикал Сити Даллас, Техасский пресвитерианский медицинский центр в Далласе и Юго-западный медицинский центр Юта — три наиболее ценных больницы, стоимость которых варьируется от 23 000 до 25 000 долларов за 90-дневный период лечения. Уровень реадмиссии в этих трех больницах составлял от 25 до 32 процентов. Основная часть затрат на эти 90-дневные эпизоды лечения приходится на первоначальную госпитализацию и повторную госпитализацию, если она произойдет, с затратами на отделение неотложной помощи, квалифицированным медсестерским уходом и медицинскими расходами на дому, завершающими общую стоимость.
Данные претензий также говорят о том, что от 25 до 27 процентов пациентов в этих больницах Далласа были выписаны на лечение на дому по цене от 2600 до 4200 долларов, и от 10 до 28 процентов пациентов были выписаны из больницы в учреждения квалифицированного медицинского ухода в стационаре. Стоимость варьируется от 7500 до 13 600 долларов.
(Источник: Dexur)
Лечение сердечной недостаточности не является плановой процедурой, и пациентов обычно доставляют в ближайшее учреждение, где может быть оказана соответствующая помощь, что является одной из причин такого большого разброса затрат.Пациенты не покупают больницу во время сердечного приступа, они зависят от географии и водителя скорой помощи, если они ее возьмут. Это означает, что больницы не чувствуют давления со стороны пациентов, чтобы они особенно снижали затраты на эту процедуру.
Но понимание ценности сердечной недостаточности и других методов лечения может быть полезным для групп риска, позволяя им составить план с их лечащим врачом и семьей, как наилучшим образом направиться в больницу в случае сердечного приступа.
Все, от страховых компаний до президента, добивались большей прозрачности, когда дело доходит до больничных цен, и больницам было предписано публиковать платежи за все процедуры в прошлом году, но потому, что списки было трудно расшифровать и не учитывали качество или страховые скидки, цены для рядового потребителя практически бессмысленны. У большинства страховых компаний есть инструмент для расчета затрат на различных объектах, но эти инструменты обычно наиболее эффективны для запланированных процедур, а не для чрезвычайных ситуаций.
Даллас-Форт-Уэрт имеет одни из самых высоких медицинских расходов в стране, и сердечная недостаточность — не единственная процедура, которая имеет широкий диапазон значений. МРТ и замена коленного сустава, которые могут быть запланированы, могут стоить очень разные суммы. Из-за франшиз, доплат и отсутствия прозрачности цен стоимость аналогичных услуг может сильно различаться, а истинные затраты скрыты от среднего пациента.
Но поскольку медицинские расходы становятся все более неустойчивыми, работодатели и плательщики работают над поиском ценности и сокращением общих медицинских расходов.





 Если ты ребенок, твое сердце примерно такое же
размером с кулак, а если вы взрослый, то примерно с два кулака.
Если ты ребенок, твое сердце примерно такое же
размером с кулак, а если вы взрослый, то примерно с два кулака.
 уход и медицина — все это способствует высокой стоимости пересадки органов.
уход и медицина — все это способствует высокой стоимости пересадки органов.