Пересадка печени в Турции: цены, клиники, отзывы
Пересадка печени от живого донора является одной из наиболее сложных операций в современной трансплантологии.
В каких случаях требуется пересадка?
Пересадка печени сегодня является единственным методом лечения пациентов с тяжелыми заболеваниями печени.
- Онкологические заболевания в случае, когда опухоль находится в печени ,а метастазы в других органах не выявлены;
- Острая печеночная недостаточность;
- Вирусные гепатиты в тяжелой форме.;
- Гемохроматоз;
- Цирроз печени на поздних стадиях;
- Болезнь Вильсона-Коновалова Цирротическая форма муковисцидоза;
Пересадка печени в Турции. Статистика
Турция входит в тройку стран в мире в сфере трансплантации почки и печени от живого донора. Более того, Турция находится на втором месте после США по количеству проводимых пересадок печени каждый год. Результаты операций являются одними из самых высоких в мире- после трансплантации печени выживаемость в течение года составляет в 95-98%.
Во многих медицинских центрах есть отделения трансплантации, которые специализируются исключительно на определенном виде пересадке органов, ежедневно проводя сложнейшие операции. В 2018 году в Турции бало проведено 4171 транспланиаций печени и почек, из них 15% иностранным гражданам.
Кто может быть донором печени?
Трансплантация печени для иностранных граждан по законодательству Турции осуществляется только от родственных доноров! Это значит, что ими могут быть родственники до 4й степени родства. Жена с мужем являются также родственниками.
Условия донорства
- возраст 18 +;
- совпадение групп крови у донора и реципиента;
- отсутствие повреждений и патологий печени и хорошее общее состояние здоровья.
Важно! Если донор находится в браке, то необходимо согласие супруга (супруги) на проведение пересадки печени, которое должно быть заверено нотариально.
Подготовка к трансплантации
Первый этап – пациент присылает доктору выписку из истории болезни, а также амбулаторную карту потенциального донора. Далее профессора принимают решение о возможности пересадки печени. В случае положительного ответа пациент получает согласие на проведение операции в выбранной им клинике. Совместно согласовывается дата приезда, план обследования, предварительная дата проведения операции.
Далее профессора принимают решение о возможности пересадки печени. В случае положительного ответа пациент получает согласие на проведение операции в выбранной им клинике. Совместно согласовывается дата приезда, план обследования, предварительная дата проведения операции.
Второй этап − госпитализация и обследование.Донор и реципиент проходят дополнительное медицинское обследование, которое подтверждает диагноз и возможность пересадки печени. Также происходит дополнительное необходимое лечение, такое как гемодиализ или инфузионная терапия например. В этот период приводятся тесты на совместимость донорской печени. Весь период подготовки к трансплантации занимает до 7 дней.
Процесс трансплантации
Обычно хирурги используют левую долю печени для пересадки. Больная печень заменяется частью здоровой печени донора. Ребенку до 15 кг требуется пересадить 1⁄4 часть печени, когда взрослым – половину здорового органа.
Пересадку печени производят 2 команды трансплантологов. Одна производит забор печени у донора, которая длится в среднем 5-7 часов. Другая – замещение удаленной печени, когда часть органа буквально помещается на место удаленного. Ее продолжительность 9-11 часов. Эта операция является очень сложной, так как требует согласованной работы в двух команд трансплантологов, микрохирургов и специалтстов радиологии.
Одна производит забор печени у донора, которая длится в среднем 5-7 часов. Другая – замещение удаленной печени, когда часть органа буквально помещается на место удаленного. Ее продолжительность 9-11 часов. Эта операция является очень сложной, так как требует согласованной работы в двух команд трансплантологов, микрохирургов и специалтстов радиологии.
Хотя первая часть операции по забору печени длится достаточно долго, она является не травматичной для самого пациента. Печень состоит из сегментов, каждый из которых является достаточно самостоятельным образованием. Поэтому хирург отделяет сегмент печени, проходя по границам, тем самым избегая кровотечения и истечения желчи.
Послеоперационный период
После операции пациент должен находиться в больнице от 20-ти до 30-ти дней. Доктора отслеживают процесс восстановления функции печени и выявление любых возможных осложнений. Чтобы проконтролировать процесс приживления печени пациенту возможно проведения пункционной биопсии.
В течение восстановительного периода пациенту проводится интенсивная физическая и психологическая реабилитация. Со временем доктора уменьшают амбулаторные исследования, если снижается риск инфекционных осложнений и риск отторжения пересаженного органа.
После выписки ему необходимо приходить на амбулаторные обследования каждую неделю на протяжении месяца или двух в зависимости от показаний. Поэтому пациенту рекомендуется 3 месяца после операции оставать Турции.Когда доктор понимает, что все показатели в норме, он дает разрешение пациенту на возвращение домой. Далее продолжается дистанционное наблюдение по интернет.
Цены на трансплантацию печени в Турции
Сегодня Турция занимает одно из первых мест мире в лечении столь сложного диагноза.
Цена трансплантации печени в Турции начинается от 70 тыс долларов США. Это значительно ниже цен в других странах. В США – цена 500 000 долларов, в Германии от 200 до 400 000 долларов, Израиле 200-250 000 долларов.
Если Вам показана трансплантация костного мозга, обращайтесь к нам. Мы поможем найти необходимых специалистов.
KDL. Печень. Анализы и цены
Алергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергокомпоненты ImmunoCAP
Аллергокомпоненты деревьев
Аллергокомпоненты животных и птиц
Аллергокомпоненты плесени
Аллергокомпоненты трав
Пищевые аллергокомпоненты
Аллергология. ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
Аллергология. ImmunoCAP. Панели аллергенов IgE, скрининг (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Фадиатоп
Аллергология. Immulite. Индивидуальные аллергены
Аллергены гельминтов, IgE
Аллергены грибов (кандида и плесневых), IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены клещей домашней пыли, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены ткани, IgE
Аллергены трав, IgE
Бактериальные аллегены (стафилококк), IgE
Пищевые аллергены, IgE
Пищевые аллергены, IgG
Аллергология.
Аллергология. Immulite. Панели аллергенов, скрининг (результат СУММАРНЫЙ)
Аллергены деревьев, IgE (панель)
Аллергены животных и птиц, IgE (панель)
Аллергены трав, IgE (панель)
Ингаляционные аллергены, IgE (панель)
Пищевые аллергены, IgE (панель)
Аллергология. Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергены бактерий
Аллергены гельминтов, IgE
Аллергены грибов и плесени
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены трав, IgE
Пищевые аллергены, IgE
Аллергология. ImmunoCap. Индивидуальные аллергены, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Местные анестетики, IgE
Местные анестетики, IgE
Биохимические исследования крови
Диагностика анемий
Липидный обмен
Обмен белков
Обмен пигментов
Обмен углеводов
Специфические белки
Ферменты
Электролиты и микроэлементы
Разовая порция мочи
Суточная порция мочи
Витамины, аминокислоты, жирные кислоты
Гематология
Гемостаз (коагулограмма)
Генетические исследования
HLA-типирование
Исследование генетических полиморфизмов методом пиросеквенирования
Исследование генетических полиморфизмов методом ПЦР
Молекулярно-генетический анализ мужского бесплодия
Гистологические исследования
Гистологические исследования лаборатории UNIM
Гормоны биологических жидкостей
Гормоны гипофиза и гипофизарно-адреналовой системы
Гормоны крови
Гормоны гипофиза и гипофизарно-адреналовой системы
Маркеры остеопороза
Пренатальная диагностика
Ренин-альдостероновая система
Тесты репродукции
Функция органов пищеварения
Функция щитовидной железы
Гормоны мочи
Диагностика методом ПЦР
COVID-19
Андрофлор, иследование биоценоза (муж)
Вирус герпеса VI типа
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
Возбудитель туберкулеза
ВПЧ (вирус папилломы человека)
Грибы рода кандида
Листерии
Парвовирус
Респираторные инфекции
Стрептококки (вкл.
Токсоплазма
Урогенитальные инфекции, ИППП
Урогенитальные инфекции, комплексные исследования
Урогенитальные инфекции, условные патогены
Фемофлор, исследование биоценоза (жен)
Флороценоз, иследование биоценоза (жен)
Цитомегаловирус
Диагностика методом ПЦР, кал
Кишечные инфекции
Диагностика методом ПЦР, клещ
Клещевые инфекции
Диагностика методом ПЦР, кровь.
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус краснухи
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
ВИЧ
Возбудитель туберкулеза
Гепатит D
Гепатит G
Гепатит А
Гепатит В
Гепатит С
Листерии
Парвовирус
Токсоплазма
Цитомегаловирус
Жидкостная цитология
Изосерология
Иммуногистохимические исследования
Иммунологические исследования
Иммунограмма (клеточный иммунитет)
Интерфероновый статус, базовое исследование
Интерфероновый статус, чувствительность к препаратам
Оценка гуморального иммунитета
Специальные иммунологические исследования
Исследование абортуса
Исследование мочевого камня
Исследование парапротеинов. Скрининг и иммунофиксация
Скрининг и иммунофиксация
Исследования мочи
Легионеллез
Исследования слюны
Исследования слюны
Комплексные исследования
Лекарственный мониторинг
Маркеры аутоиммунных заболеваний
Антифосфолипидный синдром (АФС)
Аутоиммунные заболевания легких и сердца
Аутоиммунные неврологические заболевания
Аутоиммунные поражения ЖКТ и целиакия
Аутоиммунные поражения печени
Аутоиммунные поражения почек и васкулиты
Аутоиммунные эндокринопатии и бесплодие
Диагностика артритов
Пузырные дерматозы
Системные ревматические заболевания
Эли-тесты
Микробиологические исследования (посевы)
Посев крови на стерильность
Посев на гемофильную палочку
Посев на грибы (Candida)
Посев на грибы (возбудители микозов кожи и ногтей)
Посев на дифтерию
Посев на микоплазмы и уреаплазмы
Посев на пиогенный стрептококк
Посев на стафилококк
Посевы кала
Посевы мочи
Посевы на микрофлору (конъюнктива)
Посевы на микрофлору (отделяемое)
Посевы на микрофлору (урогенитальный тракт женщины)
Посевы на микрофлору (урогенитальный тракт мужчины)
Посевы на микрофлору ЛОР-органы)
Ускоренные посевы с расширенной антибиотикограммой
Неинвазивная диагностика болезней печени
Программы неинвазивной диагностики болезней печени
Неинвазивный пренатальный ДНК-тест (НИПТ)
Неинвазивный пренатальный тест (пол/резус плода)
Общеклинические исследования
Исследование назального секрета
Исследование секрета простаты
Исследования кала
Исследования мочи
Исследования эякулята
Микроскопическое исследование биологических жидкостей
Микроскопия на наличие патогенных грибов и паразитов
Микроскопия отделяемого урогенитального тракта
Онкогематология
Иммунофенотипирование при лимфопролиферативных заболеваниях
Миелограмма
Молекулярная диагностика миелопролиферативных заболеваний
Цитохимические исследования клеток крови и костного мозга
Онкогенетика
Онкомаркеры
Пищевая непереносимость, IgG4
Полногеномные исследования и панели наследственных заболеваний
Пренатальный скрининг
Серологические маркеры инфекций
Аденовирус
Бруцеллез
Вирус HTLV
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус Коксаки
Вирус кори
Вирус краснухи
Вирус эпидемического паротита
Вирус Эпштейна-Барр
Вирусы простого герпеса I и II типа
ВИЧ
Гепатит D
Гепатит А
Гепатит В
Гепатит Е
Гепатит С
Грибковые инфекции
Дифтерия
Кишечные инфекции
Клещевые инфекции
Коклюш и паракоклюш
Коронавирус
Менингококк
Паразитарные инвазии
Парвовирус
Респираторные инфекции
Сифилис
Столбняк
Токсоплазма
Туберкулез
Урогенитальные инфекции
Хеликобактер
Цитомегаловирус
Специализированные лабораторные исследования.
Дыхательный тест
Микробиоценоз по Осипову
Тяжелые металлы и микроэлементы
Тяжелые металлы и микроэлементы в волосах
Тяжелые металлы и микроэлементы в крови
Тяжелые металлы и микроэлементы в моче
Услуги
COVID-19
Выезд на дом
ЭКГ
Установление родства
Химико-токсикологические исследования
Хромосомный микроматричный анализ
Цитогенетические исследования
Цитологические исследования
Чекап
Жирная печень: симптомы, причины, лечение, диета
«Жирная печень» — заболевание, которое характеризуется избыточным накоплением жира в печеночных клетках.1 У этого заболевания несколько имен — жировой гепатоз, стеатоз, жировая дистрофия, но каждое из них означает только одно — с ним не стоит шутить, и его ранняя диагностика, равно как и последующее лечение, должны быть своевременными и всесторонними.
Для начала стоит запомнить, что жировой гепатоз печени может быть связан с алкогольным или неалкогольным
повреждением печени. 2 Дальше мы будем говорить о неалкогольном повреждении.
В последнее время количество пациентов с неалкогольной жировой болезнью печени (НАЖБП) значительно
увеличилось. Так, по статистике, в 2007 году НАЖБП была выявлена у 27% пациентов,
в то время как в 2014 году эта цифра возросла до 37%. Таким образом, на данный
момент НАЖБП занимает первое место по частоте среди хронических заболеваний печени.1
2 Дальше мы будем говорить о неалкогольном повреждении.
В последнее время количество пациентов с неалкогольной жировой болезнью печени (НАЖБП) значительно
увеличилось. Так, по статистике, в 2007 году НАЖБП была выявлена у 27% пациентов,
в то время как в 2014 году эта цифра возросла до 37%. Таким образом, на данный
момент НАЖБП занимает первое место по частоте среди хронических заболеваний печени.1
Факторы риска развития стеатоза
1,3-
Ожирение или избыточный вес, при котором
индекс массы тела 25 и выше -
Сахарный диабет 2 типа
или снижение чувствительности к инсулину -
Нарушение липидного обмена,
в частности, дислипидемия -
Метаболический синдром
-
Возраст 30 — 59 лет
-
Гиподинамия
-
Переедание
Чем опасна НАЖБП?
Жировой гепатоз, особенно в самом начале, может протекать практически бессимптомно, а имеющиеся
симптомы не специфичны и, таким образом, затрудняют диагностику. Однако не стоит
расслабляться — диагностировать жировой гепатоз важно при любом подозрении на наличие
данного заболевания. Потому что это заболевание, развиваясь исподволь, практически не проявляя себя
явно, тем не менее, повышает риск сердечно — сосудистой смерти в несколько
раз — проще говоря, повышает риск развития инсультов и инфарктов.4 Кроме того, запущенный жировой гепатоз может
привести, в конечном итоге, к развитию цирроза и отказу печени. Вероятность этого события
невелика, однако, в случае его наступления, последствия могут оказаться фатальными. Дело в том,
что при циррозе обычно требуется трансплантация органа, проведение которой может дополнительно затрудняться
при наличии кардио-метаболических нарушений и заболеваний, сопровождающих часто жировой
гепатоз.3
Однако не стоит
расслабляться — диагностировать жировой гепатоз важно при любом подозрении на наличие
данного заболевания. Потому что это заболевание, развиваясь исподволь, практически не проявляя себя
явно, тем не менее, повышает риск сердечно — сосудистой смерти в несколько
раз — проще говоря, повышает риск развития инсультов и инфарктов.4 Кроме того, запущенный жировой гепатоз может
привести, в конечном итоге, к развитию цирроза и отказу печени. Вероятность этого события
невелика, однако, в случае его наступления, последствия могут оказаться фатальными. Дело в том,
что при циррозе обычно требуется трансплантация органа, проведение которой может дополнительно затрудняться
при наличии кардио-метаболических нарушений и заболеваний, сопровождающих часто жировой
гепатоз.3
Стадии развития НАЖБП
-
1
Стадия жирового гепатоза (стеатоз)
Начальная стадия заболевания, часто протекающая бессимптомно
-
2
Неалкогольный стеатогепатит
Гепатоз с присоединившимся к нему воспалением печеночных клеток
-
3
Фиброз с дальнейшим переходом в цирроз
На этой стадии ткань печени начинает замещаться соединительной тканью, что ведет к нарушению структуры и, в конечном счете, нарушению работе органа.
 3
3
Каковы признаки жирового гепатоза?
Как мы уже упоминали выше, главная особенность данного состояния — это именно отсутствие специфических симптомов. Поэтому часто заболевание выявляется случайно, часто во время обычной диспансеризации или обследования по поводу совершенно другого заболевания.
Из симптомов, которые часто возникают при жировом гепатозе, но могут игнорироваться, стоит обратить внимание на:
-
Дискомфорт в области правого подреберья, при этом без четкой связи с приемом пищи
-
Утомляемость
-
Слабость
Если данные симптомы обнаружены и есть беспокойство за состояние печени, то, для выяснения диагноза
стоит обратиться к врачу, который может назначить такой метод диагностики, как УЗИ. УЗИ поможет выявить
увеличенные объемы печени и изменение эхогенности органа. Врач может также порекомендовать исследование
печеночных ферментов — АЛТ, АСТ. В некоторых случаях специалист может увидеть необходимость
в проведении биопсии печени (исследование ткани печени под микроскопом), дающей наиболее достоверную
информацию о состоянии органа.1,4
УЗИ поможет выявить
увеличенные объемы печени и изменение эхогенности органа. Врач может также порекомендовать исследование
печеночных ферментов — АЛТ, АСТ. В некоторых случаях специалист может увидеть необходимость
в проведении биопсии печени (исследование ткани печени под микроскопом), дающей наиболее достоверную
информацию о состоянии органа.1,4
Как лечить жировой гепатоз?
Чем раньше поставлен диагноз — тем лучше. Чтобы избежать тяжелых последствий, жировой гепатоз лучше лечить еще на ранней стадии — стеатоза. При лечении гепатоза по возможности исключают действие тех факторов, которые могут влиять на состояние печени. В схему лечения обязательно входит правильное питание и диета (в случае алкогольного гепатоза — строгое прекращение приема алкогольных напитков).
Пациентам с жировым гепатозом стоит придерживаться, так называемого,
средиземноморского типа питания: есть много рыбы, отказаться от жирного мяса, ограничить потребление
сладких напитков и продуктов, содержащих простые углеводы. Попутно нужно увеличить потребление
продуктов с высоким содержанием пищевых волокон, например, фруктов (с учетом их калорийности)
и овощей.1
Попутно нужно увеличить потребление
продуктов с высоким содержанием пищевых волокон, например, фруктов (с учетом их калорийности)
и овощей.1
Кроме правильного питания стоит изменить образ жизни в целом. Больше двигаться, следить за режимом и распорядком дня, и находить в нем место ежедневным физическим нагрузкам. Например, плавать, ездить на велосипеде или просто ходить в среднем темпе не менее 20 минут и не реже 5 раз в неделю.1
Медикаментозная терапия гепатоза может включать в себя прием препаратов из группы эссенциальных фосфолипидов, которые при жировой дистрофии печени оказывают противовоспалительное, антиоксидантное и мембраностабилизирующее действие.5 И, конечно, обращайтесь при любых беспокойствах о своем здоровье к врачу и не забывайте следить за состоянием печени — одного из самых важных органов в нашем организме!
Трансплантации органов отделение.
 Платные услуги — Новосибирская областная больница Пересадка органов — это операция, спасающая человеку жизнь. Зачастую это единственная возможность спасти пациента, вернуть его к нормальной жизнедеятельности. Поэтому трансплантология в Новосибирской Областной больнице является одним их самых приоритетных направлений.
Платные услуги — Новосибирская областная больница Пересадка органов — это операция, спасающая человеку жизнь. Зачастую это единственная возможность спасти пациента, вернуть его к нормальной жизнедеятельности. Поэтому трансплантология в Новосибирской Областной больнице является одним их самых приоритетных направлений.Отделение трансплантологии ГНОКБ основано в 1988 году. Сегодня это одно из самых передовых и эффективно работающих трансплантационных отделений в России. Ни один другой медицинский центр Сибири и Дальнего Востока не предлагает столь широкий спектр услуг по пересадке печени и почек пациентам всех категорий и возрастных групп. Уникальные операции по пересадке органов стали выполнять и самым маленьким пациентам, что существенно расширило возможности отделения. Самому маленькому пациенту отделения выполнена трансплантация печени в возрасте 5 месяцев.
Отделение трансплантологии Новосибирской Областной больницы — это:
— качественное обследование пациентов, нуждающихся в трансплантации печени, почек, включение их в лист ожидания и выполнение операций любой сложности;
— высокая квалификация и опыт врачей;
— грамотный подход и привлечение необходимых специалистов для каждого конкретного случая;
— современное оборудование;
— широкий и уникальный спектр услуг по пересадке и хирургии органов;
— амбулаторное ведение пациентов после трансплантации органов.
В отделении трансплантологии работают высокопрофессиональные специалисты, у которых имеется большой практический опыт. Врачи-трансплантологи Новосибирской Областной больницы широко известны в Новосибирской области и далеко за ее пределами не только как профессионалы-практики, но и как успешные докладчики на международных медицинских конференциях.
Пересадка органов является одной из самых сложных из высокотехнологичных операций. Важную роль в принятии решения о целесообразности пересадки играют медицинские и социальные факторы, которые очень четко учитываются в каждом случае. Каждый случай трансплантации уникален. Поэтому к обследованию всегда привлекаются и другие специалисты больницы. Совместные усилия и богатый опыт врачей больницы позволяет выявить оптимальный вариант лечения каждого обратившегося пациента.
Современное оборудование и наличие всех необходимых медикаментов позволяет производить лечение на мировом уровне. В отделении трансплантации Новосибирской Областной больницы ежегодно проводится около 500 сложнейших операций. Среди его пациентов не только жители Новосибирской области, но и жители других регионов. Новосибирская областная больница готова оказать квалифицированные услуги по трансплантации органов всем обратившимся за помощью.
Среди его пациентов не только жители Новосибирской области, но и жители других регионов. Новосибирская областная больница готова оказать квалифицированные услуги по трансплантации органов всем обратившимся за помощью.
Отделение трансплантации ГНОКБ реализует следующие технологии:
• Трансплантация печени от посмертных доноров.
• Трансплантация фрагментов печени от живых родственных доноров реципиентам любого возраста.
• Split-трансплантация печени (в этом случае один донорский орган разделяется между двумя пациентами, нуждающимися в трансплантации ).
• Резекция печени любых объемов при опухолях и паразитарных заболеваниях (эхинококкоз, альвеококкоз), включая резекции со сложными сосудистыми реконструкциями и применением трансплантационных технологий.
• Радиочастотная абляция опухолей и метастазов печени;
• Химиоэмболизация опухолей и метастазов печени;
• Хирургическая коррекция синдрома портальной гипертензии;
• Трансплантация почки от посмертных доноров;
• Трансплантация почки от живых родственных доноров;
• Обеспечение постоянного сосудистого доступа для гемодиализа;
• Обеспечение программы перитонеального диализа.
| МСКТ головы и шеи | |||
| МСКТ височной кости | 5000 | 4800 | 15 |
| МСКТ височной кости с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10200 | 10000 | 30 |
| МСКТ ВНЧС (височно-нижнечелюстной сустав) | 4000 | 3800 | 15 |
| МСКТ головного мозга | 3500 | 3300 | 15 |
| МСКТ головного мозга с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ гортани | 3500 | 3300 | 15 |
| МСКТ гортани с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ мягких тканей головы и шеи | 3500 | 3300 | 15 |
| МСКТ мягких тканей головы и шеи с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ орбит | 3500 | 3300 | 15 |
| МСКТ орбит с 3Д морфометрией | 4000 | 3800 | 15 |
| МСКТ придаточных пазух носа | 3500 | 3300 | 15 |
| МСКТ придаточных пазух носа (расширенный протокол) | 4000 | 3800 | 15 |
| МСКТ придаточных пазух носа с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ слезных каналов | 3700 | 3500 | 15 |
| МСКТ полостей и внутренних органов | |||
| МСКТ забрюшинного пространства (почки, надпочечники) | 3500 | 3300 | 15 |
| МСКТ надпочечников | 3200 | 3000 | 15 |
| МСКТ органов брюшной полости | 3500 | 3300 | 15 |
| МСКТ органов брюшной полости (печень, поджелудочная железа, селезенка, забрюшинное пространство, малый таз) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ органов грудной полости (легкие, органы средостения) | 3800 | 3600 | 15 |
| МСКТ органов грудной полости (легкие, органы средостения) (второе посещение) | 3500 | 3300 | 15 |
| МСКТ органов грудной полости (легкие, органы средостения) (третье и последующие посещения) | 3200 | 3200 | 15 |
| Оценка динамики МСКТ ОГК (при прохождении первичного обследования в другом медучреждении) | 200 | 200 | 15 |
| МСКТ органов грудной полости (легкие, органы средостения) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ органов грудной полости (вдох/выдох) | 4400 | 4200 | 15 |
| МСКТ органов малого таза (мочевой пузырь, предстательная железа, матка, яичники, кости таза) | 3500 | 3300 | 15 |
| МСКТ органов малого таза (мочевой пузырь, предстательная железа, матка, яичники, кости таза) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 9300 | 9100 | 30 |
| МСКТ почек при подозрении на мочекаменную болезнь | 3200 | 3000 | 15 |
| МСКТ лимфатической системы (4 зоны) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 17000 | 16400 | 30 |
| МСКТ онкопротокол (ОГП, ОБП, забрюшинного пространства, ОМТ, с захватом костных структур) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 11400 | 10900 | 30 |
| МСКТ онкопротокол динамика (ОГП, ОБП, забрюшинного пространства, ОМТ, с захватом костных структур) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10900 | 10400 | 30 |
| МСКТ по трансплантологическому протоколу с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 11400 | 10900 | 30 |
| МСКТ костей и суставов | |||
| МСКТ голеностопного сустава | 3500 | 3300 | 15 |
| МСКТ кистей | 3500 | 3300 | 15 |
| МСКТ коленного сустава | 3500 | 3300 | 15 |
| МСКТ костей плеча | 3500 | 3300 | 15 |
| МСКТ костей бедра | 3500 | 3300 | 15 |
| МСКТ костей голени | 3500 | 3300 | 15 |
| МСКТ костей предплечья | 3500 | 3300 | 15 |
МСКТ костей таза (илеосакральное. сочленение) сочленение) | 3500 | 3300 | 15 |
| МСКТ лицевого скелета | 3500 | 3300 | 15 |
| МСКТ лицевого скелета с морфометрией | 4200 | 4000 | 15 |
| МСКТ локтевого сустава | 3500 | 3300 | 15 |
| МСКТ лучезапястного сустава | 3500 | 3300 | 15 |
| МСКТ плечевого сустава | 3500 | 3300 | 15 |
| МСКТ ребер, ключицы, грудины | 3500 | 3300 | 15 |
| МСКТ стоп | 3500 | 3300 | 15 |
| МСКТ тазобедренных суставов (пара суставов) | 4000 | 3800 | 15 |
| МСКТ низкодозовый режим скелета | 15000 | 14200 | 15 |
| МСКТ позвоночника | |||
| МСКТ грудного отдела позвоночника | 3500 | 3300 | 15 |
| МСКТ крестцово-подвздошных сочленений | 3500 | 3300 | 15 |
| МСКТ пояснично-крестцового отдела позвоночника | 3500 | 3300 | 15 |
| МСКТ трех сегментов позвоночника | 3500 | 3300 | 15 |
| МСКТ шейного отдела позвоночника | 3500 | 3300 | 15 |
| МСКТ артерии | |||
| Артерии головного мозга и шеи (КТА БЦА) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10000 | 9800 | 30 |
| Артерии головного мозга с контрастированием препаратом Омнипак, присутствие анестезиолога | 8900 | 8700 | 30 |
| Грудная и брюшная аорта и её ветви с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10000 | 9800 | 30 |
| Брюшная аорта и ее ветви (без сосудов н/к) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 8900 | 8700 | 30 |
| Грудная аорта и ее ветви (без сосудов н/к) с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 8900 | 8700 | 30 |
| Артерии верхних конечностей с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10000 | 9800 | 30 |
| Артерии нижних конечностей с контрастированием препаратом Омнипак, анестезиологическое сопровождение | 10000 | 9800 | 30 |
| КТ-флебография вен брюшной полости и малого таза (КТ-каваграфия, КТ- подвздошно-бедренного сегмента) | 10000 | 9800 | 30 |
| КТ-флебография вен нижних конечностей | 10000 | 9800 | 30 |
| Дополнительные услуги | |||
| Контрастирование препаратом Омнипак | 4600 | 4600 | 20 |
| Анестезиологическое сопровождение | 1200 | 1200 | 20 |
| Дополнительная печать исследования на пленке (1 лист) | 450 | 450 | 15 |
| Дополнительная запись результатов исследования на компакт-диск | 200 | 200 | 10 |
| Оценка динамики (в случае не предоставления предыдущих результатов при прохождении обследования) | 1000 | 1000 | |
|
|
10 вещей, которые вы должны знать о живом донорстве печени
1.
 Донорство живой печени безопасно.
Донорство живой печени безопасно.Ваша печень — невероятный орган. На самом деле он вырастает до своего первоначального размера в течение шести месяцев после операции по пересадке печени. Как и любая операция, процедура имеет некоторые риски. Но в целом живое донорство печени безопасно. Наша команда всегда будет действовать в ваших интересах и безопасности в качестве донора.
2. Ваша печень вырастет до своего нормального размера.
Требуется около шести месяцев, чтобы ваша печень полностью восстановилась после операции по пересадке живой печени.Наша конечная цель — убедиться, что вы будете такими же здоровыми после операции по донорству живых организмов, как и до операции.
3. Вы пройдете полное обследование, включающее анализы и обследования, чтобы убедиться, что вы достаточно здоровы, чтобы пожертвовать часть своей печени.
Команда трансплантологов проведет психосоциальные и медицинские тесты, чтобы убедиться, что вы будете в безопасности во время операции и что вы останетесь здоровыми после донорства. Некоторые из анализов, которые вам предстоит пройти, включают анализы крови, анализы мочи, визуализирующие исследования печени и скрининг рака.
Некоторые из анализов, которые вам предстоит пройти, включают анализы крови, анализы мочи, визуализирующие исследования печени и скрининг рака.
4. Вам не обязательно быть родственником, чтобы пожертвовать долю своей печени.
Фактически, вы можете сделать пожертвование семье и даже друзьям, если у вас есть тесная эмоциональная связь с получателем.
5. Ваша группа крови должна быть совместима с группой крови реципиента.
Помимо того, что живые доноры должны быть здоровыми, они должны иметь группу крови, совместимую с печенью реципиента.
6. Вы еще можете родить ребенка.
Вы надеетесь иметь детей в будущем? Пожертвование части вашей печени не усложнит вам задачу забеременеть или родить ребенка.Живое донорство не вызывает проблем с фертильностью ни у женщин, ни у мужчин. Тем не менее, женщинам следует подождать один год после операции по донорству, прежде чем они забеременеют. Это дает вашему телу время, необходимое для восстановления.
7. Донорам не нужно платить за оценку.
Быть живым донором печени — невероятный подарок. Мы не хотим, чтобы расходы мешали вашему решению. Как живой донор печени, вы будете нести ответственность за расходы, связанные с оплатой тестов для поддержания здоровья, чтобы убедиться, что вы достаточно здоровы, чтобы пожертвовать часть своей печени.К ним относятся (но не ограничиваются ими) a:
Вы также можете нести ответственность за наличные дорожные расходы, такие как бензин, возможные авиабилеты или питание и проживание во время оценки. Вам также может потребоваться возместить потерянную заработную плату, пока вы восстанавливаетесь после операции, потому что не на всех работах предоставляется оплачиваемый отпуск или отпуск по болезни. Некоторые живые доноры не работают от двух до 12 недель и более.
8. Вы можете пройти большинство необходимых скрининговых тестов в лаборатории или больнице рядом с вашим домом.
Когда вы приблизитесь к дате операции, вам нужно будет пройти оценочный визит в Университет здравоохранения штата Юта, где также будет проходить ваша операция по трансплантации. Если вы живете за пределами штата Юта, существуют организации, которые помогут вам оплатить любые транспортные расходы.
Если вы живете за пределами штата Юта, существуют организации, которые помогут вам оплатить любые транспортные расходы.
9. Вам придется оставаться в больнице после операции на печени.
Большинство живых доноров печени остаются в больнице от 5 до 10 дней. Команда трансплантологов также попросит вас оставаться недалеко от Солт-Лейк-Сити (в пределах двух часов езды), пока ваш хирург не решит, что вы достаточно здоровы, чтобы вернуться домой.
10. Вы можете поговорить с другими живыми донорами печени.
Наша программа живых доноров может организовать для вас встречу с другим донором, который пожертвовал часть своей печени.Если вы нервничаете или не знаете, чего ожидать, разговор с другим живым донором печени может помочь вам чувствовать себя более уверенно в своем решении.
Top 10 СКОЛЬКО СТОИТ ПЕРЕСАДКА ПЕЧЕНИ СО СТРАХОВКОЙ Ответы
Категория: Страхование
1. Финансовый справочник для пациентов с трансплантацией печени – Beaumont …финансовые расходы, связанные с трансплантацией печени, чтобы помочь вам начать финансовые расходы Моя страховка когда-либо покрывает 100 процентов медицинских расходов? • Что такое мой (1) …
Страховая информация. Перед трансплантацией важно, чтобы вы тесно сотрудничали со своей страховой компанией, чтобы понять свой план льгот. Вы будете (2) …
Перед трансплантацией важно, чтобы вы тесно сотрудничали со своей страховой компанией, чтобы понять свой план льгот. Вы будете (2) …
Сколько будет стоить пересадка печени человеку, у которого есть Medicare и нет другой медицинской страховки? Я часто говорю всем, кто получает Medicare, что они не получают (3) …
2. Покрытие расходов на трансплантацию – Transplant LivingПредусмотрен ли в моем плане пожизненный максимум или «предел» для услуг по трансплантации? Независимо от того, какую сумму покрывает ваша страховка, вы несете ответственность за любые расходы, не оплаченные TRICARE, а также покрывает трансплантацию почки, печени и легких от живого донора. (4) …
7 апреля 2020 г. — Пациенты со спонсируемой государством страховкой, которые были внесены в список для лечения печени в связи с рядом дорогостоящих процедур, предполагают наличие A. Точно так же пациенты, получающие Medicaid, имели самый высокий средний балл MELD и (5) …
на прием (многие страховые компании не разрешают направление после того, как прием состоялся), вы будете нести ответственность за все расходы на лечение. (6) …
(6) …
Расходы на трансплантацию органов и другие дорогостоящие операции, на которые потенциальные пациенты, перенесшие трансплантацию, не имеющие вторичного страхового полиса, получают (7) …
Получите важную информацию о страховом покрытии трансплантации органов.Что-нибудь из области сердца, легких, почек. Узнайте, кто имеет право, потенциальные расходы и многое другое. для трансплантации сердца, легких, почек, поджелудочной железы, кишечника и печени при определенных условиях. (8) …
4. Стоило ли оно того? – Расходы на уходОбщая стоимость трансплантации печени в период от 30 дней до трансплантации до 6 месяцев после трансплантации оценивалась в среднем в 577 000,00 долларов США, что составляет (9) …
Ваш страховой план может покрывать трансплантацию печени, но это все равно может оставить вас с большими счетами (доплаты, франшизы, пожизненный или годовой лимит расходов, поиск (10) …
Педиатрическая трансплантация печени очень дорогая, ее стоимость составляет 100 000 долларов и более, включая саму операцию, лекарства и долгосрочное наблюдение. Страховка может часто (11) …
Страховка может часто (11) …
21 февраля 2014 г. — Первоначально никто не рассматривал Джорджа или Мартина для трансплантации. Даже для пациентов со страховкой и достаточным доходом трансплантация может стать значительным финансовым стрессом. Если пациент не застрахован, расходы, связанные с тем, чтобы быть хорошим, у нас есть опыт нескольких трансплантаций (печень, почка и (12) …
BCBSNC покроет трансплантацию печени, если будет установлено, что она относится к части печени) следует рассматривать как часть расходов реципиента на трансплантацию. У пациентов с поликистозом печени не развивается печеночная недостаточность, но
5. Покрывает ли Medicare трансплантацию органов? – линия здоровья12 августа 2020 г. — Узнайте больше о страховом покрытии Medicare для трансплантаций, включая расходы, трансплантацию печени, легких, поджелудочной железы и стволовых клеток, покрываемую по номеру (14) …
. Больницы Yashoda — лучшая больница по пересадке печени в Хайдарабаде, предоставляющая все виды операций по пересадке печени по доступной цене. По мере развития медицины увеличивается и продолжительность жизни пациентов, перенесших трансплантацию печени. что пациенты проверяют свои страховые планы, чтобы проверить покрытие трансплантации печени. (15) …
По мере развития медицины увеличивается и продолжительность жизни пациентов, перенесших трансплантацию печени. что пациенты проверяют свои страховые планы, чтобы проверить покрытие трансплантации печени. (15) …
, 5 декабря 2018 г. — «Мы не можем покрыть эти расходы», — сказал Рид, чья семья управляет независимой страховой фирмой. «Это будет как минимум 3000 или 4000 долларов в месяц». (16) …
6. Медицинские расходы на трансплантацию печени для пациентов и советы по …25 мая 2015 г. — Сколько стоит пересадка печени? и финансировать операцию по трансплантации за счет страхового покрытия и покрывать некоторые другие расходы от (17) …
трансплантация печени; трансплантация легких; трансплантация поджелудочной железы; трансплантация стволовых клеток.*Расходы донора покрываются, если донор или реципиент является бенефициаром TRICARE. Если донор не является бенефициаром TRICARE, покрытие ограничивается самой процедурой трансплантации и не включает какие-либо расходы на медицинское обслуживание, связанные с другими (18) …
Все страховые полисы и планы групповых выплат содержат исключения и ограничения. Чтобы узнать о наличии, стоимости и полной информации о покрытии, свяжитесь с лицензированным агентом (19) …
Чтобы узнать о наличии, стоимости и полной информации о покрытии, свяжитесь с лицензированным агентом (19) …
Мы можем сделать биопсию печени, чтобы узнать, насколько сильно у вас заболевание печени, и что может координатор поможет определить, сколько из этих расходов покроет ваша страховка (20) …
7. Часто задаваемые вопросы о трансплантации печени | УПМК | Питтсбург ПенсильванияКак начать процесс трансплантации печени в UPMC?. The UPMC Liver Покроет ли моя медицинская страховка расходы на операцию по пересадке печени? Стоимость печени (21) …
страховые изменения. Они также объяснят любые этапы процесса трансплантации печени, которые не покрываются страховкой, и предложат варианты помощи в покрытии этих расходов (22) …
Узнайте стоимость лекарств, варианты сбора средств. Важная часть подготовки к трансплантации — убедиться, что вы понимаете свое страховое покрытие, и NFT обслуживает пациентов с костным мозгом и твердыми органами (почками, печенью, поджелудочной железой, сердцем и легкими). (23) …
(23) …
DH Van Thiel · 1996 · Цитируется по 3 — Как правило, эти расходы покрываются национальным и частным страхованием. пересадили в среднем 25 месяцев назад по поводу алкогольной болезни печени. (24) …
Сама операция покрывается Medicare Part A (больничное страхование), а также услуги врачей, связанные с вашим лечением. Сколько стоит трансплантация печени по программе Medicare? (25) …
Среднее время ожидания пересадки сердца составляет 213 дней.Как и в случае с пересадкой сердца, трансплантация печени сопряжена с высоким риском и высокой стоимостью, а также с сопутствующим ожиданием (26) …
9. Часто задаваемые вопросы о пересадке органов | Узнать больше об органе… в Methodist Dallas, включая трансплантацию почек, печени и поджелудочной железы Средняя продолжительность пребывания в больнице Methodist Dallas составляет от четырех до семи лет. Для проведения трансплантации абсолютно необходима медицинская страховка. Теперь Medicare оплачивает 80 процентов стоимости лекарств, если вы являетесь номером (27) …
Для проведения трансплантации абсолютно необходима медицинская страховка. Теперь Medicare оплачивает 80 процентов стоимости лекарств, если вы являетесь номером (27) …
Специалисты Центра трансплантации Вандербильта предлагают полный спектр услуг по лечению заболеваний печени и желчных протоков.Мы выполнили более 2200 операций печени (28) …
10. Финансовые и страховые вопросы – Национальный почечный фондНекоторые больницы по трансплантации предлагают бесплатные или недорогие гостевые дома для вас, и вы внимательно проверьте свои договоры страхования, чтобы узнать, не повлияет ли живое донорство на ваше покрытие непокрытых расходов на донорские осложнения (страхование получателя для живых доноров почек, печени, легких, поджелудочной железы, кишечник или костный мозг (29) …
24 марта 2021 г. — Пересаженная почка служит в среднем от 10 до 13 лет, если орган был получен от живого донора органов, что может стоить вам страховки жизни. Согласно OPTN, в 2020 году только 8 906 американцам сделали пересадку печени. (30) …
Согласно OPTN, в 2020 году только 8 906 американцам сделали пересадку печени. (30) …
Medicare покрывает расходы как на человека, получающего трансплантацию, так и на роговицу; сердце; кишечник; почка; печень; легкое; поджелудочная железа; стволовые клетки Healthline Media никоим образом не занимается страхованием и не является (31) …
Если да, то сколько времени это занимает после отправки? Обеспечивается ли приобретение органов и страхование живых доноров? Если да, то есть ли предел? Многие расходы на трансплантацию составят (32) …
2 января 2020 г. — время для печени, поджелудочной железы после почки и почки-поджелудочной железы уменьшилось РИСУНОК 1: ОЦЕНКА U.S. СРЕДНЯЯ СТОИМОСТЬ ПЕРЕСАДКИ В 2020 ГОДУ PMPM Оценка стоимости пересадки предполагает полное страховое покрытие; пациент (33) …
Трансплантация печени может иметь отличные результаты. Согласно подсчетам UNOS/OPTN (2004) за последний год, средняя по стране годовая выживаемость трансплантата на рабочем месте своевременно и во избежание прекращения действия медицинского страхования. (34) …
(34) …
Покрытие разрешено для тщательно отобранных пациентов с терминальной стадией недостаточности органов из-за необратимого повреждения печени с состояниями, которые включают, но не ограничиваются (35) …
Трансплантация паренхиматозных органов – одно из чудес современной медицины.Это эффективная и экономичная терапия для пациентов с терминальной стадией недостаточности органов, позволяющая сэкономить (36) …
Трансплантация печени от живого донора предполагает немедленную доступность органов и является плановой Как мне подходить к разговору о необходимости пересадки печени с друзьями и семьей? Сколько мне будет стоить пожертвовать свою печень? Проверка страхового покрытия будет происходить до начала процесса оценки донора. (37) …
Какое покрытие может предоставить Medicare для трансплантации печени? Medicare Part A (больничная страховка) покрывает часть расходов на трансплантацию печени, если пациент отвечает (38) …
.
Ссылки на выдержки
(1).Финансовый справочник для пациентов с трансплантацией печени – Beaumont…
(2). Стоимость трансплантации печени и информация о страховании – клиника Майо
(3). Практический пример трансплантации печени – реальная стоимость медицинского обслуживания
(4). Покрытие расходов на трансплантацию – Transplant Living
(5). Исходы трансплантации печени по видам страхования в …
(6). Финансовые обязательства трансплантации печени – Мичиган…
(7). Оплата операции по пересадке органов — Verywell Health
(8). Страховое покрытие трансплантации органов – Medicare.правительство
(9). Стоило ли? – Расходы на уход
(10). Покроет ли моя страховка стоимость пересадки печени? | Пищеварительный …
(11). Чего ожидать, когда вашему ребенку потребуется пересадка печени…
(12). Когда единственным лекарством является трансплантация | по вопросам здравоохранения
(13). Корпоративная медицинская политика Трансплантация печени – Blue Cross NC
(14). Покрывает ли Medicare трансплантацию органов? – Линия здоровья
Покрывает ли Medicare трансплантацию органов? – Линия здоровья
(15). Хирургия трансплантации печени | Стоимость, процедура и вероятность успеха…
(16). Нет денег, нет сердца. Центры трансплантации требуют подтверждения …
(17).Медицинская стоимость пересадки печени для пациентов и советы по …
(18). Детали трансплантатов – TRICARE West
(19). Пересадка органов | Цигна
(20). Что нужно знать о пересадке печени — Fairview
(21). Часто задаваемые вопросы о трансплантации печени | УПМК | Питтсбург, штат Пенсильвания,
(22). Оценка и тесты перед трансплантацией печени | УПМС
(23). Оплата трансплантации | UVA Health
(24). Трансплантация печени алкоголикам с неизлечимой болезнью печени
(25). Покрывает ли Medicare трансплантацию печени? | Исследуй свой…
(26).10 самых дорогих медицинских процедур — Investopedia
(27). Часто задаваемые вопросы о пересадке органов | Узнать больше об органе…
(28). Пересадка печени | Vanderbilt Health Nashville, TN
(29). Финансовые и страховые вопросы – Национальный почечный фонд
Финансовые и страховые вопросы – Национальный почечный фонд
(30). 10 вещей, которые ваш врач не расскажет вам о трансплантации органов
(31). Покрывает ли Medicare трансплантацию? Стоимость, правила и прочее
(32). Образовательный буклет перед трансплантацией печени – Emory Healthcare
(33). 2020 США по трансплантации органов и тканей
(34).Часто задаваемые вопросы о жизни после трансплантации печени | Колумбийский университет…
(35). ПЕРЕСАДКА ПЕЧЕНИ SUR703.008 ПОКРЫТИЕ: Покрытие …
(36). Страховое покрытие для реципиентов трансплантата | Американский…
(37). Трансплантация печени живого донора | Baylor Scott & White Health
(38). Покрывает ли Medicare трансплантацию печени — план, назначающий врача
Сколько стоит пересадка печени?
Трансплантация печени, также называемая трансплантацией печени, является спасительной процедурой для пациентов с терминальной стадией хронического заболевания печени или острой печеночной недостаточностью. В то время как растущее число операций по пересадке печени и выживших в течение длительного времени является многообещающим, очень важно выбрать правильную клинику, которая уделяет значительное внимание осложнениям, которые развиваются в долгосрочной перспективе, таким как хроническая почечная недостаточность, гипертония, сахарный диабет, ожирение. и костные или неврологические состояния.
В то время как растущее число операций по пересадке печени и выживших в течение длительного времени является многообещающим, очень важно выбрать правильную клинику, которая уделяет значительное внимание осложнениям, которые развиваются в долгосрочной перспективе, таким как хроническая почечная недостаточность, гипертония, сахарный диабет, ожирение. и костные или неврологические состояния.
Трансплантация печени — одна из самых сложных процедур в мире медицины. Совместимость, здоровье как донора, так и реципиента и целый ряд других факторов необходимо серьезно обсудить и проанализировать перед операцией.В то время как пациенты, нуждающиеся в донорском органе, в большинстве случаев серьезно больны, с другой стороны, врачи и исследователи должны быть на самом высоком уровне медицинского мастерства.
Трансплантация печени пациентам также придется провести значительное время в больнице и под медицинским наблюдением, что также может увеличить стоимость процедуры.
В этой статье мы стремились сообщить вам о стоимости трансплантации печени во всем мире, чтобы вы могли сравнить и принять во внимание.
Средняя стоимость пересадки печени включает:
- Тестирование и оценка перед трансплантацией
- Операция по пересадке печени
- Послеоперационная госпитализация
- Последующее амбулаторное обследование и уход
- Препарат против отторжения
- Плата за услуги хирурга, гепатолога и анестезиолога
- Реабилитация и физиотерапия
Прежде чем делать операцию за границей, вам необходимо рассчитать расходы на проживание и транспорт, а также учитывать «потерянное время», которое ваш работодатель не оплачивает, когда вы не работаете.
Стоимость трансплантации печени в США – около 600 000 долларов США По данным Американского фонда печени, в США ежегодно проводится около 8000 операций по пересадке печени. Согласно исследованию, опубликованному в 2018 году, у людей, перенесших трансплантацию печени, шансы прожить через год составляют 89%, а через пять лет — 75%.
Согласно исследованию, опубликованному в 2018 году, у людей, перенесших трансплантацию печени, шансы прожить через год составляют 89%, а через пять лет — 75%.
Средняя стоимость трансплантации печени сильно варьируется и зависит от состояния здоровья пациента, возраста, больницы, в которой проводится процедура, и региона, в котором расположена больница, при этом больницы на юге США более доступны, чем центры трансплантации, расположенные на севере.Средняя стоимость трансплантации печени составляет около 600 000 долларов США и более, включая последующий уход и лекарства после процедуры.
Стоимость трансплантации печени в Сингапуре – около 400 000 долларов США Сингапур является популярным местом для пересадки печени из-за большого количества доноров. В больницах по пересадке печени в Сингапуре работают одни из самых опытных и квалифицированных хирургов в мире. Пересадка печени в Сингапуре может стоить от 300 000 до 1 миллиона долларов, в зависимости от пребывания пациента в больнице и центра трансплантации, в котором проводится процедура. Сингапур — это место назначения для состоятельных пациентов, которые могут позволить себе высокую плату и более короткое время ожидания.
Сингапур — это место назначения для состоятельных пациентов, которые могут позволить себе высокую плату и более короткое время ожидания.
В Турции более 26 000 пациентов в настоящее время находятся в листе ожидания на донорский орган, из которых около 87% ожидают почки, а 9% ожидают печени.
Операция по пересадке печени строго регулируется в Турции, и как донор, так и пациент должны следовать Положениям Службы трансплантации органов и тканей.В нем говорится, что трансплантацию можно делать только между кровными родственниками до четвертой степени родства. Пациент и донор будут направлены в комитет по этике провинциального управления здравоохранения – комитет решит, возможна ли трансплантация или нет. Обычно пациенты остаются в реанимации от 10 до 15 дней.
ПРОЧИТАЙТЕ: Трансплантация печени – важность учреждения Стоимость пересадки печени в Египте – около 60 000 долларов США В Египте серьезной проблемой здравоохранения являются хронические заболевания печени. Вирус гепатита С (ВГС) наблюдается среди возрастной группы 15-59 лет и оценивается в 14,7%. Эта высокая распространенность привела к увеличению числа египетских пациентов, страдающих терминальной стадией заболевания печени (ESLD) и нуждающихся в трансплантации печени.
Вирус гепатита С (ВГС) наблюдается среди возрастной группы 15-59 лет и оценивается в 14,7%. Эта высокая распространенность привела к увеличению числа египетских пациентов, страдающих терминальной стадией заболевания печени (ESLD) и нуждающихся в трансплантации печени.
Средняя стоимость пересадки печени в Египте составляет около 60 000 долларов. Время ожидания в Египте довольно короткое, опять же из-за большого количества доноров для трансплантации печени, но сектор здравоохранения не так строго регулируется, как должен быть.
Стоимость трансплантации печени в Германии – около 300 000 долларов США В Германии строго регулируется сектор здравоохранения, и любая операция по пересадке печени должна проводиться в соответствии с определенными директивами и правилами ЕС.В Германии находятся одни из самых популярных и авторитетных клиник в Европе, а трансплантация печени от живого донора более предпочтительна, так как она обеспечивает более высокий уровень послеоперационного успеха.
Южная Африка — еще одно популярное направление для пересадки печени, особенно из-за большого количества доноров и коротких списков ожидания. Чтобы еще больше увеличить число доноров органов в Южной Африке, предпринимаются постоянные усилия по популяризации общественного просвещения по вопросам донорства органов и смерти мозга.
Правила пересадки печени в Южной Африке в лучшем случае схематичны, поэтому пациенты должны быть очень осторожны, прежде чем сделать выбор в пользу операции по пересадке печени.
Стоимость трансплантации печени в Великобритании – около 80 000 долларов США Трансплантация печени в Великобритании намного доступнее, чем в США, а поскольку сектор здравоохранения строго регулируется, большинство трансплантаций проходят успешно. Большинство пациентов проводят в больнице не менее двух недель после операции. Частные планы медицинского обслуживания не оплачивают трансплантацию, но это стоит NHS до 80 000 долларов США плюс несколько тысяч дополнительных расходов, в зависимости от стабильности периода восстановления.
Саудовская Аравия – это пустынная страна, покрывающая почти весь Аравийский полуостров с побережьем Красного моря и Персидского залива, известная также как родина ислама. Саудовская Аравия становится популярным местом для широкого спектра медицинских процедур, включая трансплантацию печени. Страна имеет стабильный приток доноров, и списки ожидания довольно короткие по сравнению с теми, что есть на Западе.
ПРОЧИТАЙТЕ: Увеличивает ли избыточный вес риск рака?Этот контент был отредактирован медицинскими редакторами Flymedi в апреле 2019 года.
Прогноз стоимости моделирования на 20 лет и перспективы биоинженерии аутологичных трансплантатов печени
Abstract
За последние 20 лет трансплантация печени стала окончательным методом лечения наиболее тяжелых форм печеночной недостаточности и гепатоцеллюлярной карциномы как у детей, так и у взрослых. В США около 16 000 человек находятся в списке ожидания на трансплантацию печени. Только 38% из них получат пересадку из-за нехватки органов.В этой статье исследуется другой вариант: биоинженерия аутологичного трансплантата печени. Мы разработали 20-летнюю модель, прогнозирующую будущий спрос на трансплантацию печени, а также стоимость, основанную на современных технологиях. Мы сравнили эти прогнозы затрат с прогнозируемыми затратами на биоинженерные аутологичные трансплантаты печени. Модель была разделена на: 1) эпидемиологическую модель, прогнозирующую количество пациентов в листе ожидания, оперированных и послеоперационных больных; и 2) стоимость прогнозирования модели лечения (расходы, связанные с трансплантацией; расходы, связанные с трансплантацией (госпитацией) и 10-летние расходы, связанные с трансплантацией) в течение периода моделирования.Популяция пациентов была классифицирована с использованием шкалы оценки терминальной стадии заболевания печени. Прогнозируется, что количество пациентов в листе ожидания увеличится на 23% в течение 20 лет, в то время как средневзвешенные затраты на лечение на этапе до трансплантации печени, по прогнозам, увеличатся на 83% в 20-м году.
В США около 16 000 человек находятся в списке ожидания на трансплантацию печени. Только 38% из них получат пересадку из-за нехватки органов.В этой статье исследуется другой вариант: биоинженерия аутологичного трансплантата печени. Мы разработали 20-летнюю модель, прогнозирующую будущий спрос на трансплантацию печени, а также стоимость, основанную на современных технологиях. Мы сравнили эти прогнозы затрат с прогнозируемыми затратами на биоинженерные аутологичные трансплантаты печени. Модель была разделена на: 1) эпидемиологическую модель, прогнозирующую количество пациентов в листе ожидания, оперированных и послеоперационных больных; и 2) стоимость прогнозирования модели лечения (расходы, связанные с трансплантацией; расходы, связанные с трансплантацией (госпитацией) и 10-летние расходы, связанные с трансплантацией) в течение периода моделирования.Популяция пациентов была классифицирована с использованием шкалы оценки терминальной стадии заболевания печени. Прогнозируется, что количество пациентов в листе ожидания увеличится на 23% в течение 20 лет, в то время как средневзвешенные затраты на лечение на этапе до трансплантации печени, по прогнозам, увеличатся на 83% в 20-м году. Прогнозируемый спрос на печень увеличится на 10% через 10 лет. лет и 23% через 20 лет. Прогнозируется, что общие затраты на трансплантацию печени увеличатся на 33% через 10 лет и на 81% через 20 лет. Для сравнения, прогнозируемая стоимость биоинженерных аутологичных трансплантатов печени составляет 9 долларов.7M на основе текущих каталожных цен на клетки печени, полученные из iPS. Модель прогнозирует постоянное увеличение потребности и стоимости донорской печени в течение следующих 20 лет, что сдерживается ограниченным предложением донорской печени. Число пациентов, которые умирают в листе ожидания, будет отражать это постоянно растущее неравенство. В настоящее время биоинженерные аутологичные трансплантаты печени обходятся слишком дорого. Однако затраты будут быстро снижаться с внедрением новых производственных стратегий и экономии за счет масштаба.
Прогнозируемый спрос на печень увеличится на 10% через 10 лет. лет и 23% через 20 лет. Прогнозируется, что общие затраты на трансплантацию печени увеличатся на 33% через 10 лет и на 81% через 20 лет. Для сравнения, прогнозируемая стоимость биоинженерных аутологичных трансплантатов печени составляет 9 долларов.7M на основе текущих каталожных цен на клетки печени, полученные из iPS. Модель прогнозирует постоянное увеличение потребности и стоимости донорской печени в течение следующих 20 лет, что сдерживается ограниченным предложением донорской печени. Число пациентов, которые умирают в листе ожидания, будет отражать это постоянно растущее неравенство. В настоящее время биоинженерные аутологичные трансплантаты печени обходятся слишком дорого. Однако затраты будут быстро снижаться с внедрением новых производственных стратегий и экономии за счет масштаба.
Введение
Приблизительно 30 миллионов человек в США.С. имеют заболевание печени. Около 40 000 из них будут прогрессировать до терминальной стадии заболевания печени, которое ежегодно является причиной примерно 30 000 смертей в США [1, 2]. Медикаментозная терапия может продлить жизнь, но единственной лечебной терапией тяжелой терминальной стадии заболевания печени является аллогенная трансплантация печени — либо часть печени от живого родственного донора, либо целая трупная печень. Однако трансплантация печени сильно ограничена предложением доноров.
Медикаментозная терапия может продлить жизнь, но единственной лечебной терапией тяжелой терминальной стадии заболевания печени является аллогенная трансплантация печени — либо часть печени от живого родственного донора, либо целая трупная печень. Однако трансплантация печени сильно ограничена предложением доноров.
Во многих отношениях трансплантация печени стала жертвой собственного успеха.По мере развития науки о трансплантологии показания для этого терапевтического метода расширились и теперь включают многие причины острой и хронической печеночной недостаточности, цирроза печени, наследственных метаболических заболеваний и некоторых случаев рака [3]. Тем не менее, пул донорской печени не поспевал за растущим спросом; в некоторых областях он теряет позиции. Согласно данным, собранным Сетью по закупкам и трансплантации органов, в США ежегодное количество печени трупных доноров сократилось с 7014 в 2006 году до 5798 в 2014 году.Число живых доноров также снизилось: с 524 доноров в 2001 г. до 230 в 2014 г. [4]. Из 16 000 человек, находящихся в листе ожидания печени в 2014 г., менее половины из них (5 527) получили трансплантацию [4]. Что еще хуже, ожидается, что пул доноров еще больше сократится из-за эпидемии ожирения. Стеатоз печени все чаще встречается у доноров и является значительным фактором риска при трансплантации печени [5]. Эти данные указывают на один факт: доступность органов является абсолютным ограничением на количество трансплантаций печени, которые могут быть выполнены.
до 230 в 2014 г. [4]. Из 16 000 человек, находящихся в листе ожидания печени в 2014 г., менее половины из них (5 527) получили трансплантацию [4]. Что еще хуже, ожидается, что пул доноров еще больше сократится из-за эпидемии ожирения. Стеатоз печени все чаще встречается у доноров и является значительным фактором риска при трансплантации печени [5]. Эти данные указывают на один факт: доступность органов является абсолютным ограничением на количество трансплантаций печени, которые могут быть выполнены.
Были изучены многочисленные нетрадиционные стратегии увеличения количества печени, доступной для трансплантации. К ним относятся: использование маргинальных доноров, плохо определенной группы, состоящей из доноров старше 60 лет; доноры с гипернатриемией более 30% или макростеатозом; доноры с положительной серологией на вирус гепатита С или гепатита В; доноры со временем холодовой ишемии более 12 часов; доноры с небьющимся сердцем; и трансплантаты от расщепленной печени или живых родственных доноров [3, 6]. Также изучались реанимация донорских органов маргинального качества с использованием машинной перфузии [7] и разведение свиней с генетическими манипуляциями [8]. К сожалению, эти альтернативные подходы сопряжены с целым рядом практических и логистических трудностей.
Также изучались реанимация донорских органов маргинального качества с использованием машинной перфузии [7] и разведение свиней с генетическими манипуляциями [8]. К сожалению, эти альтернативные подходы сопряжены с целым рядом практических и логистических трудностей.
Поскольку печень способна полностью регенерировать после тяжелой печеночной недостаточности, ей помогают методы временной поддержки печени и трансплантация гепатоцитов [9]. Вспомогательная трансплантация печени [10] также была разработана как эффективный терапевтический вариант для пациентов с острой печеночной недостаточностью и врожденными нарушениями метаболизма печени, хотя этот подход имеет присущие ограничивающие факторы, аналогичные ортотопической трансплантации печени.
Создание универсально доступного трансплантата печени из аутологичных тканей и клеток увеличило бы количество органов, доступных для трансплантации, и устранило бы необходимость пожизненного приема иммуносупрессивных препаратов и их осложнений. Очевидно, что существует острая социальная потребность в более широком проведении трансплантаций печени. Теперь, когда многие научные элементы встали на свои места, вероятно, можно будет биоинженерно создать печень из аутологичных клеток.
Очевидно, что существует острая социальная потребность в более широком проведении трансплантаций печени. Теперь, когда многие научные элементы встали на свои места, вероятно, можно будет биоинженерно создать печень из аутологичных клеток.
Сообщество трансплантологов сталкивается с серьезными проблемами в лечении терминальной стадии заболевания печени — социальными, политическими и финансовыми.В этой статье мы пытаемся определить масштаб проблемы, создав экономическую модель трансплантации печени на ближайшие 20 лет. Мы спрогнозировали численность нуждающегося населения плюс стоимость лечения с помощью обычной аллогенной трансплантации печени. Затем мы рассмотрели предполагаемую стоимость трансплантации печени, полученной биоинженерией из аутологичных индуцированных плюрипотентных стволовых клеток (ИПСК).
Методы
Экономическая модель
Наша модель разделена на две части: модель эпидемиологии и модель затрат на лечение.Эпидемиологическая модель прогнозирует популяционную динамику трансплантации печени: пациенты в листе ожидания; оперированных больных и послеоперационных больных до 10 лет. Период моделирования 20 лет рассматривается для когорты пациентов из списка ожидания. (Пациенты до 2014 г. или после 2033 г. исключены).
Период моделирования 20 лет рассматривается для когорты пациентов из списка ожидания. (Пациенты до 2014 г. или после 2033 г. исключены).
Модель затрат на лечение прогнозирует затраты, возникающие в течение периода моделирования. Затраты делятся на расходы, связанные с трансплантацией, расходы, связанные с трансплантацией (госпитацией), и расходы, связанные с 10-летним периодом после трансплантации.Популяция пациентов была классифицирована с использованием оценки модели терминальной стадии заболевания печени (MELD). Затраты, связанные с трансплантацией, распределяются по баллу MELD (<9, 10–19, 20–29, 30–39, >40). Они учитывают затраты, понесенные за год до трансплантации (в случае тяжелого заболевания) или в то время, когда пациенты находятся в листе ожидания (в случае заболевания средней степени тяжести, когда время ожидания превышает один год). Таким образом, мы смогли зафиксировать затраты на лечение перед трансплантацией тяжелобольных пациентов, которые будут находиться в листе ожидания от нескольких дней до нескольких месяцев, по сравнению с менее больными пациентами, которые могли бы находиться в листе ожидания в течение нескольких дней. до пяти лет.Из-за отсутствия опубликованных данных затраты, связанные с госпитализацией, и затраты, связанные с трансплантацией, показаны для всех пациентов без учета оценки MELD. Все затраты выражены в долларах США 2014 года (USD) и, при необходимости, были скорректированы до долларов США 2014 года с использованием калькулятора валового внутреннего продукта (ВВП) на основе дефлятора [11]. Прогнозируемые значения затрат на 20 лет приводились к приведенной стоимости по ставке 3% в год [12, 13]. показывает схему модели.
до пяти лет.Из-за отсутствия опубликованных данных затраты, связанные с госпитализацией, и затраты, связанные с трансплантацией, показаны для всех пациентов без учета оценки MELD. Все затраты выражены в долларах США 2014 года (USD) и, при необходимости, были скорректированы до долларов США 2014 года с использованием калькулятора валового внутреннего продукта (ВВП) на основе дефлятора [11]. Прогнозируемые значения затрат на 20 лет приводились к приведенной стоимости по ставке 3% в год [12, 13]. показывает схему модели.
Синие и зеленые прямоугольники представляют, соответственно, прогнозные результаты модели эпидемиологии и модели затрат на лечение.Данные, используемые для выполнения прогнозов, показаны в красном квадрате (см. дополнительную информацию об источнике данных).
Показатели прогноза
Результатами эпидемиологической модели являются количество новых пациентов, регистрируемых каждый год, и их распределение на основе оценки MELD и возраста при включении в список. Кроме того, прогнозируются следующие показатели: (до трансплантации печени) количество пациентов, которые умрут или будут страдать тяжелым заболеванием в списке ожидания; (до трансплантации печени) количество пациентов, которым не будет проведена трансплантация печени; (до трансплантации печени) количество пациентов, которым будет проведена трансплантация печени; (прием) количество пациентов, переживших операцию; и (после трансплантации печени) количество пациентов, выживших с 1 по 10 год после трансплантации печени.
Кроме того, прогнозируются следующие показатели: (до трансплантации печени) количество пациентов, которые умрут или будут страдать тяжелым заболеванием в списке ожидания; (до трансплантации печени) количество пациентов, которым не будет проведена трансплантация печени; (до трансплантации печени) количество пациентов, которым будет проведена трансплантация печени; (прием) количество пациентов, переживших операцию; и (после трансплантации печени) количество пациентов, выживших с 1 по 10 год после трансплантации печени.
Результаты модели стоимости лечения: 1) дисконтированные затраты на лечение на этапе до трансплантации печени в расчете на пациентов, которым предстоит трансплантация, и на балл MELD; 2) дисконтированные общие ресурсы, использованные со дня трансплантации до выписки, на одного прооперированного пациента; и 3) дисконтированные общие затраты на лечение через 10 лет после трансплантации печени на одного пациента, выжившего в течение 10 лет. Все показатели показаны за 20-летний период моделирования и за 1, 10 и 20 годы.
Анализ неопределенности и чувствительности
В численном моделировании анализ неопределенности использует различные методы для определения надежности прогнозов модели и учитывает различные источники неопределенности в исходных данных модели и ее разработке. В нашей модели проводится анализ неопределенности для получения правдоподобных диапазонов значений показателей затрат на 20-й год (2033 г.) и для оценки достоверности, при которой может быть достигнут базовый сценарий. Для этого параметры варьируются в соответствии с реалистичным распределением, и выполняется 30 000 итераций Монте-Карло с использованием программного обеспечения Oracle Crystal-Ball.Затем мы провели анализ чувствительности, который определил, как различные значения независимой переменной повлияют на показатели финансового результата.
Источники данных
Данные по эпидемиологии и затратам собраны из различных литературных источников и обобщены в .
Таблица 1
Входные значения модели и связанные с ними распределения/диапазоны.
| Реальный размер и характеристики когорты пациентов в 2012 г. | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
| HHS-HRSA-SRTR [14] | Новые пациенты на ждете | фиксированные | — | — | — | ||||||
| — | |||||||||||
| % Пациентки с не определенным мольдом | фиксированные | 0 . 094 094 | — | — | — | ||||||
| процентов пациентов с неактивным статусом на очередь до ожидания | фиксированные | 0.129 | — | ||||||||
| — | |||||||||||
| -9 | |||||||||||
| процентов пациентов с мольдой счём 6-14 | фиксированные | 0.432 | — | — | — | ||||||
| процентов пациентов с мольдой счетов 15-34 | фиксированные | 0. 319 319 | — | ||||||||
| — | |||||||||||
| 7 — | |||||||||||
| % Пациенты с баллом Meld> 35 | Fixed | 0.026 | — | — | |||||||
| % возрастной группы 18-34 | фиксированные | 0.042 | — | — | |||||||
| % возрастной группы 35-49 | фиксированные | 0.147 | — | — | |||||||
| % возрастной группы 50-64 | — | 0. 627 627 | — | — | — | ||||||
| % Возрастная группа> 65 | — | 0.184 | — | ||||||||
| Прогнозы теоретического размера и характеристик когорты пациентов (общая эпидемиологическая модель) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
| HHS-HRSA-SRTR [14] / Рассчитано | Процентное изменение новых пациентов в списке ожидания | Треугольное | 0. 011 011 | -0.014 | -0.014 | 0.079 | |||||
| % Смена пациентов с не определенным мольдом | Triangular | 0,076 | 0.049 | 0.094 | |||||||
| % Смена пациентов с неактивным статусом на списке ожидания | Triangular | -0,005 | -0,068 | 0,051 | |||||||
| Процентное изменение пациентов с оценкой MELD 6–14 | Треугольная | -0,0277 — 0 9. 04 04 | -0.007 | -0.006 | |||||||
| процентов сменить пациентов с мелкой 15-34 | Triangular | 0.022 | 0.022 | 0.046 | |||||||
| процентов Смена пациентов с баллом Meld> 35 | Triangular | 0.045 | -0,021 | 0,205 | |||||||
| Russel Wiesner et al. [15] / Рассчитано | Процент пациентов с показателем MELD < 9 | Треугольный | 0,036 | 0. 027 027 | 0,045 | ||||||
| процентов пациентов с мольдой 10-19 | 0.524 | 0.524 | 0.393 | 0.655 | |||||||
| процентов пациентов с мелкой 20-29 | Triangular | 0,24 | 0,24 | 0.399 | |||||||
| процентов пациентов с мольдой счетов 30-39 | Triangular | 0,086 | 0,064 | 0,064 | |||||||
| процентов пациентов с мелкой> 40 | Triangular | 0.035 | 0.026 | 0.026 | 0.044 | ||||||
| HHS-HRSA-SRTR [14] / вычисляется | процентов сменить пациентов с баллом Meld <9 | Переменная | -0,027 | -0.027 | Переменная | Переменная | |||||
| % пациенты с оценкой MELD 10–19 | Переменная | -0,003 | Переменная | Переменная | |||||||
| Процентное изменение пациентов с оценкой MELD 20–29 | Переменная 9022 | Переменная | Переменная | Переменная | |||||||
| процентов сменить пациентов с мольдой 30-39 | Переменная | 0.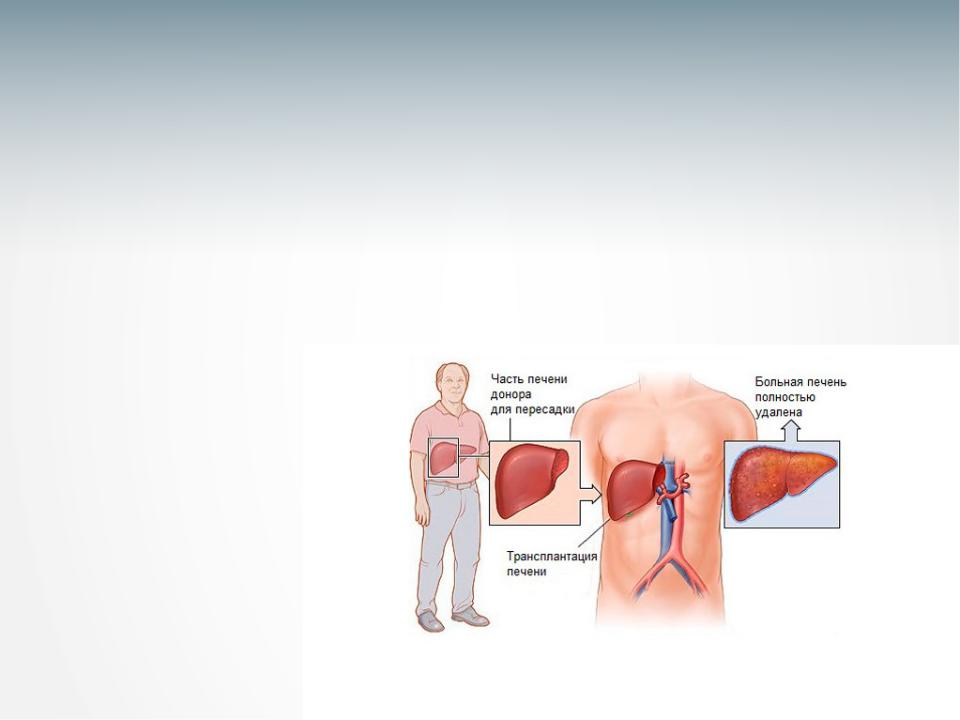 034 034 | Переменная | Переменная | |||||||
| % Изменение пациентов с мельдой> 40 | . Переменная | 0,045 | Переменная | Переменная | |||||||
| HHS-HRSA-SRTR [14] / Вычисл.022 | — | — | |||||||||
| % Изменить возрастную группу 35-49 | — | -0.068 | — | ||||||||
| — | |||||||||||
| % Изменения возраста 50-64 | фиксированные | 0,025 | — | — | |||||||
| Процентное изменение возрастной группы > 65 лет | Фиксированная | 0,047 | — | — | |||||||
| 5 | 5 Прогнозы теоретического размера и характеристик когорты пациентов (предтрансплантационная эпидемиологическая модель) | ||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
HHS-HRSA-SRTR [14] / Russel Wiesner et al. [15] / Рассчитано [15] / Рассчитано | Показатели смертности и тяжелой болезни для пациентов в списке ожидания с оценкой MELD < 9 за 3 месяца | Фиксированная | 0,029 | — | — | ||||||
| 0.051 | — | — | |||||||||
| @ 2 года | фиксированные | 0,062 | — | — | |||||||
| — | |||||||||||
| @ 3 года | фиксированные | 0,069 | — | — | —— | —— | —— | ||||
| @ 4 года | Фиксированный | 0. 076 076 | — | — | |||||||
| @ 5-летний | фиксированные | — | — | — | |||||||
| @ 6 лет | фиксированные | 0,092 | — | ||||||||
| @ 7-летний | 0.102 | 0.102 | — | — | |||||||
| @ 8-летний | фиксированные | 0. 112 112 | — | — | |||||||
| @ | |||||||||||
| @ | 0.124 | — | — | ||||||||
| @ 10-летний | фиксированные | 0.137 | — | — | |||||||
| HHS-HRSA-SRTR [14] / Russel Weesner et al. [15] / Рассчитано | Показатели смертности и тяжелой болезни для пациентов в списке ожидания с оценкой MELD 10–19 за 3 месяца | Фиксированная | 0,077 | — | — | ||||||
| 0,135 | — | — | |||||||||
| @ 2 года | Фиксированный | 0. 165 165 | — | — | |||||||
| @ 3-летний | фиксированные | 0.182 | — | — | |||||||
| — | |||||||||||
| @ 4-летний | фиксированные | 0.201 | — | ||||||||
| в возрасте 5 лет | Фиксированный | 0,222 | — | — | |||||||
Russel Wiesner et al. [15] [15] | Показатели смертности и тяжелых заболеваний у пациентов в листе ожидания с оценкой MELD 20–29 за 3 месяца | Фиксированная | 0.235 | — | — | ||||||
| Смертность и тяжелые скорости от болезней для пациентов на списке ожидания с очком Meld 30-39 @ 3 месяца | фиксированные | — | — | —||||||||
| Смертность и | Фиксированная | 0,793 | — | — | |||||||
| HHS-HRSA-SRTR [14] / вычислено 9007 время пересадки | Треугольная | 0. 017 017 | -0.017 | -0.017 | 0.051 | ||||||
| HHS-HRSA-Optn [4] | Время ожидания до LT для пациентов с баллом Meld <10 (дни) | треугольников | 1776 | 1538 | 2125 | ||||||
| Время ожидания до LT для пациентов с баллом Meld 11-18 (дни) | триангулярных | 639 | 592 | 698 | |||||||
| Время ожидания до LT для пациентов с баллом Meld 19-24 (дни) | Triangulular | 106 | 106 | 93 | 93 | 116 | |||||
| Время ожидания до LT для пациентов с баллом Meld> 25 (дни) | Triangular | 20 | 18 | 22 | |||||||
| Время ожидания до LT для пациентов с состоянием печени 1 (дни) | Треугольная | 6 | 5 | 7 | |||||||
| HHS-HRSA-SRTR [14] / Рассчитано | Рассада | Униформа | 0. 213 213 | 0,204 | 0,222 | ||||||
| Прогнозы теоретического размера и характеристик когорты пациентов (модель эпидемиологии госпитализации) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
| Джонатан Шоустек и др. [16] | Процент пациентов, нуждающихся в повторной трансплантации | Фиксированный | 0. 03 03 | — | — | ||||||
| процентов пациента умерли во время госпитализации индекса | фиксированные | 0,06 | — | — | |||||||
| — | |||||||||||
| % пациента с статусом UNOS в больнице, но не в ICU | фиксированные | 0.24 | — | — | — | ||||||
| % Пациент с статусом UNOS в ICU | фиксированные | 0,09 | — | ||||||||
| % Донор Возраст 60+ лет | 0. 07 07 | — | — | ||||||||
| процентов пациента Возраст 60+ лет | фиксированные | 0.19 | — | — | |||||||
| — | |||||||||||
| — | |||||||||||
| процентов пациента с алкогольной печенью | фиксированные | 0,2 | — | — | — | — | — | ||||
| Процент пациентов с классом C по Чайлд-Пью | Фиксированный | 0,35 | — | — | |||||||
| Прогнозы теоретического размера и характеристик когорты пациентов (Модель посттрансплантационной эпидемиологии) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
Kenneth Washburn et al. [17] / Milliman Research Report [18] / Jonathan Showstack et al. [16] / веб-сайт CPMC [19] / Louise Longworth et al. [20] [17] / Milliman Research Report [18] / Jonathan Showstack et al. [16] / веб-сайт CPMC [19] / Louise Longworth et al. [20] | Post-трансплантация выживаемости @ 1 | фиксированные | 0,90 | — | — | ||||||
| @ год 2 | фиксированные | 0,85 | — | ||||||||
| — | |||||||||||
| @ 3 | Фиксированный | 0,79 | — | — | |||||||
| @ Год 4 | Фиксированный | 0. 76 76 | — | — | |||||||
| @ 5 | фиксированные | — | — | — | |||||||
| @ Gade 6 | фиксированные | 0,71 | — | ||||||||
| @ Год 7 | фиксированные | 0.69 | — | — | — | ||||||
| @ Gade 8 | Фиксированные | — | — | — | |||||||
| @ | |||||||||||
| @ Год | 0. 65 65 | — | — | ||||||||
| @ Year 10 | Фиксированный | 0,63 | — | — | Первые 90- | первые 90 послеоперационные дни частоты острых сотовых отклонений | 0.11 | 0.11 | 0,60 | ||
| Частота билиарных осложнений | Triangular | 0.33 | 0.10 | 0. 33 33 | |||||||
| Частота тромбоза печеночной артерии | Треугольная форма | 0.03 | 0,03 | 0,12 | |||||||
| Частота инфекции поверхностной кожи | Треугольные | 0,16 | 0,12 | 0,20 | |||||||
| Частота пневмонии | Треугольные | 0,16 | 0,12 | 0,20 | |||||||
| Частота инфекции кровотока | Треугольная | 0,16 | 0,12 | 0,20 | |||||||
| Частота перитонита | Треугольная017 | 0,13 | 0,21 | ||||||||
| Частота инфекции мочевых путей | Треугольная | 0,17 | 0,13 | 0,21 | |||||||
| Частота псевдомембранозный энтероколит | треугольных | 0,10 | 0,08 | 0,13 | |||||||
| Частота других инфекций | Triangular | 0. 55 55 | 0.55 | 0.41 | 0,41 | 0.69 | |||||
| Частота венозной тромбоэмболии | Triangular | 0.07 | 0,05 | 0.05 | 0.09 | ||||||
| Частота Reiangular | 0.23 | 0.23 | 0,29 | 0.29 | |||||||
| Частота первичной нефункциональной | Triangular | 0,03 | 0,02 | 0,04 | |||||||
| Частота стеноза печеночной вены | Triangular | 0,07 | 0,05 | 0,05 | 0,09 | ||||||
| Частота острой почечной недостаточности | Triangular | 0. 17 17 | 0,13 | 0,21 | |||||||
| Модель затрат на лечение (общая) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
| WHO-GHED [22] / Вычислено | Ежегодный темп роста затрат | Треугольный | 0,049 | 0,0258 | 0. 0604 0604 | ||||||
| Юджин Йен и др. [12] / Дэвид Торгерсон и Джеймс Рафтери [13] | Ставка дисконтирования годовой стоимости | Треугольная | 0,03 | 0,015 | 0,045 | ||||||
| Модель затрат на лечение перед трансплантацией (затраты на 2014 год 1) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
Дэвид Аксельрод и др. [23] / Скорректировано [23] / Скорректировано | Среднемесячные расходы на предтрансплантационном этапе для пациентов с показателем MELD < 9 | Треугольный | $347 | $35 | $658 | ||||||
| Оценка 10-19 | $ 1,578 | $ 1 578 | $ 1,098 | $ 1 097 | $ 2,097 | $ 2,058 | |||||
| Среднемесячные расходы в фазу предварительной трансплантации для пациентов с мелкой 20-29 | Triangular | $ 19,602 | $ 13 060 | $ 26 143 | |||||||
| Среднемесячные расходы на предтрансплантационном этапе для пациентов с оценкой MELD 30–39 | Треугольная форма | 31 644 долл. США США | 20 417 долл. США | 42 871 долл. США | 5 David Aelrodal 9×9065[23] / Compleded | Среднемесячные расходы в фазу предварительной трансплантации для пациентов с баллом Meld> 40 | Переменная | $ 51 085 | $ 51 085 | 6Переменная | |
| Review Research [18] / Настройка | Регулировка затрат предтрансплантационные расходы за последние 30 дней (для пациентов с показателем MELD < 30) | Треугольная форма | 26 469 долл. США США | 13 235 долл. США | 39 704 долл. США | ||||||
| Модель затрат на лечение при госпитализации (затраты на 2014 год 1) | |||||||||||
| Артикул | Параметр | Распределение | База | Низкий | Высокий | ||||||
| Milliman Research Report [18] / Скорректированная | закупок Орган по цене | Треугольные | $ 73989 | $ 36995 | $ 110984 | ||||||
| Госпитализация расходы | Фиксированная | $ 330. 242 242 | — | — | |||||||
| Джонатан Шоустек и др.[16] | процентов затрат на больничные затраты из-за иммуносупрессивного | треугольников | 0,081 | 0,041 | 0.041 | 0,121 | |||||
| процентов затрат на больниц из-за антиинфекционной | треугольников | 0,050 | 0,025 | 0.075 | |||||||
| процентов затрат на больничные препараты | Triangular | 0,011 | 0,011 | 0,0169 | 0,016 | ||||||
| процентов затрат на дому больницы из-за продуктов крови | Triangular | 0. 120 120 | 0.060 | 0,060 | 0,180 | ||||||
| процентов затрат на больничные затраты | Triangular | 0.088 | 0,044 | 0,044 | 0,132 | ||||||
| процентов затрат на больничные затраты из-за респираторных услуг | Triangular | 0,041 | 0,021 | 0,062 | |||||||
| Процент затрат на госпитализацию в связи со специальной помощью | Треугольный | 0. 140 140 | 0.070 | 0.0210 | 0.210 | ||||||
| процентов затрат на больничные затраты и уход | Triangular | 0,162 | 0.0.161 | 0,243 | |||||||
| процентов затрат на больничные затраты благодаря иммуносупрессивному мониторингу | 0,010 | 0,005 | 0,014 | ||||||||
| Процент затрат на госпитализацию из-за другой лаборатории | Треугольный | 0. 145 145 | 0.073 | 0,218 | 0.218 | ||||||
| процентов затрат в грудь | Triangular | 0,011 | 0.006 | 0.017 | |||||||
| процент затрат на больничные затраты из-за ультразвука | 0,006 | 0,003 | 0,009 | ||||||||
| Процент затрат на госпитализацию в связи с другими методами визуализации | Треугольный | 0,020 | 0. 010 010 | 0,030 | 0,030 | ||||||
| процентов затрат на больниц из-за патологии | Triangular | 0,007 | 0.004 | 0,011 | |||||||
| процентов затрат на больничные затраты благодаря материальным услугам | Triangular | 0,045 | 0,045 | 0,134 | |||||||
| Процент расходов на госпитализацию по разным причинам | Треугольный | 0,018 | 0,009 | 0.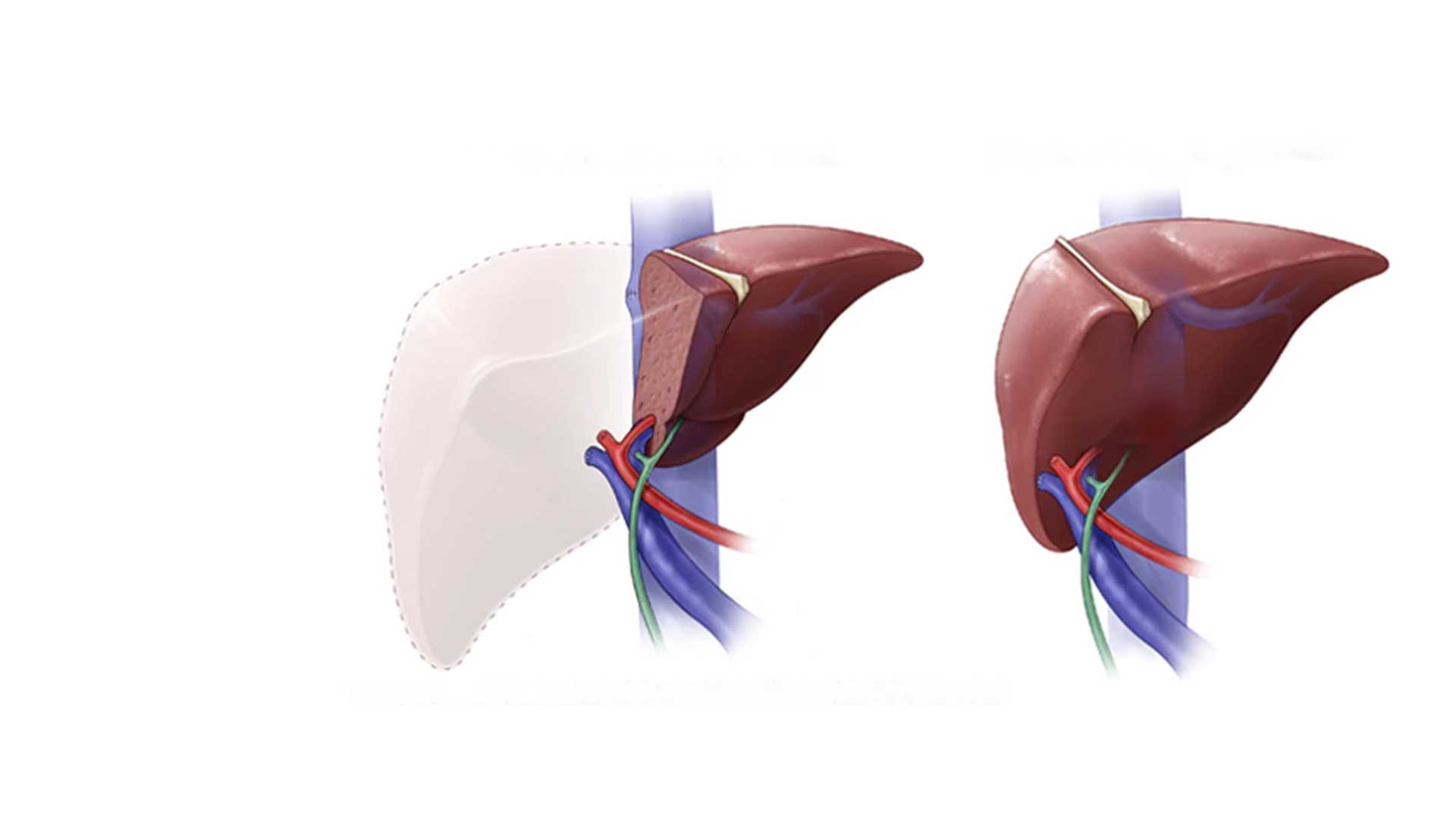 027 027 | |||||||
| Researth Milliman [18] / скорректировано | Сборы на врач при трансплантации | Triangular | $ 48562 | $ 24,281 | $ 72 843 | ||||||
| Jonathan ShowStack et al. [16] | % Увеличение затрат на лечение пациента, требующих повторной трансплантации | Triangular | 1,54 | 0,77 | 0,77 | 2,31 | |||||
| для пациента с статусом UNOS в больнице, но не ICU | Triangular | 0. 15 15 | 0.08 | 0.23 | 0.23 | ||||||
| Для пациента с статусом UNOS в ICU | Triangular | 0,21 | 0,21 | 0.63 | |||||||
| для пациента, получающих орган от донора | Trungular | 0.28 | 0,14 | 0,14 | 0,42 | ||||||
| Для пациента в возрасте 60 лет лет | Triangular | 0,17 | 0,09 | 0,09 | 0,26 | ||||||
| Для пациента с алкогольной болезнью печени | Triangular | 0. 26 26 | 0.13 | 0.13 | 0,39 | ||||||
| для пациента с Child-Pugh Class C | Triangular | 0.41 | 0,21 | 0.62 | |||||||
| Модель затрат на лечение после трансплантации через 10 лет (затраты на 2014 год 1) | |||||||||||
| Артикул | Параметры | Распределение | База | Низкий | Высокий | ||||||
Джон Аммори и др. [21] / Вычислено [21] / Вычислено | Средние затраты на первые 90 дней после операции | Треугольный | 139 746 | 50 610 | 228 882 | ||||||
| Дополнительные расходы из-за тромбоза печеночной артерии | $ 800077 | $ 83 085 | $ 41,543 | $ 41 543 | $ 124 628 | ||||||
| Дополнительные расходы из-за поверхностной кожной инфекции | Triangular | $ (2,883) | $ (4,325) | $ (1442) | |||||||
| Дополнительные расходы, связанные с пневмонией | Треугольные | $ 59122 | $ 29561 | $ 88683 | |||||||
| Дополнительные расходы из-за инфекции кровотока | Треугольные | $ 75616 | $ 37808 | $ 113424 | |||||||
| Аддити Ёнал затраты из-за перитонита | Треугольные | $ 88187 | $ 44094 | $ 132281 | |||||||
| Дополнительные расходы, связанные с инфекцией мочевыводящих путей | Треугольные | $ 50609 | $ 25305 | $ 75914 | |||||||
| Дополнительные расходы в связи с Clostridium несговорчивый колиты | Треугольная | $ 33939 | $ 16970 | $ 50909 | |||||||
| Дополнительные расходы в связи с другими инфекциями | Треугольные | $ 50118 | $ 25059 | $ 75177 | |||||||
| Дополнительные расходы в связи с венозной тромбоэмболии | Треугольная | $ 39,148 | $ 19 50007 | $ 19 574 | $ 58 70007 | ||||||
| Дополнительные расходы из-за повторного использования | Triangular | $ 82,231 | $ 41,116 | $ 123347 | |||||||
| Дополнительные расходы Из-за первичной нефункциональной функции | Треугольная | $ 78812 | $ 39406 | $ 118218 | |||||||
| Дополнительные расходы в связи с печеночной вены стеноза | Треугольные | $ 54370 | $ 27185 | $ 81555 | |||||||
| Дополнительные затраты, связанные с острой почечной недостаточности | Треугольные | $ 60766 | $ 30,383 | $ 30,383 | $ | $ 9149 | | |||||
| Годовая стоимость иммуносупрессивного, на пациента | фиксированные | $ 36 708 | — | — | |||||||
Проекция затрат на производство печени от IPSC
Для целей модели себестоимости изготовленной печени мы сделали несколько ключевых допущений. Первоначальное предположение состоит в том, что гепатоцитов, эндотелиальных клеток и фибробластов будет достаточно, чтобы построить целую печень с нуля. Второе предположение заключается в том, что в биоинженерном органе не будет пролиферации клеток, поэтому в трансплантированной модели будут представлены все клетки, что маловероятно, но обеспечивает консервативность модели. Мы также сделали предположение, что клетки, составляющие биоинженерную печень, будут закупаться в виде отдельных криопробирок по текущим каталожным ценам.В данном примере в качестве поставщика используется Cellular Dynamics International (CDI) (http://www.cellulardynamics.com). При расчете цены за флакон учитываются производственные затраты, лицензионные платежи за права ИС на коммерциализацию и размер прибыли для поставщика.
Первоначальное предположение состоит в том, что гепатоцитов, эндотелиальных клеток и фибробластов будет достаточно, чтобы построить целую печень с нуля. Второе предположение заключается в том, что в биоинженерном органе не будет пролиферации клеток, поэтому в трансплантированной модели будут представлены все клетки, что маловероятно, но обеспечивает консервативность модели. Мы также сделали предположение, что клетки, составляющие биоинженерную печень, будут закупаться в виде отдельных криопробирок по текущим каталожным ценам.В данном примере в качестве поставщика используется Cellular Dynamics International (CDI) (http://www.cellulardynamics.com). При расчете цены за флакон учитываются производственные затраты, лицензионные платежи за права ИС на коммерциализацию и размер прибыли для поставщика.
Программное обеспечение
Модель построена в Microsoft Excel 2013. Анализ погрешностей и чувствительности выполняется с помощью Oracle Crystal-Ball.
Результаты
Эпидемиологическая модель
Предполагая, что текущая ситуация с трансплантацией печени не изменится в течение следующих 20 лет, наш первый набор анализов прогнозирует, что общее количество новых пациентов в списке ожидания увеличится с 10 367 новых пациентов в 2014 г. 12 763 пациента в 2033 году.Это представляет собой увеличение спроса на трансплантацию печени на 23% за 20 лет. Если мы сравним эти цифры с процентом пациентов с невыявленной или неуказанной оценкой MELD в базе данных OPTN и пациентов с неактивным статусом, прогнозируется, что количество новых пациентов в списке ожидания с оценкой MELD увеличится с 7 934 новых. пациентов в 2014 г. до максимум 8006 новых пациентов в 2020 г., а затем уменьшится до 7600 новых пациентов в 2033 г. Это снижение не отражает снижения спроса на трансплантацию печени.Это отражает классификацию данных, переданных в базу данных OPTN, и наше решение исключить пациентов, у которых не было сообщений о баллах MELD. Внесена поправка для учета этих пациентов при оценке потенциального спроса на трансплантацию печени в США и потенциальных прямых медицинских расходов на трансплантацию печени в США.
12 763 пациента в 2033 году.Это представляет собой увеличение спроса на трансплантацию печени на 23% за 20 лет. Если мы сравним эти цифры с процентом пациентов с невыявленной или неуказанной оценкой MELD в базе данных OPTN и пациентов с неактивным статусом, прогнозируется, что количество новых пациентов в списке ожидания с оценкой MELD увеличится с 7 934 новых. пациентов в 2014 г. до максимум 8006 новых пациентов в 2020 г., а затем уменьшится до 7600 новых пациентов в 2033 г. Это снижение не отражает снижения спроса на трансплантацию печени.Это отражает классификацию данных, переданных в базу данных OPTN, и наше решение исключить пациентов, у которых не было сообщений о баллах MELD. Внесена поправка для учета этих пациентов при оценке потенциального спроса на трансплантацию печени в США и потенциальных прямых медицинских расходов на трансплантацию печени в США.
Прогноз числа новых пациентов, которые будут добавляться в список трансплантатов каждый год с 2014 по 2033 год по шкале MELD, показан на . Эти прогнозы указывают на то, что пациенты переходят из категорий с более низкой оценкой MELD в категории с более высокой оценкой MELD.В период с 2014 по 2033 год ():
Эти прогнозы указывают на то, что пациенты переходят из категорий с более низкой оценкой MELD в категории с более высокой оценкой MELD.В период с 2014 по 2033 год ():
Количество пациентов с оценкой MELD <9 уменьшится на 55%
Количество пациентов с оценкой MELD 10–19 уменьшится на 27%
Количество пациентов с MELD 20-29 баллов увеличатся на 15%
Количество пациентов с оценкой MELD 30-39 увеличится на 42%
Количество пациентов с оценкой MELD >40 увеличится на 76%
(A) Эволюция показателей за 20 лет. (B) Метрические прогнозы на 1, 10 и 20 годы.
Наибольшей категорией MELD в 2014 г. (51%) будут пациенты с баллами 10–19, тогда как в 2033 г. категория 20–29 баллов MELD будет самой большой — 39%. . Это исследование прогнозирует, что возраст пациентов при включении в список увеличится в среднем с 57,7 лет в 2014 году до в среднем 62 лет в 2033 году, т. е. на 7%.
е. на 7%.
Основываясь на базе данных OPTN, эта модель прогнозирует, что 65% смоделированных пациентов в течение 20-летнего периода получат трансплантацию печени, 18% не будут подвергаться операции по трансплантации (включая пациентов, отказывающихся от операции, пациентов, исключенных из списка после улучшения состояния). состояния их здоровья, а также по другим причинам, прямо не указанным в базе данных ОПТН).Кроме того, результаты модели предсказывают, что 6% прооперированных пациентов умрут во время госпитализации для трансплантации, а 63% пациентов, перенесших трансплантацию, выживут в течение 10-летнего периода после трансплантации. предоставляет информацию о прогнозируемом проценте смертности. Мы также обнаружили, что меньшая доля пациентов с высокими баллами MELD (> 30) по сравнению с пациентами с баллами MELD < 30 прогнозируется смерть из-за значительно более короткого времени ожидания органа для более больных пациентов по сравнению с теми, кто в лучшем здоровье.
Процент теоретических пациентов, которые умрут на этапе трансплантации печени.
На рисунке показан прогнозируемый процент смертности. Ожидается, что меньшая доля пациентов с высокими баллами MELD (> 30) по сравнению с пациентами с баллами MELD < 30 умрет из-за значительно более короткого времени ожидания органа для более больных пациентов по сравнению с более здоровыми.
Модель затрат на лечение
Второй набор анализов прогнозирования финансовых показателей показывает, что лечение пациента на этапе до трансплантации печени будет стоить от 49 407 долларов США (оценка MELD <9) до 613 020 долларов США (оценка MELD >40) на Год 1.Она увеличится, соответственно, до 71 621 и 867 564 долларов в 20-й год. Прогнозируется, что средневзвешенные затраты на лечение на этапе до трансплантации печени составят 168 386 долларов в 1-й год и увеличатся на 83% до 307 610 долларов к 20-му году. стоимость пациента, перенесшего трансплантацию печени (этап госпитализации), и эти 10 лет после трансплантации увеличатся на 42% между 1 и 20 годами, соответственно, с 588 580 до 836 788 долларов и с 670 839 до 949 391 долларов (). Общие взвешенные затраты на лечение трансплантации печени, включая все три этапа, увеличатся с 1 427 805 долларов США на пациента в 1-й год до 2 093 789 долларов США на пациента в 20-й год ().
Общие взвешенные затраты на лечение трансплантации печени, включая все три этапа, увеличатся с 1 427 805 долларов США на пациента в 1-й год до 2 093 789 долларов США на пациента в 20-й год ().
пациента в 1-й год до 2 093 789 долл. США на пациента в 20-й год.
обобщает потенциальный спрос на трансплантацию печени в США и потенциальные медицинские расходы на трансплантацию печени в США в 1-й, 10-й и 20-й годы.Наша модель предсказывает, что спрос на органы печени увеличится на 10% через 10 лет и на 23% через 20 лет. Потенциальные общие затраты на трансплантацию печени (при условии, что все пациенты переживут этап до трансплантации, госпитализации и 10 лет после трансплантации) увеличатся с 14,8 млрд долларов до 19,6 млрд долларов через 10 лет (увеличение на 33%) и до 26,7 млрд долларов через 20 лет. лет (увеличение на 81%).
лет (увеличение на 81%).
Спрос на органы печени увеличится на 10% через 10 лет и на 23% через 20 лет.
Анализ неопределенностей
Анализ неопределенностей показывает, что уверенность в достижении прогнозируемых затрат (на уровне или выше) на 20-й год составляет 36–39 % для расходов, связанных с трансплантацией, 37 % для госпитализации расходы, связанные с трансплантацией, и 36 % на 10-летние расходы, связанные с трансплантацией (.). Средние значения 30 000 итераций Монте-Карло по сравнению с базовым случаем равны 3.На 6%-5,6% ниже расходы, связанные с предтрансплантацией, и на 5,7% ниже расходы, связанные с госпитализацией, и расходы, связанные с 10-летним периодом после трансплантации. Перцентильные интервалы 10%-90% следующие:
Скидка на стоимость лечения на этапе до трансплантации для пациентов с оценкой по шкале MELD <9: 41 321–101 380 долларов США на пациента 136 787 долларов США на пациента
Скидка на стоимость лечения на этапе до трансплантации для пациентов с оценкой MELD 20–29: 239 467–416 221 долларов США на пациента
Скидка на стоимость лечения на этапе до трансплантации для пациентов с оценкой MELD 30– 39: $367,022-$662,244 на пациента
Стоимость лечения со скидкой на предтрансплантационном этапе для пациентов с MELD >40: $592,507-$1,069,105 на пациента
Скидка на общую стоимость со дня трансплантации до выписки: $0,00 на пациента
Дисконтированные общие затраты на лечение через 10 лет после трансплантации: 668 560–1 143 166 долларов США на пациента 90 243
Таблица 2
Результаты анализа неопределенностей.
| Расходы на лечение Metric | Базовый чехол | Уверенность | Средние | Median | 10% процентиля | 10% процентиля | ||||
|---|---|---|---|---|---|---|---|---|---|---|
| Расходы на обработку дисконтных лечений в фазе Pre-Lt Пациенты с баллом Meld <9, @-20, в списке, на то, чтобы быть пересаженным пациентом | $ 71,621 | $ 71 621 | $ 71 621 | $ 68,870 | $ 65,009 | $ 41,321 | $ 41,321 | $ 101 380 | ||
| Расходы на дисконтные расходы в Pre-Lt Фаза для пациентов с очком мольда 10-19, @ — 20, в листинге 200696 $ 904 | $ 904 | $ 9569 | $ 9904 | $ 9993 | $ 99 293 | $ 95 655 | $ 66,804 | $ 136 7879 | ||
| Расходы на дисконтные расходы фаза пре-ТП для пациентов с оценкой по шкале MELD 20–29, в списке 20-го года, на пациента, которому предстоит трансплантация | $342 614 | 36% | $ 323,679 | $ 317,677 | $ 317 667 | $ 239 40007 | $ 239 467 | $ 416 221 | ||
| Расходы на лечение скидки в фазе Pre-Lt для пациентов с баллом с монтажом 30-39, @ 200696 $ 537 402 | $ 537 402 | % | $ 507 360696 $ 507 360 | $ 497 877 | $ 497 873 | $ 367 022 | $ 662244 | |||
| Расходы на дисконтированное лечение в фазе Pre-Lt для пациентов с баллом Meld> 40, @ Listing-20, за счет пересадки на пересадку | $ 867 564 | 37% | $ 819 501 | |||||||
| $ 803 70007 | $ 803749 | $ 592 507 | $ 592 507 | $ 1 069,105 | ||||||
| Скидка на разгрузку, @ Год-20 Листинг, на пересадку пациента | $ 836 70007 | $ 78166 | $ 789 1666 | $779 109 | $605 000 | $988 004 | ||||
| Общая стоимость лечения со скидкой через 10 лет после трансплантации печени Tating, @ — 20, за кадрированный пациент | $ 949 391 | $ 8 | $ 895,228 | $ 895,228 | $ 895,28 | $ 881 537 | $ 868 569 | $ $ 668 560 | $ 1 143,166 | $ 1 143166 |
Анализ чувствительности
Анализ чувствительности показал, что все расходы на обработку Год 20 чувствителен к годовому увеличению затрат (индекс чувствительности 24%-54%) и годовой ставке дисконтирования затрат (индекс чувствительности от -17% до -28%) (). Затраты, связанные с трансплантацией, по категориям MELD также чувствительны к среднемесячным расходам на этапе до трансплантации (за исключением баллов MELD 10–19; индекс чувствительности от 22% до 42%), за последние 30 дней до трансплантации. затраты на трансплантацию (только для баллов MELD <9; индекс чувствительности 12%) и процент годового изменения времени до трансплантации (только баллы MELD <9 и 10–19; индекс чувствительности от 22% до 40%).
Затраты, связанные с трансплантацией, по категориям MELD также чувствительны к среднемесячным расходам на этапе до трансплантации (за исключением баллов MELD 10–19; индекс чувствительности от 22% до 42%), за последние 30 дней до трансплантации. затраты на трансплантацию (только для баллов MELD <9; индекс чувствительности 12%) и процент годового изменения времени до трансплантации (только баллы MELD <9 и 10–19; индекс чувствительности от 22% до 40%).
Таблица 3
Результаты анализа чувствительности.
| Расходы на лечение Метрика | Анализ чувствительности | ||
|---|---|---|---|
| Входная переменная | Индекс | ||
| Расходы на обработку дисконтированных со скидкой в Pre-Lt для пациентов с баллом Meld <9, на одного пациента, подлежащего трансплантации | Ежегодное увеличение затрат | 24% | |
| Годовое изменение времени до трансплантации в процентах | 22% | ||
| 22% | |||
| Стоимость дисконтной ставки | -17% | ||
| 30 дней Pre-Lt стоит | 12% | ||
| Расходы на дисконтные процедуры в фазе Pre-Lt для пациентов с баллом 10-19 , @ Список за 20-й год, на одного пациента, которому предстоит трансплантация | Процентное годовое изменение времени до трансплантации | 40% | |
| Ежегодное увеличение затрат | 90 696 26%|||
| Ставка дисконтирования стоимости | -18% | ||
| Стоимость лечения со скидкой в пре-ТП для пациентов с оценкой по шкале MELD 20–29, в перечне за 20-й год, на одного пациента, которому предстоит трансплантация | Ежегодные затраты увеличиваются | 39% | |
| Среднемесячные расходы в Pre-Lt Phase для пациентов с баллом Meld 20-29 | 33% | ||
| Стоимость дисконтирования | -28% | ||
| затраты на этапе пре-ТП для пациентов с оценкой MELD 30–39, в списке 20-го года, на пациента, которому предстоит трансплантация | |||
| Годовое увеличение стоимости | 34% | ||
| Ставка дисконтирования стоимости | -24% подлежащий пересадке Пациент | Среднемесячные расходы в фазу Pre-LT для пациентов с баллом Meld 30-39 | 42% |
| годовая стоимость увеличения | 34% | ||
| Стоимость скидки | -24% | ||
| Дисконтированные общие ресурсы, использованные со дня трансплантации до выписки, в списке 20-го года, на одного пациента после трансплантации | Ежегодное увеличение стоимости | 54% | |
| Ставка дисконтирования стоимости | -39% | ||
| Дисконтированная общая стоимость лечения Через 10 лет после трансплантации печени, @ 20-й год, на оперированного пациента | Годовой рост затрат | 54% | |
| Ставка дисконтирования стоимости | -39% | ||
ИПСК
Производство и повсеместная доступность трансплантата печени из аутологичных тканей и клеток изменит парадигму трансплантации органов на i увеличение числа органов, доступных для трансплантации, и устранение необходимости пожизненной иммуносупрессии и ее осложнений. Разрабатывается несколько стратегий конструирования целых органов с использованием децеллюляризованного матрикса целых органов и последующего повторного засева соответствующими типами клеток в физиологически подходящих биореакторах [24-30]. Инженерная плюрипотентность соматических клеток человека за счет эктопической экспрессии транскрипционных факторов открыла возможность создания аутологичных клеток для заместительной терапии клеток/органов. Таким образом, иПСК представляют особый интерес, поскольку они могут быть специфичными для пациента, могут неограниченно размножаться в виде недифференцированных клеток и могут дифференцироваться практически в любой тип клеток [31].
Разрабатывается несколько стратегий конструирования целых органов с использованием децеллюляризованного матрикса целых органов и последующего повторного засева соответствующими типами клеток в физиологически подходящих биореакторах [24-30]. Инженерная плюрипотентность соматических клеток человека за счет эктопической экспрессии транскрипционных факторов открыла возможность создания аутологичных клеток для заместительной терапии клеток/органов. Таким образом, иПСК представляют особый интерес, поскольку они могут быть специфичными для пациента, могут неограниченно размножаться в виде недифференцированных клеток и могут дифференцироваться практически в любой тип клеток [31].
На рисунке показаны прогнозы затрат, рассчитанные на основе количества полученных из иПСК гепатоцитов и эндотелиальных клеток, полученных из иПСК, а также донорских фибробластов (в настоящее время не входящих в каталог CDI), необходимых для заселения всей печени, и представляют базовую оценку представитель высокого уровня прогнозируемых затрат [32–34]. В стоимость модели включена прейскурантная цена, связанная с перепрограммированием первичной ткани в ИПСК, которая относительно незначительна. Большая часть затрат связана с производством гепатоцитов.Однако, хотя перепрограммирование само по себе не является основным источником затрат, выбор оптимального клона для производства может потребовать значительного опыта. В некоторых случаях терминальной стадии заболевания печени и при врожденных нарушениях метаболизма печени может не потребоваться целая печень, и в качестве терапевтического варианта была предложена вспомогательная частичная трансплантация печени [10]. По этой причине мы также спрогнозировали затраты на производство только 35% и 15% печени.
В стоимость модели включена прейскурантная цена, связанная с перепрограммированием первичной ткани в ИПСК, которая относительно незначительна. Большая часть затрат связана с производством гепатоцитов.Однако, хотя перепрограммирование само по себе не является основным источником затрат, выбор оптимального клона для производства может потребовать значительного опыта. В некоторых случаях терминальной стадии заболевания печени и при врожденных нарушениях метаболизма печени может не потребоваться целая печень, и в качестве терапевтического варианта была предложена вспомогательная частичная трансплантация печени [10]. По этой причине мы также спрогнозировали затраты на производство только 35% и 15% печени.
Таблица 4
Прогноз затрат на производство печени из ИПСК.
| Материал / усилие | клетки на печень | клетки на флакон | флаконы на печень | Стоимость на фоне | Стоимость на печень | Стоимость на 35% печени | Стоимость на 15% печени | ||
|---|---|---|---|---|---|---|---|---|---|
| Перепрограммирование (не GMP) | |||||||||
| $ 15 000 | $ 15 000 | $ 15 000 | |||||||
| Hepatocytes | 1. 50e + 11 50e + 11 | 9.00E + 06 | 1.67E + 04 | $ 1 500 | $ 25 000 000 | $ 25 000 000 | $ 8 750 000 | $ 3750 000 | |
| эндотелиальные клетки (40% HCS) | 6.00e + 10 | 3,20e + 07 | 1.88E + 03 | $ 800 | $ 1 500 000 | $ 1 500 000 | $ 525 000 | $ 525 000 | $ 225 000 |
| FIBROBLASTS (10% HCS) -CELLS на флакон / затрат ( Оценка) | 1.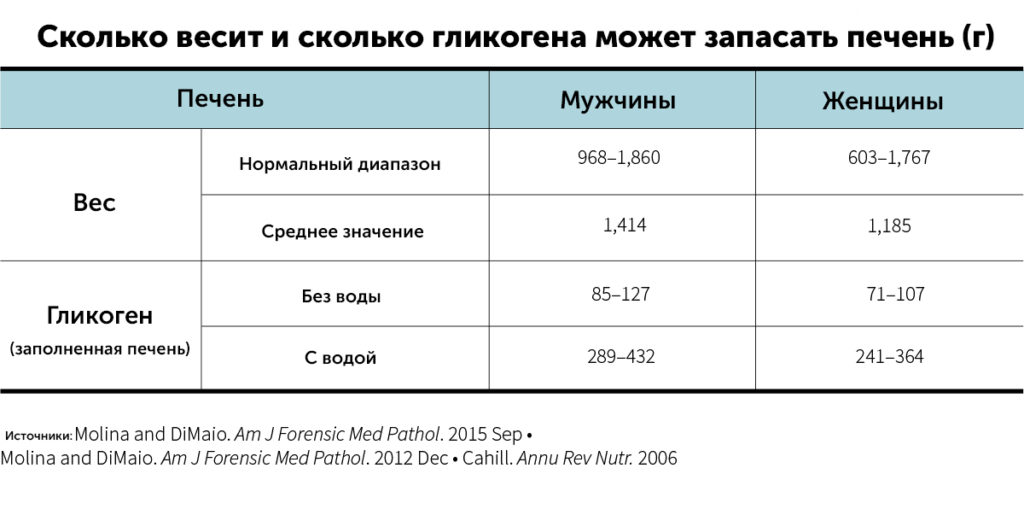 50E+10 50E+10 | 1.00E+07 | 1.50E + 03 | $ 800 | $ 1200000 | $ 420000 | $ 180000 | ||
| Итого | $ 27715000 | $ 9710000 | $ 4170000 |
Обсуждение
Простая истина заключается в том, что для трансплантации требуется значительно больше печени. Трансплантация является окончательным методом лечения терминальной стадии заболевания печени, однако каждый десятый человек в списке ожидания на трансплантацию умирает из-за нехватки органов. Кроме того, количество людей в списке ожидания измеряет лишь часть реальной потребности. По словам клиницистов, трансплантация может принести пользу еще тысячам, но они исключены из списков ожидания, потому что они еще не достигли критического состояния. По прогнозам, нехватка органов будет расти в ближайшие десятилетия, учитывая растущую распространенность вирусов, повреждающих печень, всплеск ожирения печени и накопление токсинов в окружающей среде.
Кроме того, количество людей в списке ожидания измеряет лишь часть реальной потребности. По словам клиницистов, трансплантация может принести пользу еще тысячам, но они исключены из списков ожидания, потому что они еще не достигли критического состояния. По прогнозам, нехватка органов будет расти в ближайшие десятилетия, учитывая растущую распространенность вирусов, повреждающих печень, всплеск ожирения печени и накопление токсинов в окружающей среде.
Социальная потребность в большей доступности печени для пересадки подкрепляется экономическим аргументом.Модели эпидемиологии и стоимости лечения прогнозируют, что спрос на трансплантацию печени увеличится на 10% через 10 лет и на 23% через 20 лет. Общие взвешенные затраты на лечение трансплантации печени, включая предоперационную, госпитальную и послеоперационную фазы, увеличатся с 1 427 805 долларов США на пациента в 1-й год до 2 093 789 долларов США в 20-й год ().
Это исследование связано с определенными ограничениями, главной из которых является доступ к базам данных. Для построения и запуска модели данные были собраны из различных источников и баз данных, доступных в Интернете (), что могло привести к ошибкам в расчетах и прогнозировании эпидемиологических и финансовых показателей.Результат исследований, основанных на ретроспективных данных, также может быть скомпрометирован потенциальными ошибками кодирования и неполнотой [35]. Кроме того, из-за скудности данных влияние оценки MELD на стоимость лечения оценивается только на этапе до трансплантации печени.
Для построения и запуска модели данные были собраны из различных источников и баз данных, доступных в Интернете (), что могло привести к ошибкам в расчетах и прогнозировании эпидемиологических и финансовых показателей.Результат исследований, основанных на ретроспективных данных, также может быть скомпрометирован потенциальными ошибками кодирования и неполнотой [35]. Кроме того, из-за скудности данных влияние оценки MELD на стоимость лечения оценивается только на этапе до трансплантации печени.
Кроме того, наша модель исключает несколько новых разработок, которые могут изменить ход трансплантации печени. В настоящее время основными четырьмя причинами хронического заболевания печени у пациентов, находящихся в списке ожидания трансплантации печени в США, являются хроническая инфекция вируса гепатита С (ВГС), алкогольная болезнь печени (АЛП), неалкогольный стеатогепатит (НАСГ) и сочетание хронической инфекции ВГС и АЛД. (ВГС/АЛД).Однако эти рейтинги могут измениться. Новые противовирусные препараты прямого действия преображают методы лечения хронического гепатита С. Недавно одобренная схема приема одной таблетки ингибитора NS5A вируса гепатита С (ВГС) ледипасвира и ингибитора NS5B софосбувира (ледипасвир/софосбувир; Harvoni) показала высокую эффективность. [36–38]. Однако это дорогостоящая терапия, и ее стоимость может стать препятствием для лечения [39]. Также дополнительные исследования продемонстрировали более низкую, чем ожидалось, распространенность хронического ВГС в США.S., что вызывает опасения, что снижение является вторичным по отношению к смертности, связанной с ВГС [40]. Между тем, НАСГ увеличился на 170 процентов, что сделало его вторым ведущим этиологическим фактором хронического заболевания печени среди новых регистраций в листе ожидания на трансплантацию печени в 2013 году. За тот же период число новых зарегистрированных в листе ожидания с ALD увеличилось на 45 процентов, а число зарегистрированных с хронической инфекцией ВГС увеличилось на 14 процентов. 41]. Ожидается, что число пациентов с НАСГ, ожидающих трансплантации печени, будет продолжать расти, а доступность донорских органов, как ожидается, снизится.
Недавно одобренная схема приема одной таблетки ингибитора NS5A вируса гепатита С (ВГС) ледипасвира и ингибитора NS5B софосбувира (ледипасвир/софосбувир; Harvoni) показала высокую эффективность. [36–38]. Однако это дорогостоящая терапия, и ее стоимость может стать препятствием для лечения [39]. Также дополнительные исследования продемонстрировали более низкую, чем ожидалось, распространенность хронического ВГС в США.S., что вызывает опасения, что снижение является вторичным по отношению к смертности, связанной с ВГС [40]. Между тем, НАСГ увеличился на 170 процентов, что сделало его вторым ведущим этиологическим фактором хронического заболевания печени среди новых регистраций в листе ожидания на трансплантацию печени в 2013 году. За тот же период число новых зарегистрированных в листе ожидания с ALD увеличилось на 45 процентов, а число зарегистрированных с хронической инфекцией ВГС увеличилось на 14 процентов. 41]. Ожидается, что число пациентов с НАСГ, ожидающих трансплантации печени, будет продолжать расти, а доступность донорских органов, как ожидается, снизится. В совокупности эти факторы свидетельствуют об изменении эпидемиологии пациентов, ожидающих трансплантации печени в США
В совокупности эти факторы свидетельствуют об изменении эпидемиологии пациентов, ожидающих трансплантации печени в США
. Кроме того, несколько новых клеточных методов лечения, вызывающих толерантность у пациентов с трансплантацией паренхиматозных органов, прошли раннюю фазу клинических испытаний [42]. Хотя иммуносупрессия необходима для предотвращения иммунных атак на трансплантированный орган, она также создает значительный риск заболеваемости и смертности для реципиентов трансплантата. Окажут ли эти новые клеточные методы лечения, направленные на улучшение переносимости органов, значительное влияние на пул доноров органов, еще предстоит определить.
Однако, несмотря на эти ограничения, финансовые результаты, прогнозируемые в 1-м году в нашей модели, находятся в тех же диапазонах, что и в отчетах Buchanan [43] и соавт. (2009) для 990 пациентов (от 77 100 долларов США с оценкой MELD 6–14 до 237 300 долларов США с 28–40 баллов по шкале MELD) в течение одного года до трансплантации; 267 200–332 200 долларов США соответственно на период приема трансплантата; и от 71 300 до 88 000 долларов США соответственно в течение одного года после трансплантации [43].
Из результатов Buchanan et al. [43] следует отметить, что оценка MELD оказывает большее влияние на затраты на лечение в дотрансплантационном периоде по сравнению с затратами на лечение в период госпитализации и после трансплантации.Кроме того, существует высокая вариабельность затрат, о которых сообщают авторы, причем коэффициент вариации во многих случаях превышает 100% (от 97% до 166% для расходов, связанных с трансплантацией; от 70% до 76% для расходов, связанных с госпитализацией). стоимость и от 150% до 211% для стоимости одного года после трансплантации) [43]. Если общепризнано, что оценка MELD является движущей силой затрат на трансплантацию печени, то последний результат показывает, что существуют другие движущие силы, которые следует идентифицировать и учитывать.
Печеночные выделения в У.S. основан на донорстве, при этом приоритет отдается самым больным пациентам с использованием оценки модели терминальной стадии заболевания печени (MELD). После внедрения системы MELD количество пациентов, умерших в листе ожидания, сократилось, но состояние здоровья пациентов, находящихся в листе ожидания, ухудшилось. Уход за пациентами из списка ожидания стоит дорого. Стоимость лечения тяжелобольных пациентов, отражаемая высоким баллом MELD, требует более длительной госпитализации, более частого и длительного использования отделений интенсивной терапии, а также большего количества лабораторных тестов и лекарств [43].
Уход за пациентами из списка ожидания стоит дорого. Стоимость лечения тяжелобольных пациентов, отражаемая высоким баллом MELD, требует более длительной госпитализации, более частого и длительного использования отделений интенсивной терапии, а также большего количества лабораторных тестов и лекарств [43].
Еще больше усложняет проблему то, что доступность органов ограничена не только количеством доноров, но и невозможностью преобразовать подходящих донорских органов в фактических донорских органов. Schnitzler et al (2005) [44] предположили, что из-за отсутствия идентификации потенциальных доноров и трудностей с получением согласия коэффициент конверсии «подходящий донор/реальный донор» оценивается всего в 42%. Это представляет собой ежегодную потерю 250 000 лет жизни в США.С. один. Были приняты новые меры для борьбы с нехваткой органов. Время холодовой ишемии (время от пережатия аорты у донора до момента снятия со льда перед трансплантацией) увеличилось с 6 часов до более чем 18 часов [45], а органы от доноров с высоким индексом донорского риска используется [46]. Тем не менее, нехватка печени для трансплантации сохраняется.
Тем не менее, нехватка печени для трансплантации сохраняется.
Социальная политика может уменьшить дефицит в краткосрочной перспективе. Принятие системы отказа, например, сделает всех граждан автоматическими донорами, если они не решат отказаться, и, безусловно, увеличит доступность органов.Это приведет к тому, что коэффициент конверсии подходящего донора / фактического донора составит 100% и, предположительно, не упадет ниже текущего уровня. Кроме того, у создания рынка органов есть сторонники, но это предлагаемое решение вызывает многочисленные этические проблемы, вызывая значительное сопротивление. Ни система отказа, ни создание рынка органов не являются вероятным решением.
Дефицит может быть преодолен за счет производства биоинженерной печени из аутологичных стволовых клеток. Элементы технологии, хотя и не подтвержденные воспроизводимым протоколом, уже существуют.Критические аспекты биологии развития печени остаются неизвестными, но производство замещающих органов уже не является научной фантастикой.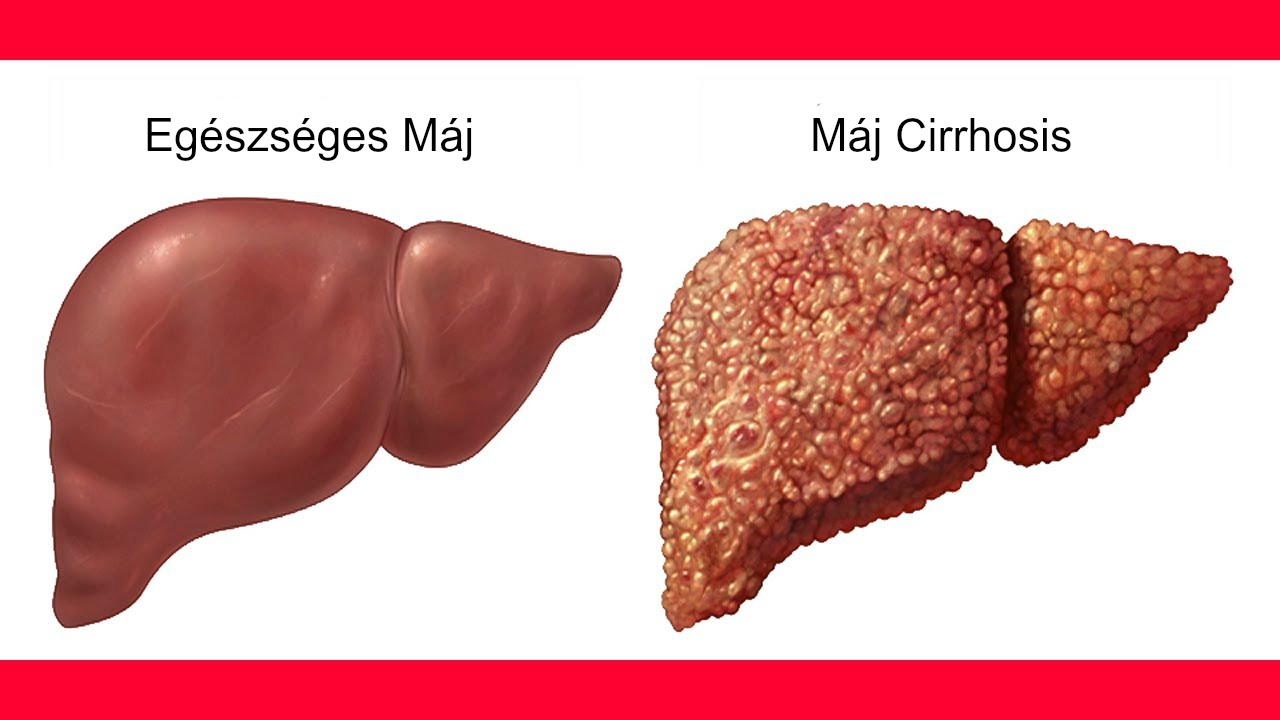 Относительно скоро любой, кому нужна печень, сможет получить ее путем биоинженерии из одной из собственных клеток кожи. Поскольку не будет иммунной реакции, не будет необходимости в иммунодепрессантах, что является дополнительным клиническим и финансовым преимуществом по сравнению с использованием трупного органа.
Относительно скоро любой, кому нужна печень, сможет получить ее путем биоинженерии из одной из собственных клеток кожи. Поскольку не будет иммунной реакции, не будет необходимости в иммунодепрессантах, что является дополнительным клиническим и финансовым преимуществом по сравнению с использованием трупного органа.
Как далеко мы от биоинженерного органа? Факторы, которые управляют самоорганизацией клеток, составляющих печень, еще не полностью детализированы.Возникает вопрос: нужно ли нам повторять все эволюционное программирование, которое заставляет клетки формировать многоклеточные структуры? Возможно, есть ярлыки. Это обещание децеллюляризованных каркасов [47]. Послужит ли децеллюляризация основой протокола биоинженерии печени? Или это будет просто платформа для изучения самоорганизации гепатоцитов и эндотелиальных клеток, из которых состоит печень? Это еще предстоит увидеть.
Клетки крови или кожи человека с высоким баллом MELD уже являются источниками ИПСК, из которых производятся клетки-предшественники гепатоцитов. В биореакторе in vitro или in vivo или с помощью биопечати эти клетки-предшественники гепатоцитов станут строительными блоками для индивидуальной печени, которая происходит из соматических клеток, специфичных для пациента.
В биореакторе in vitro или in vivo или с помощью биопечати эти клетки-предшественники гепатоцитов станут строительными блоками для индивидуальной печени, которая происходит из соматических клеток, специфичных для пациента.
Конечно, нынешние огромные затраты (9,7 млн долларов) на биоинженерию всего лишь 35% печени — массы ткани, которой может быть достаточно для поддержания критической метаболической функции — не являются приемлемым вариантом. Однако эти затраты резко снизятся по мере того, как этот терапевтический подход набирает обороты.Почему? Потому что основная часть производственных затрат связана с производством ячеек, и эти затраты будут снижаться за счет эффекта масштаба.
Время, необходимое для перепрограммирования и выбора клона для производства, может быть сокращено за счет банкинга персональных иПСК (комплексное банкинг иПСК, вероятно, станет важнейшим компонентом здравоохранения в будущем), что делает акцент на снижении затрат, связанных с множественным выращиванием и средства дифференциации, используемые в производственном процессе.
Реагенты, состоящие из факторов роста и малых молекул, используются для активации и/или подавления сигнальных путей в ключевых контрольных точках, определяющих клеточную судьбу.Использование этих молекулярных рычагов в точные моменты, необходимые для управления четко определенной спецификацией ткани через соответствующие зародышевые слои энтодермы, эктодермы и мезодермы, требует знания механизмов передачи сигналов, влияющих на регуляцию генов и каскады передачи сигналов белков.
Техники начинают процесс производства клеток перед дифференцировкой с исходной культуры стволовых клеток. Культуру стволовых клеток обычно воздействуют на mTeSR или более экономичную и определенную среду E8, обе из которых состоят из факторов роста и сигнальных молекул.Эти среды обеспечивают стабильные культуры стволовых клеток в отсутствие фидерного слоя, сводя к минимуму изменчивость и поддерживая клетки в состоянии готовности к дифференцировке.
Существует несколько протоколов дифференцировки гепатоцитов. Все они следуют одной и той же приблизительной временной шкале в 25–30 дней и используют аналогичные факторы индукции [48–51] (bFGF и активин A, HGF, онкостатин M, дексаметазон и т. д.). Реагенты составляют более 50% текущих затрат на дифференциацию от ИПСК, поэтому достижение снижения затрат здесь будет иметь решающее значение для цели производства печени.Помимо вопроса стоимости дифференцировки, дифференцированные клетки, полученные из ИПСК, могут быть еще незрелыми, функционально напоминающими фетальный или неонатальный фенотип. Достижение соответствующей клеточной зрелости может оказаться критически важным для большинства видов печеночной недостаточности. Это реалистичное ожидание, учитывая, что область стволовых клеток все еще находится в стадии становления и со временем будет продолжать расширяться ускоренными темпами. Высокий спрос на доступные по цене реагенты для поддержки производства дифференцированных тканей приведет к экономии за счет масштаба.
Все они следуют одной и той же приблизительной временной шкале в 25–30 дней и используют аналогичные факторы индукции [48–51] (bFGF и активин A, HGF, онкостатин M, дексаметазон и т. д.). Реагенты составляют более 50% текущих затрат на дифференциацию от ИПСК, поэтому достижение снижения затрат здесь будет иметь решающее значение для цели производства печени.Помимо вопроса стоимости дифференцировки, дифференцированные клетки, полученные из ИПСК, могут быть еще незрелыми, функционально напоминающими фетальный или неонатальный фенотип. Достижение соответствующей клеточной зрелости может оказаться критически важным для большинства видов печеночной недостаточности. Это реалистичное ожидание, учитывая, что область стволовых клеток все еще находится в стадии становления и со временем будет продолжать расширяться ускоренными темпами. Высокий спрос на доступные по цене реагенты для поддержки производства дифференцированных тканей приведет к экономии за счет масштаба.
В дополнение к неизбежному снижению производственных затрат на реагенты будет достигнута соответствующая эффективность в производстве клеток, что приведет к увеличению размеров партий и снижению трудозатрат в зависимости от выбора биореактора (определяемого как любой производственный механизм за пределами культуры в колбах, используемый для дифференциации и расширить ячейки). Биореакторы можно представить как in vivo (крупное животное) или рецеллюляризированные каркасы тканей органов, которые можно поддерживать in vivo , ex vivo или как de novo сконструированные каркасы, используемые в сочетании с биореакторным устройством.Любой из этих подходов может привести к улучшению масштабов производства и сопутствующему снижению затрат.
Биореакторы можно представить как in vivo (крупное животное) или рецеллюляризированные каркасы тканей органов, которые можно поддерживать in vivo , ex vivo или как de novo сконструированные каркасы, используемые в сочетании с биореакторным устройством.Любой из этих подходов может привести к улучшению масштабов производства и сопутствующему снижению затрат.
Стоимость секвенирования первого генома человека составила примерно 300 миллионов долларов [52, 53]. (Учитывайте все фундаментальные исследования, финансируемые за счет государственных программ в течение предшествующих 15 лет, и их стоимость превышает 3 миллиарда долларов [52].) Сегодня геном человека можно секвенировать за несколько дней по цене от 3000 до 5000 долларов США [52]. 54].
Учитывая потенциальную выгоду от многочисленных мер по снижению затрат — более низкие затраты на реагенты, улучшенную технологию производственной системы, увеличение масштаба и использование клеток-предшественников более ранней стадии — будущие затраты на производство клеток, безусловно, будут в несколько раз ниже текущих оценок. Из этого следует, что стоимость биоинженерной замены печени для трансплантации станет финансово осуществимой в не столь отдаленном будущем.
Из этого следует, что стоимость биоинженерной замены печени для трансплантации станет финансово осуществимой в не столь отдаленном будущем.
Тем не менее, технология создания органов находится в зачаточном состоянии, и ей предстоит преодолеть бесчисленное множество препятствий. Например, полное восстановление микроархитектуры печени потребует включения непаренхиматозных клеток печени (например, клеток желчных протоков, синусоидальных эндотелиальных клеток, звездчатых клеток и т. д.), что требует дифференцировки иПСК для этих типов клеток.Кроме того, дифференцированные клетки, полученные из ИПСК, могут быть еще незрелыми, функционально напоминающими фетальный или неонатальный фенотип. Зрелость клеток может оказаться критической для заболеваний, требующих функциональных дифференцированных клеток. Таким образом, несмотря на то, что доказательство принципа сборки и трансплантации целых органов было продемонстрировано для трех цельных органов (сердце, печень, легкие), необходимо преодолеть многочисленные препятствия, прежде чем полученные клетки можно будет широко использовать в доклинических исследованиях. Возможно, другие инновационные технологии уже появляются на горизонте (например,г. перепрограммирование органов) может изменить будущее трансплантации печени [55–57].
Возможно, другие инновационные технологии уже появляются на горизонте (например,г. перепрограммирование органов) может изменить будущее трансплантации печени [55–57].
Сколько стоит пересадка печени
Вы рассматриваете пересадку печени? Это серьезная медицинская процедура, которая заключается в замене поврежденной печени здоровой. Это правильный вариант, если вы страдаете от серьезных заболеваний, таких как цирроз печени. В этом состоянии вы можете узнать подробности о стоимости пересадки печени, в том числе о том, сколько стоит пересадка печени без страховки.Если у вас нет медицинской страховки, это стоит рассмотреть, поскольку это логически увеличит расходы из кармана. Говорят, что «здоровье — это богатство», но иногда верно и обратное. Иногда нам нужны деньги, чтобы оставаться здоровым.
Кандидаты на трансплантацию печени обычно рассматривают возможность субсидирования расходов на трансплантацию печени за счет медицинского страхования. Интересный факт: средняя прейскурантная цена на трансплантацию печени составляет около 330 000 долларов. Фактические затраты, как правило, составляют менее одной трети этой цены в 100 400 долларов.Это гораздо более разумная цена, но процесс получения новой печени включает в себя гораздо больше, чем стоимость. Например, специальный комитет рассмотрит вашу ситуацию, чтобы определить, следует ли вам рассматривать вопрос о пересадке органов. Существуют различные причины, по которым вы можете быть дисквалифицированы, в том числе отсутствие достаточного количества живых повреждений.
Фактические затраты, как правило, составляют менее одной трети этой цены в 100 400 долларов.Это гораздо более разумная цена, но процесс получения новой печени включает в себя гораздо больше, чем стоимость. Например, специальный комитет рассмотрит вашу ситуацию, чтобы определить, следует ли вам рассматривать вопрос о пересадке органов. Существуют различные причины, по которым вы можете быть дисквалифицированы, в том числе отсутствие достаточного количества живых повреждений.
Что такое пересадка печени?
Эта процедура включает использование частичной или целой печени для замены пораженной печени. Печень человека является одним из «жизненно важных органов», необходимых для жизни.Он выполняет множество важных функций, таких как удаление токсинов из крови и т. д. Печень также важна для обработки различных ферментов и белков.
Есть два канала, по которым кровь попадает в печень. Они доставляют кислород/питательные вещества к клеткам органов. В процесс вовлечены важные артерии и вены. Процесс очень сложный, но критический для правильной работы печени. Желчь — это жидкость, вырабатываемая печенью, которая помогает растопить жир и избавиться от отходов/токсинов через кишечник.
Процесс очень сложный, но критический для правильной работы печени. Желчь — это жидкость, вырабатываемая печенью, которая помогает растопить жир и избавиться от отходов/токсинов через кишечник.
Еще одна важная функция печени связана с «желчными протоками». Они функционируют подобно реке, образуя специальный проток, по которому желчь поступает в кишечник.
Операция по пересадке печени включает удаление больной/отказной печени и замену ее здоровой/нормальной. Сегодня эта медицинская процедура является единственным лекарством от печеночной недостаточности, поскольку ни одна машина не может справиться со всеми функциями печени. Существуют различные заболевания печени, которые могут потребовать пересадки печени.
Одной из основных причин пересадки печени является так называемая острая печеночная недостаточность.Это происходит, когда ранее здоровая печень получает травму. Это приводит к признакам/симптомам того, что печень работает со сбоями. Это состояние может быть вызвано различными факторами, но основной причиной является:
- Передозировка тайленола
- Проглатывание токсинов
- Вирусные инфекции
- Реакции на лекарства
Еще есть так называемая хроническая печеночная недостаточность. Печень может очень эффективно восстанавливаться из-за болезни/травмы. Однако, когда это происходит в течение нескольких лет или десятилетий, это приводит к необратимым рубцам на печени.Цирроз – это конечное состояние заболевания печени. В этот момент печень не может восстановиться.
Печень может очень эффективно восстанавливаться из-за болезни/травмы. Однако, когда это происходит в течение нескольких лет или десятилетий, это приводит к необратимым рубцам на печени.Цирроз – это конечное состояние заболевания печени. В этот момент печень не может восстановиться.
После цирроза печени могут появиться признаки нарушения функции печени. Лекарства могут снизить системную активность печеночной недостаточности, но трансплантация печени — единственное долговременное лекарство.
Сколько стоит пересадка печени без страховки?
Средняя стоимость операции по пересадке печени со страховкой может быть относительно низкой и составлять в среднем 100 400 долларов. Это не «дешево», но намного ниже средней стоимости, если у вас нет страховки.Согласно исследованиям, эта цифра достигает 575 000 долларов. Цифра может быть еще выше, но это, как правило, максимальная цена, если пациент оплачивает весь счет.
Так же важно, как и общая стоимость, знать, что обычно включено:
ПРЕПАРАТЫ ПРОТИВ ОТторжения
Пациенты должны принимать эти лекарства до конца жизни после операции по трансплантации. Эти лекарства могут быть довольно дорогими и стоить более 3000 долларов в месяц. Тем не менее, хорошая новость заключается в том, что медицинские страховые компании обычно покрывают расходы.
Эти лекарства могут быть довольно дорогими и стоить более 3000 долларов в месяц. Тем не менее, хорошая новость заключается в том, что медицинские страховые компании обычно покрывают расходы.
ВТОРАЯ ТРАНСПЛАНТАЦИЯ
В некоторых случаях пациенту требуется повторная трансплантация, если первая имплантированная печень начинает отказывать. Исследования показывают, что около одной трети печени, полученной от доноров с заболеваниями, выходит из строя в течение пяти лет. При этом более чем у 45% из них это происходит в течение 10 лет. Так что это вопрос для рассмотрения.
СКРИНИНГ
Это одна из самых важных частей процесса, позволяющего медицинским работникам определить, подходите ли вы для трансплантации органов.В этом процессе участвует не только реципиент органа, но и живой донор, если таковой имеется.
Кроме листа ожидания кандидатов на пересадку органов, есть еще лист ожидания. Это зависит от нескольких факторов, но одним из основных является ваш балл MELD. Это помогает определить, насколько срочно вам нужна новая печень. Так что попасть в список ожидания — это только часть процесса.
Это помогает определить, насколько срочно вам нужна новая печень. Так что попасть в список ожидания — это только часть процесса.
ОСЛОЖНЕНИЯ
Помимо самой операции по пересадке печени, часто возникают осложнения, которые могут быть весьма дорогостоящими. Фактически, они могут иметь цену в сотни тысяч долларов США.Это основано на конкретных осложнениях, которые имеют место.
Основные советы для здоровья печени
1. Избегайте большого количества лекарств. Причина в том, что они чаще вызывают проблемы со здоровьем, чем другие. Существуют и другие лекарства, отпускаемые по рецепту, которые могут вызвать проблемы, поэтому обязательно узнайте, какие из них следует избегать в больших количествах.
2. Здоровое питание и регулярные физические упражнения
Это важные шаги, которые необходимо предпринять для лечения и профилактики заболеваний печени, начиная от жировой дистрофии печени и заканчивая циррозом печени.Здоровая диета включает в себя такие продукты, как нежирное мясо, цельнозерновые продукты, свежие фрукты/овощи, орехи/семена и молочные продукты.
Между тем, что такое «регулярные» упражнения? Убедитесь, что вы выполняете упражнения средней/высокой интенсивности большую часть дней в неделю. Даже если вы не можете попасть в спортзал, убедитесь, что вы выполняете не менее 30 минут легких упражнений, включая подъем по лестнице, езду на велосипеде, бег трусцой, пеший туризм и так далее.
3. Бросьте курить
Есть множество причин, по которым вам следует подумать об этом.Однако во-первых, это может повлиять на способность печени избавляться от токсинов. Хотя это хорошая идея, чтобы свести к минимуму потребление алкоголя, также разумно подумать о том, чтобы бросить курить холодную индейку. Учтите, что когда вы зажигаете сигарету, она производит более 100 токсичных химических веществ.
4. Избегайте избыточного веса/ожирения
Самый очевидный способ – через массу тела. Тем не менее, еще одна вещь, на которую следует обратить внимание, — это «индекс массы тела». Это связано с жировыми отложениями, что является еще одной важной проблемой, которая может вызвать ожирение. Важно правильно питаться и вести активный образ жизни.
Важно правильно питаться и вести активный образ жизни.
5. Не употребляйте алкоголь в больших количествах
Общие рекомендации: две порции в день для мужчин и одна для женщин. Исследования показывают, что умеренное количество алкогольных напитков может принести пользу для здоровья. Однако есть некоторые предостережения. Это зависит от типа и количества алкоголя. Например, есть большая разница между бокалом и бутылкой вина, чтобы не узнавать, сколько стоит пересадка печени.
Пересадка печени | Медицина Джона Хопкинса
Что такое пересадка печени?
Трансплантация печени — операция по замене больной печени на здоровую. печень от другого человека. Целая печень может быть пересажена или только ее часть одного.
В большинстве случаев здоровая печень будет получена от донора органов, который только что умер.
Иногда здоровый живой человек жертвует часть своей печени. Гостиная
донором может быть член семьи. Или это может быть кто-то, кто не имеет отношения к
вы, но чья группа крови является хорошим совпадением.
Люди, которые жертвуют часть своей печени, могут жить здоровой жизнью с печенью что осталось.
Печень — единственный орган в организме, который может заменить утраченную или поврежденную ткани (регенерировать). Печень донора скоро вырастет до нормального размера после операции. Часть, которую вы получите в качестве новой печени, также вырастет до нормальный размер через несколько недель.
Почему мне может понадобиться пересадка печени?
Без работающей печени жить нельзя. Если ваша печень перестает работать правильно, вам может понадобиться пересадка.
Трансплантация печени может быть рекомендована, если у вас терминальная стадия заболевания печени. (хроническая печеночная недостаточность). Это серьезное, опасное для жизни заболевание печени. Это может быть вызвано несколькими заболеваниями печени.
Цирроз печени является частой причиной терминальной стадии заболевания печени. это хроническая болезнь печени
болезнь. Это происходит, когда здоровая ткань печени замещается рубцовой тканью. Это мешает печени работать должным образом.
Это мешает печени работать должным образом.
Другие заболевания, которые могут привести к терминальной стадии заболевания печени, включают:
Острый некроз печени. Это когда ткань в печени отмирает. Возможные причины включают острые инфекции и реакции на лекарства, наркотики или токсины.
Билиарная атрезия . Редкое заболевание печени и желчевыводящих путей, встречающееся у новорожденных.
Вирусный гепатит . Гепатит B или C являются распространенными причинами.
Болезни обмена веществ. Нарушения, которые изменяют химическую активность в клетках, пораженных печень.
Первичный рак печени. Это раковые опухоли, которые начинаются в печени.

Аутоиммунный гепатит . Покраснение или отек (воспаление) печени. Это происходит, когда система борьбы с болезнями вашего организма (иммунная система) атакует печень.
Процесс оценки трансплантата
Если ваш врач считает, что вы можете быть хорошим кандидатом на пересадку печени, он или она направит вас в центр трансплантации для оценки. Пересадка центры расположены в некоторых больницах по всей территории США.
Команда центра трансплантологии проведет ряд анализов. Они решит, стоит ли помещать ваше имя в ожидающую трансплантацию национальную список. В команду центра трансплантологии войдут:
Хирург-трансплантолог
Провайдер трансплантации, специализирующийся на лечении печени ( гепатолог)
Медсестры трансплантологии
Социальный работник
Психиатр или психолог
Другие члены команды, такие как диетолог, капеллан или анестезиолог
Процесс оценки трансплантата включает в себя:
Психологическая и социальная оценка .
 Оценивается множество различных вопросов. К ним относятся стресс,
финансовые проблемы, и будет ли у вас поддержка со стороны семьи
или друзей после операции.
Оценивается множество различных вопросов. К ним относятся стресс,
финансовые проблемы, и будет ли у вас поддержка со стороны семьи
или друзей после операции.Анализы крови . Эти тесты проводятся, чтобы помочь найти подходящего донора и оценить Ваш приоритет в списке ожидания. Они также могут помочь улучшить шансы, что ваше тело не откажется от донорской печени.
Диагностические тесты .Тесты могут быть сделаны для проверки вашей печени и общего состояния здоровья. Эти тесты могут включать рентген, УЗИ, биопсию печени, сердца. а также тесты легких, колоноскопию и стоматологические осмотры. У женщин также может быть Пап-тест, гинекологический осмотр и маммография.
Команда центра трансплантации рассмотрит всю вашу информацию. Каждый
В центре трансплантации есть правила о том, кому может быть сделана пересадка печени.
Возможно, вам не удастся сделать трансплантацию, если вы:
Имеют текущую или хроническую инфекцию, которая не поддается лечению.
Есть метастатический рак.Это рак, который распространился из основное расположение к 1 или нескольким другим частям тела.
Имеют серьезные проблемы с сердцем или другие проблемы со здоровьем
Иметь серьезное заболевание, помимо заболевания печени, которое не лучше после трансплантации
Не могут следовать плану лечения
Пить слишком много алкоголя
Попадание в список ожидания
Если вас примут в качестве кандидата на трансплантацию, ваше имя будет помещено в
Национальный лист ожидания на трансплантацию.Людям, которым срочно нужен новый
печень ставится на первое место в списке. Многим приходится долго ждать
на новую печень.
Многим приходится долго ждать
на новую печень.
Вы будете уведомлены, когда орган будет доступен, потому что донор умер. Вам нужно будет немедленно отправиться в больницу, чтобы подготовиться к операции.
Если живой человек жертвует вам часть своей печени, операция будет запланировано заранее. Вам и вашему донору будет сделана операция в то же время. Донор должен быть здоров и иметь соответствующую группу крови. хорошее совпадение с вашим.Донор также пройдет психологический тест. Этот это убедиться, что он или она устраивает это решение.
Каковы риски трансплантации печени?
Некоторые осложнения операции на печени могут включать:
кровотечение
Инфекционное заболевание
Заблокированы кровеносные сосуды к новой печени
Утечка желчи или закупорка желчных протоков
Новая печень не работает в течение короткого времени сразу после операции
Ваша новая печень также может быть отвергнута системой борьбы с болезнями вашего организма. (иммунная система).Отторжение – нормальная реакция организма на чужеродное
предмет или ткань. Когда в ваше тело пересаживают новую печень,
иммунная система думает, что это угроза и атакует ее.
(иммунная система).Отторжение – нормальная реакция организма на чужеродное
предмет или ткань. Когда в ваше тело пересаживают новую печень,
иммунная система думает, что это угроза и атакует ее.
Чтобы помочь новой печени выжить в вашем организме, вы должны принимать препараты против отторжения. лекарственные препараты (иммунодепрессанты). Эти лекарства ослабляют ваш иммунитет ответ системы. Вы должны принимать эти лекарства всю оставшуюся жизнь.
Некоторые заболевания печени могут вернуться после трансплантации.
Чтобы трансплантация прошла более успешно, вам могут начать лечение от гепатита Лекарства B или C заранее, если у вас есть эти заболевания.
Как подготовиться к пересадке печени?
Ваш поставщик медицинских услуг объяснит вам процедуру. Спроси его или ее любые вопросы, которые у вас есть об операции.
Вас могут попросить подписать форму согласия, которая дает разрешение на выполнение операция.
 Внимательно прочитайте форму и задайте вопросы, если что
непонятно.
Внимательно прочитайте форму и задайте вопросы, если что
непонятно.При плановой живой пересадке нельзя есть 8 часов до операции.Это часто означает отказ от еды и питья. после полуночи. Если ваша печень от донора, который только что умер, вы не должны есть или пить, как только вам сказали, что печень доступна.
Вам могут дать лекарство, которое поможет вам расслабиться (седативное средство) перед операция.
Ваш лечащий врач может дать вам другие инструкции, основанные на вашем состояние здоровья.
Что происходит во время трансплантации печени?
Операция по пересадке печени требует пребывания в больнице.Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача.
Как правило, пересадка печени следует этому процессу:
Вас попросят снять одежду и дадут надеть халат.
В вашу руку или кисть введут внутривенный катетер.
 Другой
трубки (катетеры) будут помещены в шею и запястье. Или они могут
положить под ключицу или в область между животом и
ваше бедро (пах).Они используются для проверки вашего сердца и крови
давление, и получить образцы крови.
Другой
трубки (катетеры) будут помещены в шею и запястье. Или они могут
положить под ключицу или в область между животом и
ваше бедро (пах).Они используются для проверки вашего сердца и крови
давление, и получить образцы крови.Вас уложат на спину на операционный стол.
Если на месте операции слишком много волос, их можно подстричь. выключенный.
В мочевой пузырь введут катетер для оттока мочи.
После того, как вы успокоитесь, анестезиолог вставит трубку в ваши легкие.Это делается для того, чтобы вашему дыханию можно было помочь с помощью машина (вентилятор). Анестезиолог продолжит проверку частота сердечных сокращений, кровяное давление, дыхание и уровень кислорода в крови во время операции.
Кожу над хирургическим участком обрабатывают стерильной салфеткой.
 (антисептический) раствор.
(антисептический) раствор.Врач сделает разрез (разрез) прямо под ребрами на обоих стороны вашего живота. Разрез будет простираться прямо вверх на короткое расстояние над грудиной.
Врач осторожно отделит больную печень от близлежащих органов и структур.
Прикрепленные артерии и вены будут пережаты, чтобы остановить кровоток в больную печень.
Для удаления пораженной печени могут использоваться различные хирургические методы. и имплантировать донорскую печень. Используемый метод будет зависеть от вашего конкретный случай.
Больную печень удаляют после того, как ее отрезают от кровеносные сосуды.
Ваш хирург проверит донорскую печень перед ее имплантацией. твое тело.
Донорская печень будет присоединена к вашим кровеносным сосудам.
 Кровоток
к вашей новой печени будет запущен. Хирург проверит наличие
кровотечение там, где есть швы.
Кровоток
к вашей новой печени будет запущен. Хирург проверит наличие
кровотечение там, где есть швы.Новая печень будет прикреплена к вашим желчным протокам.
Разрез будет закрыт швами или хирургическими скобами.
В место разреза может быть помещен дренаж, чтобы уменьшить отек.
Накладывается стерильная повязка или повязка.
Что происходит после пересадки печени?
В больнице
После операции вас могут отправить в послеоперационную палату на несколько часов. до поступления в отделение интенсивной терапии (ОИТ).Вы будете тесно несколько дней наблюдали в реанимации.
Вы будете подключены к мониторам. Они покажут ваше сердцебиение, кровь
давление, другие показания давления, частоту дыхания и уровень кислорода.
Вам нужно будет оставаться в больнице в течение 1-2 недель или дольше.
Скорее всего, у вас будет трубка в горле. Это чтобы вы могли дышать с помощью аппарата (вентилятора) до тех пор, пока вы не сможете дышать на своя. Вам может понадобиться дыхательная трубка на несколько часов или несколько дней, в зависимости от вашей ситуации.
Вам могут вставить тонкую пластиковую трубку через нос в желудок, чтобы удалить воздух, который вы проглотили. Трубка будет извлечена, когда ваш кишечник снова начинает нормально работать. Вы не сможете ни есть, ни пить пока трубка не будет удалена.
Образцы крови будут часто браться для проверки вашей новой печени. Они также будут проверьте, работают ли ваши почки, легкие и система кровообращения.
Вам могут поставить внутривенные капельницы, чтобы помочь вашему кровяному давлению и вашему сердцу, а также контролировать любые проблемы с кровотечением.По мере улучшения вашего состояния эти капли будут медленно уменьшаться и отключаться.
Вы можете получать антибиотики.
Как только дыхательный и желудочный зонды будут удалены и ваше состояние будет стабильным,
вы можете начать пить жидкости. Вы можете постепенно начать есть твердую пищу по мере
направленный.
Вы можете постепенно начать есть твердую пищу по мере
направленный.
За лекарствами против отторжения будут внимательно следить, чтобы убедиться, что вы получение правильной дозы и правильного сочетания лекарств.
Когда ваш врач посчитает, что вы готовы, вас переведут из реанимации в реанимационное отделение. приватная комната.Постепенно вы сможете больше двигаться, когда выйдете из спать и ходить в течение более длительных периодов времени. Вы постепенно сможете ешьте больше твердой пищи.
Ваша команда по трансплантации научит вас, как позаботиться о себе, когда вы иди домой.
Дома
Вернувшись домой, вы должны содержать операционную область в чистоте и сухости. Ваш Поставщик даст вам конкретные инструкции по купанию. Любые швы или хирургические скобы будут удалены при последующем посещении офиса, если они были не удалены до выписки из стационара.
Вы не должны садиться за руль, пока ваш врач не скажет вам об этом. У вас могут быть другие
ограничения на вашу активность.
Позвоните своему поставщику медицинских услуг, если у вас есть что-либо из следующего:
Высокая температура. Это может быть признаком отторжения или инфекции.
Покраснение, отек или кровотечение или другие выделения из разреза сайт
Больше боли вокруг места разреза.Это может быть признаком инфекции или отказ.
Рвота или диарея
кровотечение
Желтуха (пожелтение кожи и глаз)
Ваш поставщик медицинских услуг может дать вам другие инструкции, в зависимости от вашего ситуация.
Что делается для предотвращения отказа?
Вы должны принимать лекарства всю оставшуюся жизнь, чтобы помочь пересаженному
печень выживает в вашем теле.Эти лекарства называются антиретровирусными.
лекарственные препараты (иммунодепрессанты). Они ослабляют вашу иммунную систему
отклик.
Они ослабляют вашу иммунную систему
отклик.
Каждый человек может по-разному реагировать на лекарства, и каждая бригада трансплантологов имеет предпочтения к разным лекарствам.
Постоянно производятся и одобряются новые лекарства против отторжения. Ваш врач создаст план лечения лекарствами, который подходит именно вам. В В большинстве случаев вы сначала примете несколько лекарств против отторжения. Дозы могут часто меняться, в зависимости от того, как вы на них реагируете.
Поскольку лекарства против отторжения влияют на иммунную систему, трансплантата подвергаются более высокому риску инфекций. Некоторые из инфекций вы будете подвергаться большему риску, включая:
В течение первых нескольких месяцев после операции следует избегать контакта с толпы или любой, у кого есть инфекция.
У каждого человека могут быть разные симптомы отторжения. Некоторые общие симптомы отказа относятся:
Симптомы отторжения могут выглядеть как другие проблемы со здоровьем.
 3
3 Пожертвованная печень может быть получена от живого донора, у которого удаляют часть печени, или от умершего донора.
Типичные расходы:
Пожертвованная печень может быть получена от живого донора, у которого удаляют часть печени, или от умершего донора.
Типичные расходы:
 А на сайте DrugsDepot.com месячный запас непатентованного такролимуса стоит около 150-900 долларов, в зависимости от дозы. На сайте DrugsDepot.com месячная поставка торговой марки CellCept стоит более 1000 долларов США . На сайте DrugsDepot.com месячный запас непатентованного микофенолата мофетила стоит менее 30 долларов США . А преднизолон[3] обычно стоит около 10 долларов в месяц .
А на сайте DrugsDepot.com месячный запас непатентованного такролимуса стоит около 150-900 долларов, в зависимости от дозы. На сайте DrugsDepot.com месячная поставка торговой марки CellCept стоит более 1000 долларов США . На сайте DrugsDepot.com месячный запас непатентованного микофенолата мофетила стоит менее 30 долларов США . А преднизолон[3] обычно стоит около 10 долларов в месяц . Время ожидания частично определяется оценкой пациента по модели терминальной стадии заболевания печени[4], которая определяет, какие пациенты нуждаются в наиболее неотложной помощи. Organdonor.gov предлагает пошаговое руководство по процессу трансплантации[5].
Время ожидания частично определяется оценкой пациента по модели терминальной стадии заболевания печени[4], которая определяет, какие пациенты нуждаются в наиболее неотложной помощи. Organdonor.gov предлагает пошаговое руководство по процессу трансплантации[5]. Например, исследование[7], опубликованное в Журнале Американского колледжа хирургии, показало, что послеоперационные осложнения, такие как пневмония, могут увеличить стоимость госпитализации на 80 000 долларов США или более.
Например, исследование[7], опубликованное в Журнале Американского колледжа хирургии, показало, что послеоперационные осложнения, такие как пневмония, могут увеличить стоимость госпитализации на 80 000 долларов США или более.
 drugsdepot.com/catalog.php
drugsdepot.com/catalog.php 1069
1069
 Оценивается множество различных вопросов. К ним относятся стресс,
финансовые проблемы, и будет ли у вас поддержка со стороны семьи
или друзей после операции.
Оценивается множество различных вопросов. К ним относятся стресс,
финансовые проблемы, и будет ли у вас поддержка со стороны семьи
или друзей после операции. Внимательно прочитайте форму и задайте вопросы, если что
непонятно.
Внимательно прочитайте форму и задайте вопросы, если что
непонятно. Другой
трубки (катетеры) будут помещены в шею и запястье. Или они могут
положить под ключицу или в область между животом и
ваше бедро (пах).Они используются для проверки вашего сердца и крови
давление, и получить образцы крови.
Другой
трубки (катетеры) будут помещены в шею и запястье. Или они могут
положить под ключицу или в область между животом и
ваше бедро (пах).Они используются для проверки вашего сердца и крови
давление, и получить образцы крови. (антисептический) раствор.
(антисептический) раствор. Кровоток
к вашей новой печени будет запущен. Хирург проверит наличие
кровотечение там, где есть швы.
Кровоток
к вашей новой печени будет запущен. Хирург проверит наличие
кровотечение там, где есть швы.